Jaskra oka - co to jest, objawy, leczenie. Jaskra pierwotna otwartego kąta.
Jaskra to grupa chorób charakteryzujących się często podwyższonym ciśnieniem wewnątrzgałkowym (IOP), ale nie zawsze zmianami w polu widzenia i patologią dysku. nerw wzrokowy(wykopaliska aż do atrofii).
Przyczyny jaskry
Czynniki ryzyka rozwoju choroby:
- zwiększone IOP (nadciśnienie oczne)
- wiek powyżej 50 lat
- pochodzenie etniczne (jaskra występuje częściej u osób rasy czarnej)
- przewlekłe choroby oczu (zapalenie tęczówki, zapalenie naczyniówki i siatkówki, zaćma)
- historia urazu oka
- pospolite choroby(miażdżyca, nadciśnienie tętnicze, otyłość, cukrzyca)
- stres
- długotrwałe stosowanie niektórych leków (leków przeciwdepresyjnych, substancje psychotropowe, leki przeciwhistaminowe itp.)
- dziedziczność (w rodzinach, w których jeden z krewnych ma jaskrę, istnieje ryzyko rozwoju choroby)
Jaskra jest wrodzona i nabyta. Pierwszy typ związany jest z zaburzeniami rozwojowymi narządu wzroku w embrionalnym okresie rozwoju. Często są to zakażenia wewnątrzmaciczne – różyczka, grypa, toksoplazmoza, świnka, czy choroby matki i wpływ czynników uszkadzających (ciężkie patologie endokrynologiczne, wysokie temperatury i promieniowanie).
Główne typy jaskry nabytej to jaskra pierwotna (otwartego kąta, zamkniętego kąta, mieszana) i wtórna (zapalna, fakogenna, naczyniowa, urazowa, pooperacyjna).
Objawy jaskry
Objawy jaskry z otwartym kątem przesączania obejmują nadciśnienie oczne (okresowy lub stały wzrost ciśnienia), utratę pola widzenia (w tym przypadku osoba nie widzi części otaczających obiektów).
Jaskra otwartego kąta
Jaskrę z otwartym kątem przesączania dzieli się na stadia (w zależności od stopnia rozwoju objawów klinicznych) oraz poziomu ciśnienia wewnątrzgałkowego.
Etapy jaskry pierwotnej otwartego kąta:
I stopień (początkowy) - brak zmian w widzeniu obwodowym, ale niewielkie w centralnym (mroczki przyśrodkowe, w strefie Bjerrum, poszerzenie plamki ślepej), wydrążenie brodawki nerwu wzrokowego, nie dotarcie do jej krawędzi .
Stopień II (rozwinięty) - zwężenie obwodowego pola widzenia o więcej niż 10 stopni od strony nosowej lub zwężenie koncentryczne, nie sięgające 15 stopni od punktu fiksacji, ubytek OD (brzeżny)
Stopień III (daleko zaawansowany) – charakteryzujący się koncentrycznym zawężeniem pola widzenia oraz w jednym lub kilku segmentach więcej niż 15 stopni od punktu fiksacji, ubytkiem OD
Etap IV (terminalny) - całkowity brak widzenia lub percepcji światła z nieprawidłową projekcją, możliwe jest szczątkowe widzenie w okolicy skroniowej. Jeśli media oka są przezroczyste, a dno oka jest widoczne, oznacza to zanik nerwu wzrokowego.
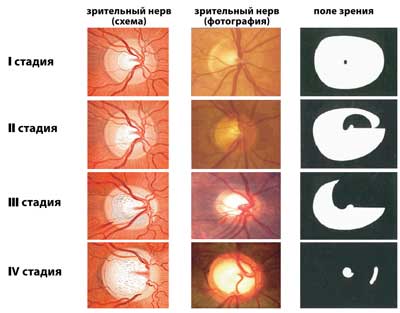
W zależności od poziomu ciśnienia wewnątrzgałkowego wyróżnia się 3 stopnie:
A-normalne IOP (do 27 mm Hg)
B-umiarkowane IOP (28-32 mmHg)
C-wysokie IOP (powyżej 33 mmHg)
Oddzielnie izolowana jaskra z prawidłowym ciśnieniem wewnątrzgałkowym. Jednocześnie dochodzi do charakterystycznej utraty pola widzenia, rozwija się zagłębienie, a następnie zanik brodawki nerwu wzrokowego, ale ciśnienie wewnątrzgałkowe jest prawidłowe.
Jaskra z zamkniętym kątem przesączania
Jaskra zamkniętego kąta występuje w przypadkach całkowitego lub częściowego zablokowania kąta tęczówkowo-rogówkowego, przez który następuje odpływ cieczy wodnistej. Czynniki prowokujące: małe oczy (często rozwija się dalekowzroczność), płytka komora przednia, nadmierna produkcja płynu wewnątrzgałkowego, duża soczewka, wąski kąt tęczówkowo-rogówkowy (ANC). Występuje okresowy wzrost IOP, którego skrajnym objawem jest ostry atak jaskry, który może być spowodowany długotrwałym przebywaniem w ciemnym pomieszczeniu lub o zmierzchu, duża liczba pijany płyn, stres emocjonalny. Występują silne bóle oka, promieniujące do odpowiedniej połowy głowy, zaczerwienienie, opalizujące koła podczas patrzenia na źródło światła.
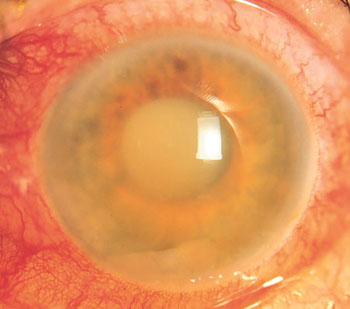
Stan ten wymaga natychmiastowego leczenia.
Jaskrę stabilizowaną i niestabilizowaną wyróżnia się również w zależności od stopnia zaawansowania (ostrości wzroku i pola widzenia).
W zależności od stopnia kompensacji jaskra może być kompensowana (brak dynamiki ujemnej), subkompensowana (występuje dynamika ujemna) i dekompensowana (ostry atak jaskry z ostrym pogorszeniem funkcji wzrokowych).
Jaskra może przez długi czas przebiegać bezobjawowo, a pacjenci szukają pomocy, gdy niektóre funkcje wzrokowe zostały już bezpowrotnie utracone.
Objawy, z którymi należy zgłosić się do lekarza, aby zatrzymać rozwój choroby:
- utrata pola widzenia (niektóre obiekty nie są widoczne)
- tęczowe kręgi podczas patrzenia na źródło światła
- rozmazany obraz
- częsta zmiana okularów
- ból w okolicy brwi
Rozpoznanie jaskry
1. Badanie okulistyczne:
- wizometria (nawet przy widzeniu rurkowym ostrość wzroku może wynosić 100%)
- perymetria m.in. komputer. Ujawnij najmniejsze zmiany w polu widzenia.
- kampimetria - badanie martwego punktu (obszar w polu widzenia, którego człowiek normalnie nie widzi) - standardowo 10×12 cm
- biomikroskopia (rozszerzenie naczyń spojówki, objaw emisariusza (osadzanie się pigmentu wzdłuż przednich naczyń rzęskowych), objaw kobry (rozszerzenie żył nadtwardówkowych w postaci lejka przed ich perforacją twardówki ), dystrofia tęczówki i osady barwnikowe)
- gonioskopia-badanie kąta tęczówkowo-rogówkowego za pomocą goniosoczew (określenie wielkości kąta komory przedniej)
- tonometria wg Maklakova (norma 16-26 mm Hg), tonometria bezkontaktowa (metoda niedokładna, stosowana do badań masowych)
- tonografia - tonometria przez 4 minuty z wykorzystaniem tonografu elektronicznego. Normalne wskaźniki:
P0=10-19 mmHg (PRAWDA ciśnienie wewnątrzgałkowe)
F=1,1-4,0 mm3/min (minimalna objętość płynu wewnątrzgałkowego)
С=0,14-0,56 mm3/min/mm Hg (współczynnik łatwości odpływu)
KB= 30-100 (współczynnik Beckera= P0/S)
- oftalmoskopia (określenie zagłębienia tarczy nerwu wzrokowego) i badanie soczewką Goldmana
- optyczna koherentna tomografia siatkówki (określenie najmniejszych zmian w główce nerwu wzrokowego)
- Retinotomografia Heidelberga
- reoftalmografia (określenie stopnia niedokrwienia lub hiperwolemii każdego oka)
- próby wysiłkowe (pomoc w diagnostyce jaskry z zamkniętym kątem przesączania - ciemnej, ortoklinostatycznej, z rozszerzeniem źrenic). W takim przypadku źrenica rozszerza się, kąt komory przedniej zamyka się i pojawiają się objawy ostrego ataku.
2. Badanie ogólne - testy kliniczne krew i cukier analiza biochemiczna krew, konsultacje terapeuty, kardiologa, neuropatologa, endokrynologa w celu zidentyfikowania współistniejącej patologii, która może wywołać początek lub rozwój powikłań u pacjentów z jaskrą.
Leczenie jaskry
Nie ma lekarstwa na jaskrę, może jedynie zatrzymać postęp choroby. Leczenie jest przepisywane tylko przez lekarza.
Rodzaje leczenia stosowane przy jaskrze:
1. Miejscowe leczenie uzależnień:
- pochodne prostaglandyn (zwiększają odpływ płynu wewnątrzgałkowego) - Travatan, Xalatan - wkraplać 1 kroplę do każdego oka przed snem
- β-blokery - zmniejszają produkcję cieczy wodnistej - (nieselektywne (nie mają skutków ubocznych na serce i oskrzela, przeciwwskazane u osób ze skurczem oskrzeli) i selektywne) - Tymolol (Arutimol, Kuzimolol 0,25% lub 0,5%), Betoptik i Betoptik S. Zaszczepiać co 12 godzin.
- miotyki - pilokarpina 1% - stosowany przy jaskrze z zamkniętym kątem przesączania (zwężenie źrenicy, nasada tęczówki oddala się od kąta komory przedniej, otwierając ją tym samym) - 1 kropla do 3 razy dziennie.
- inhibitory anhydrazy węglanowej zmniejszają wytwarzanie płynu wewnątrzgałkowego (Azopt, Trusopt) - 1 kropla 2 razy dziennie.
Najpierw przepisywany jest 1 lek (częściej są to pochodne prostaglandyn). Jeśli nie ma efektu, dodaj inne krople, takie jak β-blokery. Leczenie jest wybierane tylko przez lekarza, ponieważ. niektóre leki są toksyczne i mają wiele przeciwwskazań.
Krople przeciwnadciśnieniowe są stale stosowane w celu spowolnienia rozwoju jaskry.
2. Neuroprotektory są wymagane, ponieważ jaskra wpływa na tkankę nerwową. Istnieją bezpośrednie i pośrednie (poprawiają mikrokrążenie i pośrednio działają na neurony). Do bezpośrednich należą witaminy C, A, grupa B, emoksypina, meksydol, histochrom, neuropeptydy (retinalamina, korteksyna), teofilina pośrednia, winpocetyna, pentoksyfilina, nootropy, leki hipocholesterolemiczne. Pacjent 1-2 razy w roku przechodzi kurs terapii lekowej w szpitalu.
3. Leczenie fizjoterapeutyczne obejmuje stosowanie takich metod jak: elektryczna stymulacja nerwu wzrokowego, magnetoterapia, laseroterapia.
4. Jeśli terapia lekowa nieskuteczne wskazane jest leczenie chirurgiczne (laserowe lub tradycyjne).
Atak jaskry
Ostry atak jaskry wymaga natychmiastowego leczenia. Występują łukowate bóle w oku, promieniujące do pobliskich okolic, nudności i wymioty, może wystąpić zespół oczno-sercowy. W badaniu zastrzyk mieszany, rogówka obrzęknięta, komora przednia mała, źrenica rozszerzona, bombardowanie (wybrzuszenie) tęczówki, dno oka niewyraźnie widoczne, nerw wzrokowy z wylewami. Oko nabiera gęstości kamienia.
Przede wszystkim pacjent jest pytany, kiedy ostatni raz był na krześle i oddawaniu moczu, mierzone jest ciśnienie krwi (BP). Warunki te wzrastają ciśnienie krwi. Podczas opróżniania jelit zmniejsza się skurcz naczyń i istnieje duże prawdopodobieństwo, że IOP szybko się zmniejszy.
Pamiętaj, aby często zaszczepiać pilokarpinę 1% i tymolol 2 razy dziennie. Domięśniowe środki znieczulające (promedol, analgin). Zastosuj terapię rozpraszającą (na przykład plastry musztardowe z tyłu głowy). Biorą diakarb z asparkamem, domięśniowo lasix pod kontrolą ciśnienia krwi. Po ustaniu napadu wskazane jest leczenie chirurgiczne.
Operacyjne leczenie jaskry
Główne rodzaje zabiegów laserowych: irydektomia laserowa(uformować dziurę w tęczówce) trabekuloplastyka(poprawić przepuszczalność beleczek).
Istnieje wiele sposobów leczenia mikrochirurgicznego. Najczęściej stosowaną metodą jest sinustrabekulektomia, w którym pod spojówką tworzy się nowa droga odpływu cieczy wodnistej, skąd płyn jest wchłaniany do otaczających tkanek. Możliwe są również inne operacje - irydocykloretrakcja(rozszerzenie kąta komory przedniej), sinusotomia(poprawiony odpływ), cyklokoagulacja(zmniejszona produkcja cieczy wodnistej).
Środki ludowe są nieskuteczne. W miarę postępu choroby pacjenci tylko marnują cenny czas na leczenie.
Powikłania jaskry
Powikłania przedwczesnego lub nieracjonalnego leczenia: ślepota, terminalna bolesna jaskra prowadzi do usunięcia oka.
Zapobieganie jaskrze
Profilaktyka to wczesne wykrycie choroby. W obecności czynników ryzyka konieczne są regularne wizyty u okulisty w celu zbadania i pomiaru ciśnienia wewnątrzgałkowego.
Pacjenci z jaskrą muszą przestrzegać reżimu pracy i odpoczynku, dawkowania ćwiczenia fizyczne nie są przeciwwskazane, wyklucza się złe nawyki, nie można pić dużych ilości płynów, nosić ubrania, które mogą utrudniać przepływ krwi w okolicy głowy (ciasne krawaty, kołnierzyki).
Okulista Letyuk T.Z.
Jaskra jest chorobą oczu o prawie bezobjawowym przebiegu, w której dochodzi do uszkodzenia nerwu wzrokowego i siatkówki z charakterystyczną utratą pola widzenia, zwykle związaną ze zwiększonym ciśnieniem wewnątrzgałkowym, prowadzącą nieleczona do ślepoty.
Uszkodzenie nerwu wzrokowego spowodowane jaskrą jest nieodwracalne i może ostatecznie doprowadzić do ślepoty. Dlatego ważne jest, aby wykryć jaskrę na czas, aby zapobiec jej progresji.
Jaskra jest drugą najczęstszą przyczyną ślepoty na świecie, dotykającą ludzi wszystkich płci, ras i grup etnicznych. Obecnie w Rosji zarejestrowanych jest ponad milion pacjentów z jaskrą (Libman E.S., 2009).
Objawy jaskry
Większość rodzajów jaskry, zwłaszcza na początkowe etapy, przebiega bezobjawowo, co jest powodem późnego zgłaszania się pacjentów do okulisty, gdy choroba osiąga zaawansowane stadium i pojawiają się nieodwracalne zmiany w nerwie wzrokowym.
Objawami, które pozwalają podejrzewać jaskrę są: zwężenie granic obwodowego pola widzenia, ubytki w polu widzenia, czasami opalizujące koła przy patrzeniu na źródło światła. Ostrość wzroku może pozostać dość wysoka.
Tak więc jaskra jest chorobą podstępną, która w początkowej fazie przebiega bezobjawowo. Pacjent, jeśli zauważy zwężenie granic pola widzenia, jest już w zaawansowanym stadium choroby. Tylko okulista może podejrzewać i wykryć jaskrę na początkowym etapie. Dlatego badania profilaktyczne przez okulistę dla osób powyżej 40 roku życia są obowiązkowe.
Ostry atak jaskry charakteryzuje się szeregiem objawów: nagłym zamgleniem lub pogorszeniem widzenia, opalizującymi okręgami lub aureolami podczas patrzenia na źródła światła, bólem oka promieniującym do skroni, czasem nudnościami i wymiotami. W przypadku wystąpienia tych objawów należy niezwłocznie udać się do najbliższej izby przyjęć okulistycznych, aby zapobiec trwałej utracie wzroku.
Rodzaje jaskry
Istnieje wiele klasyfikacji jaskry, ale w zależności od profilu kąta komory przedniej wyróżnia się jaskrę z otwartym i zamkniętym kątem przesączania. Jest to ważne, ponieważ Jaskra z otwartym kątem przesączania przebiega z reguły początkowo przewlekle, a jaskra z zamkniętym kątem często daje ostre ataki zwiększonego ciśnienia, które są niezwykle destrukcyjne dla nerwu wzrokowego i tkanek oka jako całości. Istnieje również jaskra niskociśnieniowa, jaskra wrodzona i wtórna.
- Jaskra pierwotna otwartego kąta jest najczęstszą postacią jaskry w Rosji i charakteryzuje się przewlekłym przebiegiem. Nieleczone zwiększone ciśnienie wewnątrzgałkowe uszkadza nerw wzrokowy, co objawia się stopniowym zwężaniem granic pól widzenia, aż do tunelu lub ślepoty. Kąt komory przedniej jest otwarty, a przyczyną wzrostu ciśnienia wewnątrzgałkowego jest zwiększenie oporów na odpływ płynu przez sieć drenażową. Przeczytaj więcej o jaskrze z otwartym kątem przesączania.
- Jaskra pierwotna zamkniętego kąta jest mniej powszechna w Rosji niż jaskra otwartego kąta i charakteryzuje się specjalną budową oka, w której krótka oś przednio-tylna i stosunkowo duża soczewka powodują wąski lub zamknięty profil kąta komory przedniej . (patrz zdjęcie) Choroba przebiega prawie bezobjawowo, u pacjentów mogą wystąpić epizody nieostrego widzenia i jednostronnego bólu głowy w okolicy czoła i skroni, tzw. podostre napady jaskry. Jeśli nie rozpoczniesz odpowiedniego leczenia, może dojść do ostrego ataku jaskry z poważnymi nieodwracalnymi konsekwencjami. W tej postaci jaskry ciśnienie wewnątrzgałkowe poza atakami w początkowych stadiach może pozostać normalne. Ale szczególny kształt budowy oka, a mianowicie kąt komory przedniej oka, pozwala okulistowi w porę podejrzewać jaskrę lub predyspozycje do niej, przeprowadzić specjalne badania w kierunku jaskry i podjąć odpowiednie działania profilaktyczne lub lecznicze. Dlatego regularne kontrole u okulisty są niezwykle ważne dla Twojego wzroku. Przeczytaj więcej o jaskrze z zamkniętym kątem przesączania.
- Jaskra niskiego ciśnienia lub jaskra normotensyjna lub jaskra rzekoma normalne ciśnienie- Jest to specjalny podgatunek jaskry z otwartym kątem przesączania, charakteryzujący się stopniowym uszkodzeniem nerwu wzrokowego i odpowiadającymi mu defektami pola widzenia, ale z normalnymi wartościami ciśnienia wewnątrzgałkowego. Przypuszcza się, że przyczyną tej patologii jest niedostateczne ukrwienie nerwu wzrokowego, tzw. niskie ciśnienie perfuzyjne oraz skrajna wrażliwość nerwu wzrokowego nawet na prawidłowe wartości ciśnienia wewnątrzgałkowego. Często osoby cierpiące na jaskrę normotensyjną mają niskie ciśnienie krwi - niedociśnienie i mogą cierpieć na osteochondrozę szyjną.

- Jaskra wrodzona jest dziedziczną postacią choroby, która jest spowodowana nieprawidłowym rozwojem struktur wewnątrzgałkowych, co powoduje zatrzymanie płynów, wzrost ciśnienia wewnątrzgałkowego, powiększenie średnicy i obrzęk rogówki.
wrodzona jaskra jest wykrywana u dziecka, zwykle poniżej pierwszego roku życia, przez pediatrę lub okulistę dziecięcego i prawie zawsze wymaga leczenia chirurgicznego. - Jaskra wtórna jest zwykle spowodowana przez inne choroby oczu: urazy oka, długotrwałe choroby zapalne (zapalenie błony naczyniowej oka, zapalenie tęczówki i ciała rzęskowego), zmiany położenia soczewki lub jej objętości, guzy wewnątrzgałkowe itp. Długotrwałe stosowanie kortykosteroidów np. przez pacjentów z astmą oskrzelową lub układowymi chorobami autoimmunologicznymi , może powodować rozwój wtórnej jaskry steroidowej.
Rozpoznanie jaskry
Osoba sama nie odczuwa zwiększonego ciśnienia wewnątrzgałkowego, można to ustalić tylko za pomocą specjalnego badania - tonometrii. Tonometria może być kontaktowa, gdy do oka przykładany jest specjalny ciężar, i bezkontaktowa, przy użyciu specjalnych urządzeń - pneumotonometrów.
Uszkodzenie nerwu wzrokowego w jaskrze objawia się zwężeniem granic pola widzenia, dlatego badanie pola widzenia lub perymetrii jest obowiązkową metodą badania jaskry. Sami pacjenci rzadko zauważają zmiany w obwodowym polu widzenia, zwłaszcza o charakterze początkowym, dlatego okuliści często wykrywają już rozwinięte i zaawansowane stadia jaskry.
Podczas biomikroskopii przedniego odcinka oka okulista może zauważyć zmiany charakterystyczne dla różnych typów jaskry i podejrzewać ją. Aby zobaczyć kąt komory przedniej oraz ocenić jej kształt i stan, konieczne jest przeprowadzenie badania - gonioskopii.
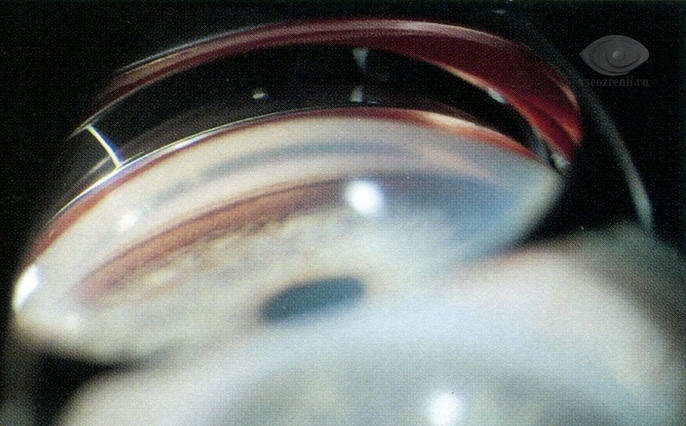
Badanie dna oka lub oftalmoskopia pozwala ocenić stan nerwu wzrokowego, siatkówki, naczyń krwionośnych. Oftalmoskopię można wykonać kontaktowo, gdy do oka przymocowana jest specjalna soczewka, ale częściej wykonuje się ją bezkontaktowo za pomocą soczewek powiększających i/lub specjalnego urządzenia - oftalmoskopu.
Obecnie do diagnozowania jaskry okuliści stosują zaawansowane technologicznie metody badawcze, takie jak tomografia heidelbergowska siatkówki czy optyczna koherentna tomografia. Metody te pozwalają na określenie z dużą dokładnością grubości warstwy włókien nerwowych w okolicy głowy nerwu wzrokowego, jej ubytku oraz innych parametrów, których ocena jest niezwykle istotna zarówno w diagnostyce pierwotnej jaskry, jak i w diagnostyce kontrolę jej przebiegu.
Biomikroskopia ultradźwiękowa pozwala na szczegółową wizualizację budowy oka, w tym dróg odpływu płynu wewnątrzgałkowego, daje wyobrażenie o wielkości i stosunku struktur wewnątrzgałkowych, które nie są dostępne do wizualizacji metodami oftalmoskopowymi.
Możesz przeczytać więcej o metodach diagnozowania jaskry w dziale Badanie jaskry.
Leczenie jaskry
Niestety, dzisiaj nie ma metod leczenia, wyleczenia jaskry, ale trzeba i można ją leczyć i kontrolować. W zależności od rodzaju, stopnia zaawansowania i ciężkości choroby okulista przepisze krople na jaskrę, zaleci leczenie laserowe lub zaproponuje operację.
Z reguły leczenie rozpoczyna się od wyznaczenia różnego rodzaju kropli do oczu, które mają jedną właściwość - zmniejszają ciśnienie wewnątrzgałkowe, a tym samym zapobiegają uszkodzeniu nerwu wzrokowego. Ale te krople muszą być stale kapane, zgodnie z harmonogramem, ponieważ. okres ich działania w oku jest ograniczony. Niektóre krople mogą powodować uczucie dyskomfortu, pieczenie w oku, ale nie jest to powód do samodzielnego odstawiania kropli bez uprzedniej konsultacji z lekarzem okulistą o możliwości zastąpienia ich innymi.

Niezależnie od leczenia, wczesna diagnoza jaskry jest najlepszym sposobem na uniknięcie ślepoty. Dlatego badania profilaktyczne u okulisty są po prostu niezbędne do wczesnego wykrycia jaskry, zwłaszcza jeśli masz czynniki ryzyka rozwoju tej choroby.
Bezobjawowy i bezbolesny przebieg choroby powoduje frywolny stosunek niektórych pacjentów do przepisanego leczenia, którzy kapią nieregularnie, a nawet całkowicie przestają, zapominają kupić wcześniej nową buteleczkę kropli i nie pojawiają się w umówionym czasie do badanie kontrolne przez okulistę. Takie podejście do leczenia jest przyczyną progresji jaskry iw efekcie nieodwracalnej utraty wzroku.
Przestrzeganie zaleceń lekarskich przez pacjenta jest jednym z głównych czynników sukcesu w walce z jaskrą.
JASKRA Jest to choroba oczu spowodowana wzrostem ciśnienia wewnątrzgałkowego. Jeśli ciśnienie w gałce ocznej w jaskrze nie zostanie z czasem zredukowane do normy, nerw wzrokowy może obumrzeć, co prowadzi do nieodwracalnej ślepoty.
JASKRA - CZYM JEST NIEBEZPIECZNE WYSOKIE CIŚNIENIE WEWNĄTRZGAŁKOWE W PRZYPADKU JASKRY?
Zdrowe oko ma stałe ciśnienie wewnątrzgałkowe (18-22 mm Hg), dzięki równowadze dopływu i odpływu płynu. W jaskrze krążenie płynu w oku jest zaburzone, gromadzi się, a ciśnienie wewnątrzgałkowe zaczyna rosnąć. W tym przypadku nerw wzrokowy i inne struktury oka doświadczają zwiększonego obciążenia, cierpi na tym dopływ krwi do oka.
W rezultacie jaskra wpływa na funkcję wzrokową oka. Na początku człowiek po prostu zaczyna gorzej widzieć, potem zaburzone zostaje widzenie peryferyjne, ograniczona zostaje strefa widoczności, aż w końcu może dojść do ślepoty. Co więcej, zmiany te są nieodwracalne, dlatego tak ważne jest, aby na czas rozpocząć leczenie jaskry. Jaskra powoduje również nagłą utratę wzroku.
JASKRA - CO WARTO WIEDZIEĆ O JASKRZE
Jaskra jest podstępna – podkrada się niepostrzeżenie, potrafi przez długi czas wykonywać ukrytą destrukcyjną pracę, by potem wybuchnąć nagłą, pozornie katastrofalną. Nieleczona, zaawansowana jaskra nieuchronnie prowadzi do pogorszenia widzenia i całkowitej ślepoty. Oko, które już nie rozróżnia światła, może powodować silny ból, a wtedy nie pozostaje nic innego, jak je usunąć. Mając to na uwadze, prawdopodobnie nie będziesz zbyt leniwy, aby odwiedzić gabinet okulistyczny i sprawdzić stan swoich oczu.
Młodzi ludzie rzadko chorują na jaskrę, zwykle rozwija się ona po 40 roku życia. Jeśli jesteś w tym wieku, badanie profilaktyczne jest koniecznością. Cukrzyca i miażdżyca tętnic predysponują do rozwoju jaskry. Osoby cierpiące na te choroby powinny zwracać szczególną uwagę na ochronę wzroku. Ustalono dziedziczną predyspozycję do jaskry. Jeśli któryś z twoich krewnych miał lub cierpi na jaskrę, jesteś w grupie podwyższonego ryzyka.
Istotą tej choroby jest okresowy lub stały wzrost ciśnienia wewnątrzgałkowego. Dlaczego rośnie? Wyobraź sobie wydarzenia, które dzieją się dzień i noc w twoim oku: co minutę dostaje się do niego około dwóch milimetrów sześciennych wilgoci i tyle samo musi wypłynąć. O wartości ciśnienia wewnątrzgałkowego decyduje równowaga dopływu i odpływu, aw jaskrze odpływ jest zaburzony, nadmiar wilgoci pozostaje w oku, a ciśnienie wzrasta. Faktem jest, że wilgoć przepływa przez specjalny system drenażowy, składający się z porowatej przepony, która znajduje się w kąciku przedniej komory oka oraz mikroskopijnych kanalików, które usuwają wilgoć po przesączeniu przez przeponę do małych naczyń krwionośnych na powierzchni oka. Zwiększone ciśnienie ściska, deformuje odpływ płynu, co przyczynia się do dalszego wzrostu IOP.
Możesz nie czuć wysokie ciśnienie krwi ale to nie czyni go mniej niebezpiecznym. Im wyższe ciśnienie, tym dłużej utrzymuje się na wysokim poziomie, tym bardziej cierpi nerw wzrokowy. Stopniowo dochodzi do jego atrofii, zanika, umiera. A wraz z nim wizja umiera. Uważa się, że prawidłowe ciśnienie wewnątrzgałkowe wynosi od 9 do 22 mm. rt. Sztuka. Ale jeśli twoje ciśnienie krwi zostało zmierzone tonometrem Maklakova i okazało się, że jest trochę wyższe - nie przejmuj się! W momencie pomiaru tonometr (odważnik) naciska na oko, co zwiększa wydajność. Tak zwane ciśnienie tonometryczne jest uważane za normalne w granicach 17-26 mm. rt. Sztuka.
Po ustaleniu jaskry lekarz zwykle mówi ci o jej postaci - otwartym kącie lub zamkniętym kącie. Różnica między nimi polega na mechanizmie zwiększania ciśnienia. Jaskra z zamkniętym kątem pojawia się, gdy obwodowa tęczówka blokuje kąt przedniej komory oka, utrudniając płynowi dotarcie do systemu drenażowego. Nie mając wyjścia, gromadzi się w oku, a ciśnienie wewnątrzgałkowe wzrasta. Przy otwartej formie dostęp do systemu drenażowego jest otwarty, ale jego własna zdolność filtracyjna jest osłabiona, a zatem wilgoć ponownie z trudem wypływa z oka. Efekt końcowy jest taki sam - wzrost ciśnienia wewnątrzgałkowego.
Postać otwartego kąta jest „gorsza” być może tylko dlatego, że przez szczególnie długi czas przebiega bezobjawowo i jest wykrywana już w późniejszych stadiach. Zamknięcie kątowe jest bardziej szczere - przy silnym wzroście ciśnienia może zadeklarować się ostrym atakiem: pojawia się ból w oku, łuku brwiowym, skroni, dotknięte oko wydaje się być pokryte mgłą, patrząc na lampę lub innego źródła światła, pojawiają się opalizujące okręgi.
Atak może być silniejszy i słabszy, częściej występuje wieczorem. Musisz więc natychmiast udać się do lekarza! Możliwa jest również postać mieszana jaskry, w której dochodzi zarówno do częściowej blokady kąta komory przedniej oka, jak i do pogorszenia zdolności filtracyjnej układu drenażowego.
W konkluzji, że lekarz napisze do ciebie, mogą być łacińskie litery A, B, C. W ten sposób wskazuje się poziom ciśnienia wewnątrzgałkowego: A - w granicach normy, B - umiarkowanie podwyższone (do 33 mm Hg) , C - wysoki (powyżej 33 mmHg.). Możliwa jest również następująca diagnoza: „Jaskra normalnego ciśnienia”. Najczęściej w tych przypadkach ciśnienie jest utrzymywane w strefie górnej granicy normy, ale krążenie krwi w nerwie wzrokowym jest gwałtownie pogarszane, a zatem jego funkcje są upośledzone. Lekarz dobierze leczenie biorąc pod uwagę nie tylko cechy jaskry, ale także stan ogólny.
Całkowite wyleczenie tej choroby jest prawie niemożliwe - jest przewlekłe. Jednak przy odpowiednim i systematycznym leczeniu rozpoczętym na czas, rozwój jaskry można zatrzymać i uratować. dobry wzrok. Dostrój się, aby oprzeć się chorobie, co oznacza dokładne, dokładne, cierpliwe wypełnianie zaleceń lekarskich. Podstawą leczenia są leki obniżające ciśnienie wewnątrzgałkowe. Z reguły są to krople do oczu i prawdopodobnie będziesz musiał je zakopać przez całe życie. Masz jednak szansę: z wiekiem jaskra może ulec „wypaleniu” – oznacza to, że wzrok utrzymuje się w pewnych granicach, ciśnienie stabilizuje się, więc nie ma już potrzeby jego ciągłego obniżania.
Technika wkraplania jest prosta, możesz ją łatwo opanować samodzielnie, a już wkrótce ta procedura stanie się tak samo znana jak, powiedzmy, mycie zębów rano i wieczorem. Więc spójrz w górę, pociągnij dolną powiekę palcem wskazującym jednej ręki, a drugą wlej lek. Spojówka mieści tylko jedną kroplę, więcej nie jest potrzebne. Zakop drugie, jeśli nie jesteś pewien dokładnego trafienia. Staraj się nie dotykać końcówką pipety rzęs i gałki ocznej, aby nie naruszyć sterylności leku i nie uszkodzić oka. To prawda, większość fiolek krople do oczu są teraz wyposażone w plastikowe zakraplacze z bezpieczną końcówką. Jeśli masz przepisaną pilokarpinę, zwróć uwagę - w której wersji. Roztwór wodny należy zaszczepić 3-4 razy dziennie i roztwory przedłużone działanie(na metylocelulozie, polialkoholu winylowym) - tylko 2-3 razy dziennie.
Maleinian tymololu jest obecnie szeroko stosowany w leczeniu wszystkich typów jaskry. W aptekach lek ten występuje pod różnymi nazwami: oftan tymolol, okumed, timoptik. Tymolol jest nie tylko skuteczny, ale także wygodny - zwykle wkrapla się go tylko 1-2 razy dziennie. Najlepiej spożyć przed datą krople do oczu produkcja fabryczna - co najmniej 2 lata, ale po otwarciu butelki można ich używać nie dłużej niż miesiąc. Przygotowane w aptece mają krótki termin przydatności do spożycia - 7 dni od daty przygotowania. Te i inne krople można przechowywać przed otwarciem butelki w temperaturze pokojowej w ciemnym miejscu, a po otwarciu - w lodówce. Jak każdy lek, krople do oczu mogą mieć i efekt uboczny. Na przykład klonidyna (klonidyna), zmniejszając ciśnienie wewnątrzgałkowe, może jednocześnie obniżać całkowite ciśnienie tętnicze, co jest niepożądane na przykład u pacjenta z hipotensją.
Możliwa jest nadwrażliwość na dany lek, a następnie natychmiast po zakropleniu pojawia się pieczenie, dyskomfort, oko może się zaczerwienić, a czasem zaczyna ból głowy, bicie serca przyspiesza, pojawia się arytmia. Takie odczucia należy zgłosić lekarzowi, a on dobierze inny środek lub doradzi, jak złagodzić pojawiające się powikłania. Dla okulisty ważna jest również informacja o tym, na jakie choroby przewlekłe cierpisz. W końcu niektóre krople do oczu są przeciwwskazane w cukrzycy, astma oskrzelowa, choroby przewlekłe płuca, niewydolność serca. Takim pacjentom zwykle przepisuje się betaksolol (betoptik).
W leczeniu jaskry stosuje się nie tylko krople do oczu, ale także leki przyjmowane doustnie, na przykład acetazolamid (diakarb). Ten lek, który zmniejsza wytwarzanie płynu wewnątrzgałkowego, ma również umiarkowane działanie moczopędne, a potas niezbędny do czynności serca jest wypłukiwany z moczem. Dlatego razem z diakarbem zwykle przepisuje się orotan potasu, pananginę. Staraj się wzbogacić swoją dietę o pokarmy, które zawierają dużo potasu. Są to pieczone ziemniaki, suszone morele, cukinia, banany. Glicerol jest również przyjmowany do środka w postaci 50% roztworu. Można go rozcieńczyć w celu poprawienia smaku. sok owocowy, Dodaj kwas cytrynowy. Ten lek jest zwykle przepisywany na ostry atak jaskry. Jeśli masz taki napad, a nie możesz szybko dostać się do lekarza i nie masz też pod ręką glicerolu, użyj środka przeczyszczającego z solą fizjologiczną, na przykład siarczanu magnezu („gorzka sól”), rozpuszczając około 30 g (pełna łyżka ) w 1/^ szklance wody. Do kompleksu farmakoterapia jaskra obejmuje również środki poprawiające krążenie mózgowe, stymulujące procesy metaboliczne - trental, winpocetyna, cavinton, multiwitaminy. Być może przyjmujesz leki przepisane przez terapeutę lub neurologa - powiedz o tym okuliście, aby mógł skorygować leczenie.
Jeśli zaproponowano Ci fizjoterapię, a w szczególności stymulację nerwu wzrokowego i siatkówki słabymi prądami elektrycznymi lub polem magnetycznym, śmiało korzystaj z tych zabiegów! Są dość skuteczne i całkowicie bezpieczne. Traktuj z ufnością i metody chirurgiczne- operacja może być dla Ciebie ratunkiem w sytuacji, gdy wyczerpały się już inne środki. Interwencje chirurgiczne jaskry są obecnie dobrze rozwinięte, wykonywane szybko i bezboleśnie. Nie zwlekaj z operacją – czas jest cenny w leczeniu jaskry! Przebieg tej choroby w dużej mierze zależy od trybu życia.
- Pracuj tyle, na ile pozwala wiek i ogólny stan zdrowia, nie przemęczaj się. Unikaj przeciążeń fizycznych i nerwowych. Maksymalny ciężar, jaki można podnieść, wynosi 10 kg.
- Nawet pielenie grządek może stać się dla ciebie przeciążeniem, jeśli pracujesz na pochyłości. Dostosuj jakąś ławkę, krzesło - i nie schylaj się. Cokolwiek robisz - czytaj, rysuj, dziergaj, nie siedź z przechyloną głową i przy słabym oświetleniu.
- Telewizję można oglądać, ale także przy dobrym oświetleniu (nie w ciemności!) I we właściwej pozycji, aby głowa nie była ani przechylona, ani odrzucona do tyłu.
- Podczas czytania i innych intensywnych prac wizualnych rób małe przerwy co godzinę, przez 10-15 minut.
- Odżywiaj się racjonalnie stosownie do wieku, preferuj dania warzywne, ryby, surowe warzywa i owoce, ogranicz tłuszcze zwierzęce i cukier.
- Płyn, jeśli nie ma ku temu innych wskazań, nie może być szczególnie ograniczony, ale nie można od razu wypić więcej niż szklankę. Herbata jest nawet przydatna, ponieważ zawarta w niej kofeina poprawia krążenie krwi w tkankach oczu i zwiększa ciśnienie wewnątrzgałkowe w rzadkie przypadki. Filiżanka kawy też nie jest zabroniona, ale dla pewności lepiej zrobić test kofeinowy: zmierzyć ciśnienie wewnątrzgałkowe przed wypiciem kawy i 1-1,5 godziny po niej.
- Jeśli jesteś palaczem - natychmiast rzuć palenie! Nikotyna jest szkodliwa dla oczu.
- Nie noś ciasnych kołnierzyków, krawatów - wszystkiego, co utrudnia krążenie krwi w głowie i szyi.
- Dobry sen jest dla Ciebie bardzo ważny. Wprowadź wieczorne spacery do codziennej rutyny; jeśli nie możesz spać, weź 2-3 łyżeczki miodu na noc ciepła woda, rób ciepłe kąpiele stóp.
- Dokładnie przestrzegaj przepisanego trybu wkraplania kropli. Jeśli musisz opuścić dom na dłużej, koniecznie zabierz je ze sobą.
- W przypadku jaskry z zamkniętym kątem ostre zmiany oświetlenia są trudne dla oczu. Weź pilokarpinę przed pójściem do kina lub innych zaciemnionych pomieszczeń, aby zapobiec rozszerzeniu źrenic.
- Regularnie odwiedzaj swojego lekarza. Nawet po ustabilizowaniu się ciśnienia wewnątrzgałkowego zaleca się badanie kontrolne co 3 miesiące.
A. P. NESTEROV Profesor, akademik RAMS i RAMTS
EA EGOROV Profesor, akademik RAMTS
Jaskra to grupa chorób oczu, które prowadzą do uszkodzenia nerwu wzrokowego i utraty wzroku. Najczęstszą postacią jest jaskra z otwartym kątem przesączania. Do mniej powszechnych postaci tej choroby należą jaskra z zamkniętym kątem przesączania i jaskra normalnego ciśnienia (NTG). Jaskra z otwartym kątem przesączania rozwija się powoli przez długi czas i nie powoduje bólu. Widzenie peryferyjne może zacząć się pogarszać, a następnie może dojść do pogorszenia widzenia centralnego, co może prowadzić do ślepoty, jeśli nie jest leczone. Jaskra z zamkniętym kątem przesączania może pojawiać się stopniowo lub nagle. Nagłemu wystąpieniu może towarzyszyć silny ból oka, niewyraźne widzenie, rozszerzone źrenice, zaczerwienienie oczu i nudności. Utrata wzroku spowodowana jaskrą, gdy już się pojawi, jest nieodwracalna.
Czynniki ryzyka jaskry obejmują zwiększone ciśnienie wewnątrzgałkowe, rodzinną historię choroby (dziedziczność), migrenę, wysokie ciśnienie krwi i otyłość. Ciśnienie wewnątrzgałkowe powyżej 21 mm Hg. (2,8 kPa) lub więcej zwiększa ryzyko rozwoju jaskry. Jednak niektórzy ludzie mogą mieć wysokie ciśnienie w oku przez lata i nigdy nie doznają uszkodzeń. I odwrotnie, uszkodzenie nerwu wzrokowego może wystąpić przy normalnym ciśnieniu, stanie znanym jako jaskra normalnego ciśnienia. Uważa się, że mechanizm rozwoju jaskry z otwartym kątem przesączania polega na powolnym uwalnianiu cieczy wodnistej przez siatkę beleczkową, podczas gdy w jaskrze z zamkniętym kątem przesączania tęczówka blokuje siatkę beleczkową. Diagnoza opiera się na rozszerzonym badaniu okulistycznym.
Na wczesne leczenie możliwe jest spowolnienie lub zatrzymanie postępu choroby za pomocą leków, leczenia laserowego lub operacji. Celem tych zabiegów jest obniżenie ciśnienia wewnątrzgałkowego. Istnieje wiele różnych klas leków stosowanych w leczeniu jaskry. Laseroterapia może być skuteczna zarówno w przypadku jaskry z otwartym, jak i zamkniętym kątem przesączania. Wiele rodzajów operacji jaskry można zastosować u osób, które nie reagują dobrze na inne metody leczenia. Jaskrę z zamkniętym kątem należy leczyć tak szybko, jak to możliwe.
Od 11 do 67 milionów ludzi na całym świecie cierpi na jaskrę. Choroba ta częściej występuje u osób starszych. Jaskra z zamkniętym kątem przesączania występuje częściej u kobiet. Jaskra jest często nazywana „cichym złodziejem wzroku”, ponieważ utrata wzroku zwykle następuje powoli i przez długi czas. Na całym świecie jaskra jest drugą najczęstszą przyczyną ślepoty po zaćmie. Słowo „jaskra” pochodzi od starożytnego greckiego słowa „ glaukos”, co oznacza niebieski, zielony lub szary. W język angielski słowo to było używane już w 1587 r., ale weszło do powszechnego użytku dopiero w 1850 r., kiedy to rozwój oftalmoskopu pozwolił ludziom zobaczyć uszkodzenie nerwu wzrokowego.
Formy jaskry
Istnieje kilka postaci jaskry. Dwie główne formy to:
- jaskra z otwartym kątem przesączania
- jaskra z zamkniętym kątem przesączania
Charakteryzują się wzrostem ciśnienia wewnątrzgałkowego (IOP).
Jest to najczęstsza postać jaskry, stanowiąca co najmniej 90% wszystkich przypadków tej choroby:
- Jest to spowodowane powolnym zatykaniem kanałów drenażowych, co prowadzi do wzrostu ciśnienia wewnątrzgałkowego.
- Ma szeroki i otwarty kąt między tęczówką a rogówką.
- Rozwija się powoli i jest chorobą trwającą całe życie.
- Ma objawy i uszkodzenia, które często pozostają niezauważone.
„Otwarty” oznacza, że kąt, w którym tęczówka styka się z rogówką, jest tak szeroki i otwarty, jak powinien. Jaskra z otwartym kątem przesączania jest również nazywana jaskrą pierwotną lub przewlekłą.
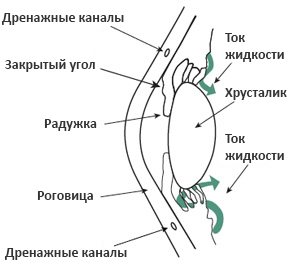
Jest to mniej powszechna postać jaskry:
- Jest to spowodowane zablokowaniem kanałów drenażowych, co prowadzi do gwałtownego wzrostu ciśnienia wewnątrzgałkowego.
- Ma zamknięty lub wąski kąt między tęczówką a rogówką.
- Rozwija się bardzo szybko.
- Zwykle powoduje bardzo zauważalne objawy i uszkodzenia.
- Wymaga natychmiastowej pomocy medycznej.
Jaskra normotensyjna (NTG)
Ta postać jest również nazywana jaskrą niskiego ciśnienia lub jaskrą normalnego ciśnienia. W jaskrze normotensyjnej nerw wzrokowy jest uszkodzony, nawet jeśli ciśnienie w oku nie jest bardzo wysokie. Nadal nie wiemy, dlaczego nerwy wzrokowe niektórych ludzi ulegają uszkodzeniu, nawet jeśli mają oni prawie normalny poziom ciśnienia wewnątrzgałkowego.
wrodzona jaskra
Ta postać jaskry występuje u niemowląt, gdy w okresie prenatalnym dochodzi do nieprawidłowego lub niepełnego rozwoju kanałów drenażowych oka. Jest to rzadka choroba, którą można odziedziczyć. W przypadku braku powikłań mikrochirurgia może często korygować wady strukturalne. Inne przypadki są leczone lekami i zabiegami chirurgicznymi.
Jaskra wtórna
Jaskra wtórna odnosi się do każdego stanu, w którym inna choroba powoduje lub przyczynia się do wzrostu ciśnienia wewnątrzgałkowego, powodując uszkodzenie nerwu wzrokowego i utratę wzroku.
Jaskra wtórna może wynikać z urazu oka, zapalenia, guza lub w zaawansowanych przypadkach zaćmy lub cukrzycy. Ten typ jaskry może być również spowodowany przez niektóre leki, takie jak sterydy. Może być łagodny lub ciężki. Rodzaj leczenia będzie zależał od tego, czy jest to jaskra z otwartym kątem przesączania, czy z zamkniętym kątem przesączania.
Jaskra pigmentowa
Jaskra barwnikowa jest postacią wtórnej jaskry otwartego kąta. Występuje, gdy granulki pigmentu znajdujące się w tylnej części tęczówki (kolorowej części oka) przenikają przez klarowny płyn, który tworzy się wewnątrz oka. Te maleńkie granulki pigmentu wpływają do kanałów drenażowych w oku i powoli je zatykają, powodując wzrost ciśnienia wewnątrzgałkowego. Leczenie zwykle obejmuje farmakoterapia, chirurgii laserowej lub chirurgii konwencjonalnej.
Jaskra rzekomozłuszczająca
Ta postać wtórnej jaskry z otwartym kątem przesączania występuje, gdy łuszcząca się, podobna do łupieżu substancja złuszcza się z zewnętrznej warstwy soczewki wewnątrz oka. Materiał gromadzi się w kącie między rogówką a tęczówką i może się zatykać system odwadniający oczu, powodując wzrost ciśnienia wewnątrzgałkowego. Jaskra rzekomozłuszczająca występuje często u osób pochodzenia skandynawskiego. Leczenie zwykle obejmuje leki lub operację.
Jaskra urazowa
Uraz oka może powodować wtórną jaskrę otwartego kąta. Jaskra pourazowa może wystąpić natychmiast po urazie lub wiele lat później. Choroba ta może być spowodowana tępym lub penetrującym urazem oka. Ponadto stany, takie jak ciężka krótkowzroczność, poprzedni uraz, infekcja lub poprzednia operacja, mogą sprawić, że oko będzie bardziej podatne na poważne obrażenia oka.
Jaskra neowaskularna
nieprawidłowe tworzenie się nowych naczynia krwionośne na tęczówce iw kanałach drenażowych oka może spowodować rozwój jaskry wtórnej otwartego kąta.
Jaskra neowaskularna jest zawsze związana z innymi anomaliami, a najczęściej z cukrzycą. Ta postać jaskry nigdy nie występuje sama. Nowe naczynia krwionośne blokują przepływ płynu w oku przez siateczkę beleczkowania (kanały drenażowe oka), powodując wzrost ciśnienia wewnątrzgałkowego. Ten rodzaj jaskry jest bardzo trudny do leczenia.
Zespół śródbłonka tęczówki i rogówki (IES)
Ta rzadka postać jaskry zwykle pojawia się tylko w jednym oku, a nie w obu. Komórki na tylnej powierzchni rogówki rozprzestrzeniają się wzdłuż tkanki drenażowej oka i po powierzchni tęczówki, zwiększając ciśnienie wewnątrzgałkowe i uszkadzając nerw wzrokowy. Te komórki rogówki tworzą również zrosty, które łączą tęczówkę z rogówką, dodatkowo blokując drenaż.
Przyczyny jaskry
Jaskra jest zwykle spowodowana niezdolnością do utrzymania właściwej równowagi między ilością wytwarzanego płynu wewnętrznego (wewnątrzgałkowego) a ilością płynu odprowadzanego do oka.
Przyczyny tej nierównowagi są zwykle związane z postacią jaskry, na którą cierpi dana osoba.
Gałka oczna potrzebuje wewnętrznego ciśnienia płynu, aby zachować swój kulisty kształt i zdolność widzenia. Ale kiedy coś zakłóca zdolność wewnętrznych struktur oka do regulacji ciśnienia wewnątrzgałkowego, ciśnienie w oku może wzrosnąć do niebezpiecznie wysokiego poziomu, powodując jaskrę.
W jaskrze oko nie może zmniejszyć ciśnienia poprzez odprowadzenie nadmiaru płynu, gdy ciśnienie jest zbyt wysokie. Zamiast tego wysokie ciśnienie w oku po prostu narasta i naciska na nerw wzrokowy, aż włókna nerwowe zostaną nieodwracalnie uszkodzone i utrata wzroku.
Jaskra i anatomia oka
W miarę postępu jaskry uszkodzenie neuronów ostatecznie prowadzi do uszkodzenia oka w postaci utraty widzenia peryferyjnego. Jednak uszkodzenie oczu wydaje się zaczynać najpierw w mózgu, gdy połączenie zostaje utracone.
To odkrycie, zgłoszone na początku 2010 roku, jest wielkim przełomem, który może zostać ulepszony wczesna diagnoza i leczenie chorób oczu, według naukowców Instytut Oka Vandera (VEI) w Nashville w Stanach Zjednoczonych.
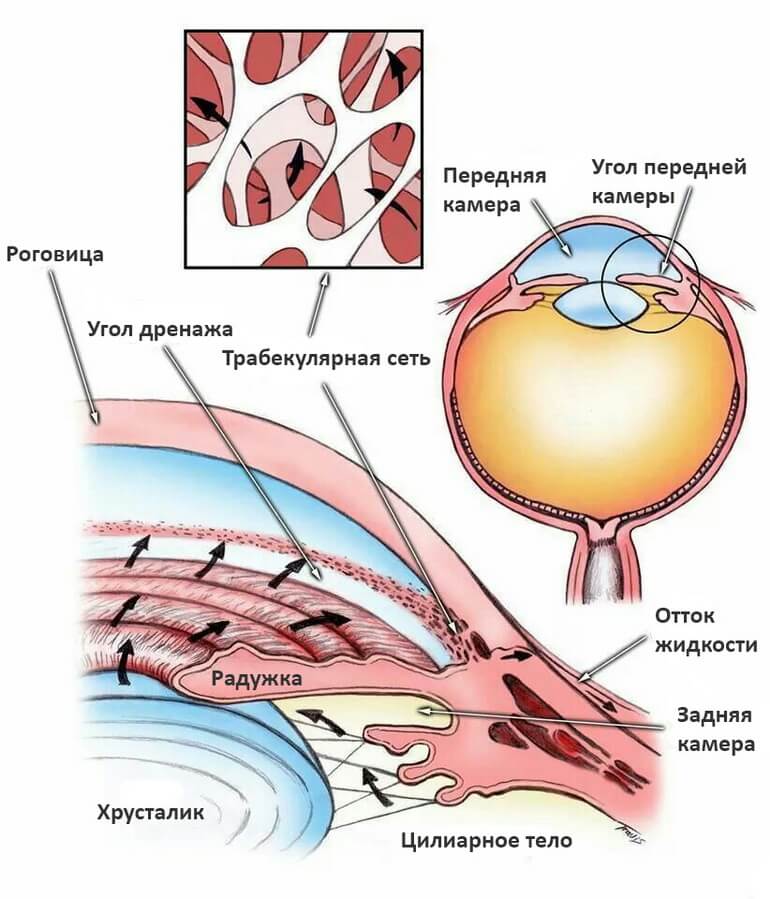
Aby zrozumieć, co powoduje jaskrę, najpierw musisz wiedzieć kilka rzeczy na temat anatomii. ludzkie oko oraz o tym, jak ciecz wodnista porusza się przez oko:
- Przezroczysty płyn wewnątrz oka jest tworzony przez ciało rzęskowe, które jest małą, okrągłą strukturą umieszczoną za tęczówką lub kolorową częścią oka.
- Ten płyn, znany jako ciecz wodnista, przepływa za tęczówką i przez źrenicę lub centralny otwór w środku tęczówki. Następnie ciecz wodnista wypełnia komorę przednią, szczelinę między tylną częścią przezroczystej rogówki a przednią częścią tęczówki.
- Wilgoć jest usuwana z oka przez strukturę znaną jako kąt drenażu, który jest kątem utworzonym w komorze przedniej między tęczówką a obwodową rogówką.
- Wilgoć przedostaje się przez ten kącik i przez twardówkę lub białą część oka, a następnie łączy się z siecią żył na zewnątrz oka.
- Każde zakłócenie tego odpływu cieczy wodnistej, w tym w związku z niektórymi urazami oka, może prowadzić do wzrostu ciśnienia wewnątrzgałkowego.
Anatomicznie kąt drenażu oka nazywany jest „otwartym” lub „zamkniętym” (wąskim). Im węższy kąt, tym trudniej przez niego przepływ cieczy wodnistej. Otwarty kąt może również utrudniać odpływ wilgoci, jeśli wewnątrz tkanek oka samego kąta występują uszkodzenia strukturalne.
Inne przyczyny jaskry: słaby przepływ krwi, uszkodzenie nerwu wzrokowego
Chociaż wysokie ciśnienie wewnątrzgałkowe (URH) jest często związane z jaskrą, ta choroba oczu może również wystąpić, gdy ciśnienie wewnętrzne oka jest prawidłowe (jaskra normotensyjna). Osoby z tym schorzeniem mają bardzo wrażliwe na nacisk nerwy wzrokowe, które są podatne na trwałe uszkodzenie spowodowane przez to, co ogólnie uważa się za „normalne” ciśnienie wewnątrzgałkowe. I odwrotnie, u niektórych osób ze zwiększonym ciśnieniem wewnątrzgałkowym, znanym jako nadciśnienie oczne, jaskra może nigdy nie rozwinąć się.
Większość tradycyjnych metod badań przesiewowych w kierunku jaskry obejmuje badanie oczu pod kątem wysokiego ciśnienia wewnątrzgałkowego. Ale ponieważ jaskra może wystąpić nawet bez wysokiego IOP, bezpośrednie badanie nerwu wzrokowego i badanie pola widzenia są niezbędne do ustalenia (lub wykluczenia) rozpoznania jaskry.
Chociaż dokładna przyczyna jaskry normotensyjnej nie jest znana, wielu badaczy uważa, że zmniejszony dopływ krwi do nerwu wzrokowego może być czynnikiem ryzyka. Może to być spowodowane zwężeniem naczyń krwionośnych odżywiających nerw wzrokowy lub zwężeniem tych naczyń (skurcz naczyń).
Niektóre badania pokazują również, że słaby przepływ krwi w oku jest związany z martwymi plamkami (mroczkami), które rozwijają się w polu widzenia, podobnie jak w przypadku jaskry.
Intrygujące badanie opublikowane w sierpniu 2007 roku wskazuje na potencjalną wspólną przyczynę zarówno jaskry, jak i choroby Alzheimera, która powoduje uszkodzenie mózgu i utratę pamięci.
Naukowcy z Wielkiej Brytanii odkryli, że gromadzenie się białek beta-amyloidu w siatkówce i tkance mózgowej wydaje się być związane z rozwojem zarówno jaskry, jak i choroby Alzheimera.
Jednak nieprawidłowe nagromadzenie białek beta-amyloidu nie oznacza, że osoba z chorobą Alzheimera będzie miała jaskrę lub odwrotnie. Naukowcy twierdzą, że podobieństwa między niektórymi tkankami oka i mózgu mogą wyjaśniać, dlaczego nagromadzenie białek beta-amyloidu może wpływać zarówno na oko, jak i na mózg.
Objawy jaskry
Jaskra jest złożoną chorobą, w której uszkodzenie nerwu wzrokowego prowadzi do utraty wzroku. Jak widzieliście powyżej, istnieje kilka form jaskry. Dwie najczęstsze formy to:
- jaskra pierwotna otwartego kąta (POAG)
- jaskra pierwotna z zamkniętym kątem przesączania (PACG)
Jaskra z otwartym kątem przesączania jest często nazywana „cichym złodziejem wzroku”, ponieważ nie daje żadnych objawów, dopóki nie nastąpi znaczna utrata wzroku.
Objawy jaskry otwartego kąta
Oznaki lub objawy jaskry z otwartym kątem przesączania są zwykle nieobecne we wczesnych stadiach. Choroba ta rozwija się powoli i czasami bez zauważalnej utraty wzroku przez wiele lat.
Większość osób z jaskrą z otwartym kątem przesączania radzi sobie dobrze i nie zauważa zmian w widzeniu, ponieważ początkowa utrata wzroku wpływa na widzenie boczne lub obwodowe, a ostrość wzroku jest zachowana do czasu zaawansowania choroby.
Zanim pacjent zda sobie sprawę z utraty wzroku, choroba jest zwykle dość zaawansowana. Utrata wzroku w jaskrze jest nieodwracalna, nawet po operacji. Ponieważ jaskra z otwartym kątem przesączania ma niewiele znaków ostrzegawczych lub objawów przed wystąpieniem uszkodzenia, ważne jest, aby regularnie odwiedzać lekarza. Jeśli badanie wzroku wykaże jaskrę, okulista może przepisać leczenie zapobiegawcze w celu ochrony wzroku.
W przypadku jaskry z otwartym kątem przesączania kąt w oku, w którym tęczówka styka się z rogówką, jest tak szeroki i otwarty, jak powinien, ale z czasem kanały drenażowe oka ulegają zatkaniu, co powoduje wzrost wewnętrznego ciśnienia w oku, a następnie uszkodzenie nerwu wzrokowego nerw. Jest to najczęstszy rodzaj jaskry, występujący w 90% przypadków u ludzi, z których wielu nie jest świadomych obecności choroby.
Ryzyko rozwoju jaskry jest zwiększone, jeśli twoi rodzice lub rodzeństwo mają tę chorobę i prawdopodobnie jeśli masz cukrzycę lub chorobę sercowo-naczyniową. Ryzyko zachorowania na jaskrę wzrasta również wraz z wiekiem.
Objawy jaskry z zamkniętym kątem przesączania
- niewyraźne lub niewyraźne widzenie
- pojawienie się tęczowych kręgów wokół jasnych świateł
- silny ból oczu i głowy
- nudności lub wymioty (towarzyszące silnemu bólowi oka)
- nagła utrata wzroku
W jaskrze z zamkniętym kątem kąt zamyka się w większości obszarów, powodując wzrost ciśnienia w oku, co skutkuje uszkodzeniem nerwu wzrokowego i możliwą utratą wzroku. Ten wzrost ciśnienia wewnątrzgałkowego może wystąpić nagle (ostry atak jaskry z zamkniętym kątem przesączania) lub stopniowo. Istnieją również wczesne stadia choroby, w których kąt się zamyka, ale ciśnienie w oku może być wysokie lub nie, a nerw wzrokowy nie jest jeszcze zajęty.
Objawy ostrej jaskry z zamkniętym kątem przesączania są bardzo widoczne, a uszkodzenie następuje szybko. Jeśli wystąpi którykolwiek z tych objawów, należy natychmiast skontaktować się z okulistą.
Jeśli zdiagnozowano u Ciebie jaskrę, ważne jest, aby umówić się z lekarzem okulistą na regularne wizyty kontrolne, aby monitorować swój stan i upewnić się, że przepisane leczenie skutecznie utrzymuje bezpieczne ciśnienie w oku.
Leczenie jaskry
Jaskrę można leczyć kroplami do oczu, lekami, chirurgią laserową, chirurgią konwencjonalną lub kombinacją tych metod. Celem każdego leczenia jest zapobieganie utracie wzroku, ponieważ utrata wzroku w jaskrze jest nieodwracalna. Dobrą wiadomością jest to, że jaskrę można kontrolować, jeśli zostanie wykryta wczesny etap, i że z lekami i / lub leczenie chirurgiczne większość osób z jaskrą nie straci wzroku.
Regularne przyjmowanie przepisanych leków ma kluczowe znaczenie dla zapobiegania uszkodzeniom zagrażającym widzeniu. Dlatego ważne jest, abyście dyskutowali skutki uboczne z lekarzem. Chociaż każdy lek ma pewne potencjalne skutki uboczne, ważne jest, aby pamiętać, że wielu pacjentów nie odczuwa żadnych skutków ubocznych. Ty i twój lekarz musicie pracować jako zespół w walce z jaskrą. Twój lekarz ma wiele opcji. Obejmują one:
Krople do oczu
Jeśli chcesz kontrolować ciśnienie w gałce ocznej, ważne jest regularne przyjmowanie leków zgodnie z zaleceniami. Ponieważ krople do oczu wchłaniają się do krwi, należy powiedzieć lekarzowi o wszystkich przyjmowanych lekach. Zapytaj swojego lekarza i (lub) farmaceutę, czy przyjmowanie leków razem z kroplami do oczu przeciw jaskrze na receptę jest bezpieczne. Niektóre leki mogą być niebezpieczne w połączeniu z innymi lekami. Aby zminimalizować wchłanianie do krwioobiegu i zwiększyć ilość leku wchłanianego do oka, należy zamknąć oczy na jedną do dwóch minut po podaniu kropli i lekko nacisnąć palcem wskazującym dolny kącik nosowy powieki, aby zamknąć kanalik łzowy prowadzący do do jamy nosowej. Chociaż prawie wszystkie krople do oczu mogą początkowo powodować nieprzyjemne uczucie pieczenia lub kłucia, dyskomfort powinien trwać tylko kilka sekund.
Na jaskrę stosuje się następujące rodzaje kropli do oczu:
- Krople do oczu poprawiające odpływ płynu wewnątrzgałkowego - cholinomimetyki. Promuj naturalny odpływ płynu i skutecznie zmniejszaj IOP. Do leczenia stosuje się roztwór kwasu solnego i pilokarpiny. Krople do oczu na bazie leków cholinomimetycznych, takich jak karbacholina i aceklidyna, mogą być stosowane wyłącznie zgodnie z zaleceniami lekarza, ponieważ powodują szereg skutków ubocznych. Do tej grupy leki obejmują nowe leki, takie jak trawoprost i latanoprost. Krople do oczu skutecznie zwiększają odpływ cieczy wodnistej przez dodatkowe kanały oka.
- Krople zmniejszające wytwarzanie płynu wewnątrzgałkowego. Do tej grupy leków należą krople do oczu przeciwnadciśnieniowe - roztwór betaksololu, proksodololu, chlorowodorku dorzolamidu, maleinianu tymololu itp. Jednym z najczęściej stosowanych leków jest maleinian tymololu, który jest stosowany w leczeniu wszystkich postaci jaskry. Preparaty na bazie substancji czynnej Tymolol produkowane są pod nazwami: Arutimol, Oftan tymolol, Okumed.
- Połączone krople do oczu. Aby skutecznie zmniejszyć IOP, leki z kilkoma aktywne składniki, które nie tylko normalizują ciśnienie wewnątrzgałkowe, ale także zmniejszają wytwarzanie cieczy wodnistej. Takie połączone leki obejmują: Pilokarpinę, Proxodolol, Latanoprost, Fotil itp.
Tabletki
W przypadkach, gdy krople do oczu nie kontrolują wystarczająco IOP, oprócz nich leki w postaci tabletek. Tabletki te powodują więcej ogólnoustrojowych działań niepożądanych niż krople do oczu. Ich działanie ma również na celu poprawę odpływu płynu wewnątrzgałkowego i ograniczenie jego wytwarzania. Leki te są zwykle przyjmowane dwa do czterech razy dziennie. Ważne jest, aby dzielić się informacjami o swoich lekach ze wszystkimi innymi lekarzami, aby mogli przepisać ci leki, które nie spowodują potencjalnie szkodliwych interakcji.
Twój lekarz może przepisać ci jeden z następujących leków:
- Prozeryna
- Klonidyna
- Cavintona
- hipotiazyd
Procedury chirurgiczne (chirurgia)
Kiedy leki nie pomagają lub osoba doświadcza nie do zniesienia skutków ubocznych, okulista może zaproponować operację.
Chirurgia laserowa (trabekuloplastyka)
Ten rodzaj operacji staje się coraz bardziej popularny jako etap pośredni między chirurgią medyczną a konwencjonalną, chociaż długoterminowe wskaźniki sukcesu są różne. Najczęstszym typem wykonywanym w przypadku jaskry z otwartym kątem przesączania jest trabekuloplastyka. Procedura ta trwa od 10 do 15 minut, jest bezbolesna i może być wykonywana zarówno w gabinecie lekarskim, jak iw przychodni. Wiązka laserowa (wysokoenergetyczna wiązka światła) skupia się na siateczce beleczkowej oka. Wbrew temu, co myśli wiele osób, laser nie wycina dziury w oku. Zamiast tego system drenażu oka jest zmieniany w bardzo subtelny sposób, poprawiając w ten sposób odpływ płynu wewnątrzgałkowego, co prowadzi do obniżenia IOP.
Po operacji można wrócić do domu i wykonywać zwykłe codzienne czynności. Twój lekarz prawdopodobnie sprawdzi twoje ciśnienie wewnątrzgałkowe jedną do dwóch godzin po operacji laserowej. Po zabiegu u wielu pacjentów następuje poprawa stanu, co pozwala uniknąć lub opóźnić operację. Odczuwanie pełnego efektu obniżania ciśnienia po tej procedurze może zająć kilka tygodni, w którym to czasie może być konieczne dalsze przyjmowanie leków. Wielu pacjentów może w końcu przestać przyjmować niektóre z przepisanych im leków. Nie należy jednak samodzielnie przerywać przyjmowania leków. Tylko lekarz może określić, czy nadal musisz przyjmować leki, czy nie. Powikłania po zabiegu laserowym są minimalne, dlatego zabieg ten cieszy się coraz większą popularnością, a niektóre ośrodki zalecają w wybranych przypadkach trabekuloplastykę przed zastosowaniem kropli do oczu.
Trabekuloplastyka laserem argonowym (ALT) – w przypadku jaskry z otwartym kątem przesączania
Laser przetwarza siateczkę beleczkowania oka, zwiększając odpływ płynu wewnątrzgałkowego, zmniejszając w ten sposób ciśnienie wewnątrzgałkowe. W wielu przypadkach nadal potrzebne będą leki. Zwykle najpierw leczona jest połowa siateczki beleczkowej. W razie potrzeby drugą połowę można potraktować jako osobny zabieg. Ta metoda zmniejsza ryzyko wystąpienia nadciśnienia tętniczego po operacji. Trabekuloplastyka laserem argonowym skutecznie obniżyła ciśnienie wewnątrzgałkowe u 75% pacjentów. Ten rodzaj operacji laserowej można wykonać tylko dwa do trzech razy w każdym oku przez całe życie.
Selektywna trabekuloplastyka laserowa (SLT) – w leczeniu jaskry z otwartym kątem przesączania
SLT to nowy laser, który wykorzystuje bardzo niski poziom energii. Nazywa się to „selektywnym”, ponieważ pozostawia nienaruszone sekcje siateczki beleczkowej. Z tego powodu uważa się, że SLT w przeciwieństwie do innych rodzajów chirurgii laserowej można bezpiecznie powtarzać. Kilku autorów donosiło, że ponowna prowokacja SLT lub SLT po ponownym podaniu ALT jest skuteczna w obniżaniu IOP.
Laserowa irydotomia obwodowa (LPI) - w przypadku jaskry z zamkniętym kątem przesączania
Ta procedura służy do wykonania otworu w tęczówce oka, umożliwiając wypłynięcie cieczy wodnistej z oka. tylna kamera przez tęczówkę bezpośrednio do komory przedniej oka. Pozwala to na normalny przepływ cieczy. Preferowaną metodą kontrolowania jaskry z zamkniętym kątem przesączania jest ABI. Laser ten jest najczęściej stosowany w leczeniu anatomicznie wąskiego kąta i zapobieganiu ostremu atakowi jaskry z zamkniętym kątem przesączania.
Cykloablacja
Wykonuje się dwa zabiegi laserowe jaskry z otwartym kątem przesączania w celu zmniejszenia ilości płynu wewnątrzgałkowego poprzez zniszczenie części ciała rzęskowego, która wytwarza ciecz wodnistą. Procedury te są zwykle wykonywane, gdy zawiodły konwencjonalne metody leczenia, w tym chirurgia filtrów, lub gdy operacja filtrowania nie jest możliwa lub odpowiednia ze względu na kształt lub inne cechy oka. Cyklofotokoagulacja przeztwardówkowa wykorzystuje laser do kierowania energii przez zewnętrzną twardówkę oka w celu dotarcia i zniszczenia części wyrostków rzęskowych bez powodowania uszkodzenia leżących nad nimi tkanek. W endoskopowej cyklofotokoagulacji (CPC) urządzenie umieszcza się wewnątrz oka przez nacięcie chirurgiczne, dzięki czemu energia lasera jest przykładana bezpośrednio do tkanki ciała rzęskowego.
Chirurgia tradycyjna
Istnieją następujące rodzaje tradycyjnych operacje chirurgiczne z jaskrą:
Trabekulektomia
Kiedy leki i terapia laserowa nie zmniejszają wystarczająco ciśnienia wewnątrzgałkowego, lekarze mogą zalecić konwencjonalną operację. Najczęstszą z tych operacji jest trabekulektomia, która jest stosowana zarówno w przypadku jaskry z otwartym, jak i zamkniętym kątem przesączania. W tej procedurze chirurg tworzy przejście w twardówce (białej części oka), aby odprowadzić nadmiar płynu z oka. Zawór jest tworzony, aby umożliwić ucieczkę płynu, ale nie pozwala na wyciek z oka.
Mały pęcherzyk płynu często tworzy się nad otworem na powierzchni oka, co jest oznaką, że płyn spływa do przestrzeni między twardówką a spojówką. Czasami chirurgicznie utworzony otwór drenażowy zaczyna się zamykać i IOP ponownie wzrasta. Dzieje się tak, ponieważ organizm próbuje wyleczyć nową dziurę. Wielu chirurgów wykonuje trabekulektomię za pomocą środka przeciwzwłóknieniowego, który jest umieszczany na oku podczas operacji i zmniejsza bliznowacenie w okresie gojenia. Najczęstszym środkiem przeciwwłóknieniowym jest mitomycyna-C. Innym jest 5-fluorouracyl (5-FU).
Około 50% pacjentów nie wymaga już leczenia jaskry po operacji przez znaczny okres czasu. Od 35 do 40% osób, które nadal wymagają leczenia, ma lepszą kontrolę nad ciśnieniem wewnątrzgałkowym. Trabekulektomia jest zwykle zabiegiem ambulatoryjnym. Liczba wizyt u lekarza po operacji jest różna, a niektóre czynności, takie jak prowadzenie samochodu, czytanie, pochylanie się i podnoszenie ciężarów, powinny być ograniczone przez dwa do czterech tygodni po operacji.
Implantacja systemu drenażowego
Opracowano kilka różnych urządzeń ułatwiających drenaż cieczy wodnistej z komory przedniej i dolnego ciśnienia wewnątrzgałkowego. Wszystkie te urządzenia drenażowe mają podobną konstrukcję i składają się z małej silikonowej rurki, która rozciąga się do przedniej komory oka. Rurka jest połączona z jedną lub kilkoma płytkami, które są przyszyte do powierzchni oka (zwykle niewidoczne). Płyn zbiera się na płytce, a następnie jest wchłaniany przez tkanki w oku. Uważa się, że ten rodzaj operacji obniża ciśnienie wewnątrzgałkowe w mniejszym stopniu niż trabekulektomia, ale jest preferowany u pacjentów, których ciśnienie wewnątrzgałkowe nie może być kontrolowane za pomocą konwencjonalnej operacji lub którzy mają wcześniejsze blizny.
Operacja niepenetrująca
Nowsza chirurgia jaskry niepenetrującej, która nie penetruje przedniej komory oka, jest bardzo obiecująca w minimalizowaniu powikłań pooperacyjnych i zmniejszaniu ryzyka infekcji. Jednak taka operacja często wymaga od chirurga większych umiejętności i zwykle nie obniża IOP w taki sam sposób jak trabekulektomia. Ponadto potrzebne są długoterminowe badania, aby ocenić te procedury i określić ich rolę w leczenie kliniczne pacjentów z jaskrą.
Niektóre obiecujące alternatywy chirurgiczne
- Mini Shunt Express- to urządzenie ze stali nierdzewnej, które jest wprowadzane do komory przedniej oka i umieszczane pod zastawką twardówki. Obniża to IOP, kierując płyn wewnątrzgałkowy z dala od komory przedniej.
- trabektom to nowe urządzenie przypominające sondę, które jest wprowadzane do komory przedniej przez rogówkę. Procedura wykorzystuje małą sondę, która otwiera system drenażowy oka przez małe nacięcie i dostarcza energię cieplną do siateczki beleczkowej, zmniejszając opór odpływu cieczy wodnistej, aw rezultacie obniżając IOP.
- Kanaloplastyka to najnowszy postęp w chirurgii niepenetrującej, mający na celu poprawę krążenia cieczy wodnistej poprzez odpływ beleczkowy, zmniejszając w ten sposób ciśnienie wewnątrzgałkowe. W przeciwieństwie do tradycyjnej trabekulektomii, w której chirurg wykonuje mały otwór w oku, aby umożliwić odpływ płynu, kanaloplastyka jest porównywana do angioplastyki ocznej, w której lekarz używa wyjątkowo cienkiego cewnika do oczyszczenia drenażu.
Jakie jest rokowanie w przypadku jaskry
Rokowanie zależy od tego, kiedy choroba zostanie wykryta. Jeśli rozpoznanie zostanie postawione przed znacznym uszkodzeniem nerwu wzrokowego, rokowanie jest zazwyczaj dobre, jeśli pacjent zgadza się na leczenie zaproponowane przez okulistę. Ponieważ uszkodzenie nerwu wzrokowego jest nieodwracalne, a wcześniej uszkodzone nerwy wzrokowe są bardziej podatne na dodatkowe uszkodzenia, opóźnienie w rozpoznaniu (gdy diagnoza jest stawiana po znacznym uszkodzeniu nerwu wzrokowego i częściowej utracie wzroku) prowadzi do bardziej agresywnego leczenia i pogarsza rokowanie.
Czy jaskrze można zapobiegać?
W oparciu o nasz obecny stan wiedzy, nie można zapobiec jaskrze pierwotnej z otwartym kątem przesączania. Uszkodzeniu nerwu wzrokowego i upośledzeniu wzroku wynikającemu z jaskry można jednak zapobiec poprzez wczesną diagnozę, skuteczne leczenie i przestrzeganie schematu leczenia.
Jaskrze wtórnej często można zapobiegać, unikając urazów oka i szybko lecząc stany zapalne oka i inne choroby oczu lub ciała, które mogą powodować jaskrę wtórną.
W większości przypadków utracie wzroku z powodu jaskry z zamkniętym kątem można zapobiec poprzez odpowiednie zastosowanie irydotomii laserowej w oczach zagrożonych rozwojem ostrej lub przewlekłej jaskry z zamkniętym kątem.
Marmurowe blaty w super cenach thegraniteempire.com.






