संवहनी रोगों के कारण. शरीर के संवहनी रोगों के बारे में
(2 वोट: 5 में से 5)एक एंजियोलॉजिस्ट (संवहनी सर्जन) के साथ सेंट पीटर्सबर्ग में भगवान की माँ के राज चिह्न के चर्च के पैरिशियनर्स की बैठक एंटोन बोरिसोविच वरवरिचेवसबसे सामयिक विषयों में से एक को समर्पित - संवहनी रोगों की रोकथाम और उपचार। आपको वैस्कुलर सर्जन से परामर्श की आवश्यकता कब होती है?
वैस्कुलर सर्जन या एंजियोसर्जन -यह एक डॉक्टर है जो शरीर में सभी वाहिकाओं, धमनी और शिरापरक मूल दोनों की विकृति का इलाज करता है। चिकित्सा की वह शाखा जो रक्त और लसीका वाहिकाओं, उनकी संरचना, कार्य, रोगों, निदान के तरीकों, रोकथाम और उपचार का अध्ययन करती है, कहलाती है एंजियोलॉजी.
चर्चा के तहत समस्या के महत्व और व्यापकता को देखते हुए, ए.बी. वरवरिचव ने स्पष्ट रूप से और समझदारी से एक बड़े दर्शक वर्ग को इसके बारे में बताया संवहनी रोग, जो प्रतिनिधित्व करता है
हृदय रोगों का समूह और रक्त वाहिकाएं, जो भी शामिल है:
- कोरोनरी हृदय रोग - रक्त वाहिकाओं का एक रोग जो हृदय की मांसपेशियों को रक्त की आपूर्ति करता है;
- सेरेब्रोवास्कुलर रोग - मस्तिष्क को रक्त की आपूर्ति करने वाली रक्त वाहिकाओं का एक रोग;
- परिधीय धमनी रोग - रक्त वाहिकाओं का एक रोग जो हाथ और पैरों को रक्त की आपूर्ति करता है;
- आमवाती हृदय रोग - स्ट्रेप्टोकोकल बैक्टीरिया के कारण होने वाले आमवाती हमले के परिणामस्वरूप हृदय की मांसपेशियों और हृदय वाल्वों को नुकसान;
- जन्मजात हृदय रोग - हृदय की संरचना की विकृतियाँ जो जन्म से ही मौजूद हैं;
- गहरी शिरा घनास्त्रता और फुफ्फुसीय अन्त: शल्यता - पैर की नसों में रक्त के थक्कों का निर्माण जो विस्थापित हो सकते हैं और हृदय और फेफड़ों तक जा सकते हैं।
WHO (विश्व स्वास्थ्य संगठन) के अनुसारहृदय रोग (सीवीडी) दुनिया भर में मौत का प्रमुख कारण है: सीवीडी जितनी मौतें हर साल किसी अन्य कारण से नहीं होती हैं। अनुमानित WHO 2008 में सीवीडी से होने वाली मौतें दुनिया भर में होने वाली सभी मौतों का 30% थीं।
व्याख्यान के भाग के रूप में, ए.बी. वरवरिचव ने मुख्य संवहनी रोगों के बारे में बात की जो गंभीर परिणाम देते हैं।
प्रमुख धमनी रोग
1. एथेरोस्क्लेरोसिस को ख़त्म करना।
2. धमनियों का घनास्त्रता।
3. धमनी धमनीविस्फार।
4. डायबिटिक मैक्रो- और माइक्रोएंगियोपैथी।
एथेरोस्क्लेरोसिस (एथेरोस्क्लेरोसिस ओब्लिटरन्स)
एथेरोस्क्लेरोसिस (ए) एक पुरानी बीमारी है जो धमनियों की दीवारों के मोटे होने और उनकी लोच में कमी, उनके लुमेन के संकीर्ण होने और इसके बाद अंगों में रक्त की आपूर्ति में कमी की विशेषता है। महिलाओं की तुलना में पुरुषों में एथेरोस्क्लेरोसिस से पीड़ित होने की संभावना 3-5 गुना अधिक होती है। रोग के विकास में, वंशानुगत प्रवृत्ति मायने रखती है; मधुमेह, मोटापा, गठिया, के विकास में योगदान पित्ताश्मरता, पशु वसा की अधिक मात्रा के साथ पोषण, कम शारीरिक गतिविधि, मनो-भावनात्मक ओवरस्ट्रेन। रोग के विकास का तंत्र लिपिड चयापचय, विशेष रूप से कोलेस्ट्रॉल का उल्लंघन है। एथेरोस्क्लोरोटिक सजीले टुकड़े संवहनी दीवार में बनते हैं, धमनियों की दीवारों की संरचना गड़बड़ा जाती है।
ए में वाहिकाओं के भीतर अनियमितताएं रक्त के थक्कों के निर्माण में योगदान करती हैं, रक्त के थक्के; भविष्य में, जहाजों के लुमेन स्वयं संकीर्ण हो जाते हैं; परिणामस्वरूप, किसी विशेष अंग में रक्त संचार पूरी तरह बंद होने तक बाधित हो जाता है।
धमनी घनास्त्रता
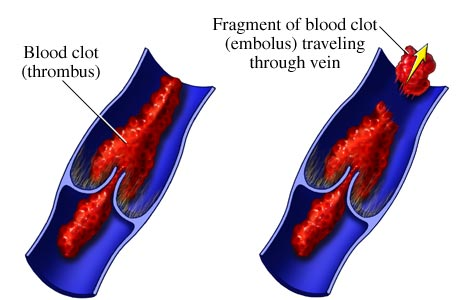 घनास्त्रता को बढ़ावा मिलता है:
घनास्त्रता को बढ़ावा मिलता है:
- संवहनी दीवार को नुकसान (एथेरोस्क्लोरोटिक, सूजन, आदि मूल)।
2. रक्त प्रवाह का धीमा होना।
3. रक्त का जमाव और चिपचिपापन बढ़ना।
इस प्रकार, कोरोनरी परिसंचरण प्रणाली में घनास्त्रता से मायोकार्डियल रोधगलन होता है, मस्तिष्क वाहिकाओं के घनास्त्रता से स्ट्रोक होता है।
धमनी धमनीविस्फार
धमनीविस्फार किसी धमनी (शायद ही कभी नस) की दीवार के पतले होने या खिंचाव के कारण उसका उभार है। इसका कारण वाहिकाओं की मध्य परत में जन्मजात या अधिग्रहित दोष हो सकता है। गंभीर रक्तस्राव के साथ धमनीविस्फार का टूटना खतरनाक है।
मधुमेह एंजियोपैथी
रक्त वाहिकाओं (मुख्य रूप से केशिकाओं) को सामान्य क्षति मधुमेह मेलिटस की एक खतरनाक जटिलता है। घाव के स्थान के आधार पर, दृष्टि के अंग, मस्तिष्क, हृदय, गुर्दे की कार्यप्रणाली बाधित हो जाती है और पैरों पर गैंग्रीन का खतरा होता है।
आपको पता होना चाहिए कि उपचार का परिणाम, रोग का निदान और किसी व्यक्ति की जीवन प्रत्याशा, यानी हम में से प्रत्येक, किसी विशेषज्ञ के साथ समय पर संपर्क पर निर्भर करता है।
संवहनी सर्जन को किसे दिखाना चाहिए?
1. हृदय रोग के लिए खराब आनुवंशिकता वाले रोगियों को, हृदय रोग के पहले लक्षण दिखाई देने पर, डॉक्टर से परामर्श लेना चाहिए।
2. जिन मरीजों को शिकायत है:
- अक्सर बेहोशी, विशेषकर बुढ़ापे में।
- "टिनिटस", "आंखों के सामने उड़ता है", दृष्टि में कमी, लगातार सिरदर्द, चक्कर आना, स्मृति हानि, अस्थिर चाल।
 3. लक्षण वाले रोगी:
3. लक्षण वाले रोगी:
- मस्तिष्क परिसंचरण के क्षणिक विकार.
- मस्तिष्क परिसंचरण के तीव्र विकार (तीव्र स्ट्रोक)।
- हृदय रोग के लिए खराब आनुवंशिकता वाले मरीज़।
- किसी एक अंग में तीव्र थकान या क्षीण संवेदनशीलता।
- विभिन्न अंगों में रक्तचाप में अंतर (20 मिमी एचजी या अधिक)।
निम्नलिखित स्थितियों में हृदय रोग विशेषज्ञ से प्रारंभिक परामर्श आवश्यक है:
1. हृदय के क्षेत्र में समय-समय पर रेट्रोस्टर्नल दर्द, जलन और भारीपन, जो बढ़ता जा रहा है शारीरिक गतिविधि.
2. शारीरिक परिश्रम और आराम के दौरान सांस फूलना।
3. उच्च रक्तचाप संख्या.
4. सहवर्ती रोग: एथेरोस्क्लेरोसिस, मोटापा, मधुमेह मेलेटस (विशेषकर 50 वर्ष के बाद)
 निम्नलिखित लक्षणों के लिए वैस्कुलर सर्जन से परामर्श आवश्यक है:
निम्नलिखित लक्षणों के लिए वैस्कुलर सर्जन से परामर्श आवश्यक है:
1. पेट के नाभि क्षेत्र में एक स्पंदनशील गठन की उपस्थिति।
2. पेट में दर्द जो पाचन के चरम पर खाने के बाद होता है, आंतों की शिथिलता, धीरे-धीरे वजन कम होना।
3. अनियंत्रित एवं अनुपचारित उच्च धमनी दबाव(घातक उच्च रक्तचाप)।
4. "पुरुष" रोग.
5. चलते समय निचले अंगों में तेजी से थकान होना। पिंडली की मांसपेशियों और जांघ की मांसपेशियों में दर्द की उपस्थिति।
6. निचले छोरों पर ट्रॉफिक परिवर्तन की उपस्थिति (धब्बे, ट्रॉफिक अल्सर)
7. निचले अंगों में ठंडक.
हृदय रोग के लिए प्रमुख जोखिम कारक:
1. अनुचित पोषण. मोटापा। हाइपरकोलेस्ट्रोलेमिया।
2. निष्क्रिय एवं गतिहीन जीवनशैली।
3. धूम्रपान.
4. मधुमेह.
5. संवहनी रोगों के लिए खराब आनुवंशिकता।
हृदय रोगों की रोकथाम
- "आंदोलन-जीवन"। सक्रिय और गतिशील जीवनशैली।
- धूम्रपान से इंकार.
- शरीर का वजन नियंत्रण. उचित एवं संतुलित पोषण.
- रक्तचाप नियंत्रण.
- रक्त शर्करा नियंत्रण.
- रक्त कोलेस्ट्रॉल का नियंत्रण (विशेषकर 50 वर्ष के बाद)।
- 50 वर्षों के बाद, रक्त पतला करने वाली दवाएं (एस्पिरिन पर आधारित) लेना।
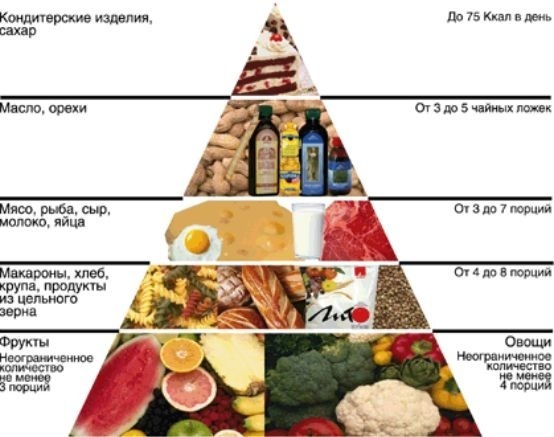
भोजन की प्राथमिकताओं को दर्शाने वाला चार्ट
प्राथमिक शिरापरक रोग
सबसे आम शिरा रोग वैरिकाज़ नसें (निचले छोरों की वैरिकाज़ नसें) है।
फ़्लेबोलॉजी- शिराओं की शारीरिक रचना, शिरापरक बहिर्वाह के शरीर विज्ञान, रोकथाम, निदान और उपचार के अध्ययन के लिए संवहनी सर्जरी के अनुभागों में से एक पुराने रोगोंनसें शिरा रोग में विशेषज्ञता वाले संवहनी सर्जन - फ़ेबोलॉजिस्ट
वैरिकाज़ नसों के विकास के 100 से अधिक कारण हैं, महिलाओं को इससे पीड़ित होने की अधिक संभावना है, लेकिन पुरुष भी इस बीमारी के प्रति संवेदनशील होते हैं।
आइए मुख्य कारणों की पहचान करें
1. इस रोग की आनुवंशिक प्रवृत्ति।
2. महिलाओं में हार्मोनल परिवर्तन और गर्भावस्था।
3. निचले अंगों पर स्थिर भार ("अपने पैरों पर", या कार्यालय में कंप्यूटर पर काम करें)।
4. गतिहीन जीवन शैली.
5. थ्रोम्बोफ्लिबिटिस और फ़्लेबोथ्रोम्बोसिस का स्थानांतरण।
 वैरिकाज़ नसों के लक्षण
वैरिकाज़ नसों के लक्षण
- शाम के समय पिंडली की मांसपेशियों में थकान, भारीपन, जलन अधिक होती है। दिन के अंत में निचले अंगों को सीधा रखने की इच्छा।
2. पैरों में सूजन, शाम को अधिक, रात में ऐंठन का दिखना।
3. सतही वैरिकाज़ नसों, "मेष", "तारे" की उपस्थिति।
4. वंक्षण क्षेत्र तक फैलने वाला दर्द और खींचने वाला दर्द।
वैरिकाज़ नसों की जटिलता
- थ्रोम्बोफ्लिबिटिस।
- शिरापरक उत्पत्ति के ट्रॉफिक अल्सर।
- फ़्लेबोथ्रोम्बोसिस।
4. पल्मोनरी एम्बोलिज्म (पीई) एक जीवन-घातक स्थिति है।
वैरिकाज़ नसों की रोकथाम:
1. स्थैतिक भार का उन्मूलन, लंबे समय तक बैठना और निचले छोरों पर खड़ा होना।
2. सपोर्टिव पहनना संपीड़न मोजा(बुने हुए कपड़े का प्रकार डॉक्टर द्वारा निर्धारित किया जाता है)।
3. औषधि रखरखाव चिकित्सा (वेनोटोनिक्स)।
4. निचले अंगों पर कंट्रास्ट शावर।
5. भौतिक चिकित्सा(दौड़ना, चलना, तैरना)।
6. शाम जिम्नास्टिक.
7. हेपरिन युक्त क्रीम और जैल का उपयोग।
चिकित्सा उपचार
1. फ़्लेबोटोनिक्स (डेट्रालेक्स, फ़्लेबोडिया, वेनोरुटन, एंटीस्टैक्स, जिन्कोर फोर्ट और अन्य)।
2. डिसएग्रीगेंट्स (एस्पिरिन, ट्रेंटल, वेज़ोब्रल)।
3. एंटीऑक्सीडेंट (विटामिन ई)।
4. डिकॉन्गेस्टेंट (डेट्रालेक्स, एंटीस्टैक्स, फ़्लेबोडिया)।
5. ट्रॉफिक प्रक्रियाओं को प्रभावित करने वाली दवाएं (एक्टोवैजिन, सोलकोसेरिल, फ़्लेबोडिया 600)।
निचले छोरों के लिए कंट्रास्ट शावर
पैरों के लिए कंट्रास्ट शावर की अनुमानित योजना :
- प्रारंभ स्थल गर्म पानी(नशे की लत);
- फिर हम गर्म पानी शुरू करते हैं (जब तक यह सुखद न हो);
- गर्म पानी बंद कर दें और ठंडा पानी शुरू करें (20 सेकंड; जैसे-जैसे आपको इसकी आदत हो जाए, समय बढ़ाएं);
- वैकल्पिक: गर्म पानी (20 से 40 सेकंड तक), ठंडा पानी (एक मिनट तक, जैसे-जैसे हमें इसकी आदत हो जाती है, हम समय बढ़ाते हैं), गर्म पानी (एक मिनट तक), ठंडा पानी (अब तक यह सुखद है) ).
अर्थात्, यह गर्म पानी से ठंडे तक तीन विपरीत संक्रमणों को दर्शाता है।
चिकित्सीय व्यायाम और जिम्नास्टिक
1. अपनी पीठ के बल लेटें, हाथ शरीर के साथ। पैर को घुटने और कूल्हे के जोड़ों पर मोड़ें, अपने हाथों से टखने के जोड़ पर पिंडलियों को पकड़ें, पैर को सीधा करें, हाथ उसके साथ कूल्हे के जोड़ तक सरकें। साँस लेना मनमाना है। प्रत्येक पैर से बारी-बारी से 5-8 बार दोहराएं।
2. अपनी पीठ के बल लेटें, हाथ शरीर के साथ। श्वास लें. सांस छोड़ते हुए पैरों से 5-10 गोलाकार गति करें, जैसे साइकिल चलाते समय करें। 3-5 बार दोहराएँ
3. अपनी पीठ के बल लेटें, हाथ शरीर के साथ। सीधे पैरों को ऊपर उठाएं, मोज़ों को अपने से दूर खींचें, 3-5 सेकंड के लिए रोकें, नीचे करें। साँस लेना मनमाना है। 5-10 बार दोहराएँ
4. अपनी पीठ के बल लेटें, हाथ शरीर के साथ। दाहिने पैर को ऊपर उठाएं, पैर के अंगूठे को अपने से दूर खींचें, 3-5 सेकंड के लिए रोकें, इसे नीचे करें। साँस लेना मनमाना है। 5-10 बार दोहराएँ. फिर बाएं पैर से भी इतनी ही बार करें।
5. खड़े होकर, पैर एक साथ रखकर, कुर्सी के पिछले हिस्से को अपने हाथ से पकड़ें। अपने पैर को आगे-पीछे घुमाएँ। साँस लेना मनमाना है। प्रत्येक पैर से 10-15 बार दोहराएं।
6. खड़े होकर, पैर एक साथ रखें, कुर्सी के पिछले हिस्से को दोनों हाथों से पकड़ें। अपने पैर की उंगलियों पर उठें और गिरें। साँस लेना मनमाना है। 10-20 बार दोहराएँ.
7. अपने पेट के बल लेटकर, 20-50 सेकंड के लिए अपने घुटनों को एक झटके में मोड़ें और खोलें।

निष्कर्ष
रोकथाम की मदद से 75% तक समय से पहले होने वाले संवहनी विकारों को रोका जा सकता है। आपको इन बीमारियों के लक्षणों को जानना चाहिए, इन बीमारियों के लिए अपने जोखिमों का आकलन करने में सक्षम होना चाहिए और यदि आवश्यक हो, तो अपनी जीवनशैली को समायोजित करना चाहिए। जिम्नास्टिक, शारीरिक व्यायाम, पैदल चलना उन सभी के दैनिक जीवन में दृढ़ता से शामिल होना चाहिए जो कार्य क्षमता, स्वास्थ्य, पूर्ण और आनंदमय जीवन बनाए रखना चाहते हैं। चिकित्सा के जनक हिप्पोक्रेट्स महान के अनुसार: 4 044 मंच पर
(रक्त वाहिकाओं की भीतरी दीवारों पर तथाकथित जमा) वाहिकाओं के लुमेन में फैल जाता है, जिससे वे संकीर्ण हो जाते हैं और रक्त प्रवाह रुक जाता है। इसके अलावा, प्लाक अक्सर एक सतह बनाता है जो रक्त के थक्के के गठन की शुरुआत कर सकता है, जिससे रक्त के थक्के या एम्बोलिज्म विकसित होने का खतरा बढ़ जाता है, जिससे ऊतकों या अंगों को रक्त की आपूर्ति में कमी (इस्किमिया) या ऊतक की मृत्यु (नेक्रोसिस) हो सकती है।
एथेरोस्क्लेरोसिस से प्रभावित धमनियों की दीवारों में अपक्षयी प्रक्रियाएं भी होती हैं, और समय के साथ, वाहिकाएं अपनी लोच खो देती हैं और सख्त हो जाती हैं। एथेरोस्क्लेरोसिस के इस चरण में, रक्तचाप के प्रभाव में वाहिका के फटने का खतरा होता है।
एथेरोस्क्लेरोसिस अक्सर किसी व्यक्ति के आहार से निकटता से जुड़ा होता है, जिसमें अस्वास्थ्यकर वसा की मात्रा अधिक होती है। इसके अलावा, यह रोग उच्च रक्तचाप, मोटापे से पीड़ित लोगों के साथ-साथ धूम्रपान करने वालों और गतिहीन जीवन शैली जीने वाले लोगों में अधिक होता है। भावनात्मक और आनुवंशिक कारक भी एथेरोस्क्लेरोसिस के विकास के जोखिम को बढ़ा सकते हैं।
धमनीविस्फार
यदि एथेरोस्क्लेरोसिस ने धमनी की दीवार को बहुत कमजोर कर दिया है, तो दबाव में, इसकी दीवार सूज सकती है, जो एन्यूरिज्म नामक एक और खतरनाक स्थिति का कारण बनती है। एन्यूरिज्म बढ़ने लगते हैं। यदि थैली जैसी सूजन जो उत्पन्न हुई है, धमनी दीवार की मध्य परत के अनुदैर्ध्य स्तरीकरण से विकसित होती है, तो इसे एन्यूरिज्म उद्घाटन कहा जाता है। एन्यूरिज्म आस-पास के अंगों को संकुचित करके लक्षण पैदा कर सकता है, या यह फट सकता है, जिसके परिणामस्वरूप बड़े पैमाने पर रक्त की हानि हो सकती है।
एन्यूरिज्म आघात, उच्च रक्तचाप (उच्च रक्तचाप), संक्रमण, मार्फ़न सिंड्रोम जैसी वंशानुगत बीमारियों या रक्त वाहिकाओं में जन्म दोष के कारण भी हो सकता है। सबसे आम धमनीविस्फार निम्नलिखित बड़ी रक्त वाहिकाओं में विकसित होते हैं:
- वक्ष महाधमनी धमनीविस्फार
- पेट की महाधमनी में फैलाव
- मस्तिष्क का धमनी वृत्त (विलिस वृत्त)
किसी शिरा की दीवार में सूजन
शिरा की सूजन, या दूसरे शब्दों में फ़्लेबिटिस, एक अपेक्षाकृत सामान्य स्थिति है। यह आघात, संक्रमण, सर्जरी के बाद हो सकता है, या यह बिना किसी स्पष्ट कारण के विकसित हो सकता है।
थ्रोम्बोफ्लिबिटिस
यदि सूजन सतही नसों तक सीमित है, जैसे कि बड़ी या छोटी सैफनस नसें, तो रक्त प्रवाह को अन्य वाहिकाओं के माध्यम से पुनर्निर्देशित किया जा सकता है। लेकिन अगर यह गहरी नस में होता है, जैसे कि टिबिअल, पेरोनियल, पॉप्लिटियल या ऊरु शिराओं में, तो परिणाम बहुत गंभीर हो सकते हैं, खासकर अगर प्रभावित वाहिका के भीतर रक्त में रक्त के थक्के और सजीले टुकड़े हों जो सामान्य परिसंचरण को रोकते हैं। इस मामले में, थ्रोम्बोफ्लेबिटिस नामक स्थिति उत्पन्न होती है।
फुफ्फुसीय अंतःशल्यता
उपरोक्त मामले में, एक जोखिम है कि गहरी नस में मौजूद रक्त का थक्का टूट सकता है, हृदय के माध्यम से रक्त प्रवाह के माध्यम से यात्रा कर सकता है, और फुफ्फुसीय धमनी प्रणाली में फंस सकता है। इस मामले में, फुफ्फुसीय अन्त: शल्यता नामक स्थिति उत्पन्न होती है।
वैरिकाज़ नसें (वैरिकाज़ नसें)
वैरिकाज़ नसें सतही नसों में असामान्य और असमान फैलाव हैं, खासकर पैरों में। यह संवहनी रोग आमतौर पर गुरुत्वाकर्षण के प्रभाव में प्रभावित वाहिकाओं में पीठ के दबाव में लंबे समय तक वृद्धि से जुड़ा होता है, उदाहरण के लिए, यह तब होता है जब कोई व्यक्ति खड़ा होता है। टांगों को टांगों के ऊपर फेंकने या कुर्सी पर या आसान कुर्सी पर इस तरह से बैठने से कि उनके किनारे पॉप्लिटियल क्षेत्र में चुभते हैं, शिरापरक रक्त प्रवाह खराब हो जाता है और वैरिकाज़ नसों की तीव्रता बढ़ जाती है।
शिरापरक पीठ के दबाव में वृद्धि से नसें खिंचती हैं और उनका व्यास बढ़ जाता है। चूंकि इन वाहिकाओं में वाल्व आकार में नहीं बदलते हैं, वे जल्द ही रक्त के प्रवाह को अवरुद्ध करने की अपनी क्षमता खो देते हैं, और रक्त बढ़े हुए क्षेत्रों में जमा हो जाता है।
शिरापरक दबाव में वृद्धि के साथ-साथ शिराओं की आपूर्ति करने वाली शिराओं और केशिकाओं में भी दबाव बढ़ जाता है। परिणामस्वरूप, प्रभावित क्षेत्रों के ऊतकों में सूजन और दर्द होने लगता है।
आनुवंशिकता, गर्भावस्था, मोटापा और लगातार लंबे समय तक खड़े रहने से इसके विकसित होने का खतरा बढ़ जाता है वैरिकाज - वेंसनसें पैरों को हृदय के स्तर से ऊपर लापरवाह स्थिति में रखने से वैरिकाज़ नसों से प्रभावित क्षेत्रों में सुबह होने वाली असुविधा कम हो सकती है। किसी पदार्थ (स्क्लेरोज़िंग एजेंट) का अंतःशिरा प्रशासन जो संवहनी दीवार के एंडोथेलियम के पूर्ण स्थानीय विनाश का कारण बनता है या प्रभावित नसों को शल्य चिकित्सा से हटाना आवश्यक हो सकता है।
रक्त वाहिकाओं के रोगबेहद मौत का कारण हैं एक लंबी संख्यालोगों की। दरअसल, इस बीमारी से मौत होना बिल्कुल भी सामान्य बात नहीं है। कुछ संस्कृतियों में, स्ट्रोक या दिल का दौरा जैसी बीमारियाँ बहुत दुर्लभ हैं।
उन्नीसवीं सदी के अंत में, बीसवीं सदी की शुरुआत में, दिल का दौरा जैसी बीमारी दुर्लभ थी, जबकि पिछली सदी के अंत तक, दिल का दौरा पड़ने से मौत के आंकड़े लगातार बढ़ने लगे।
बेशक, यह तर्क दिया जा सकता है कि लोग अन्य प्रकार के हृदय रोग से मरते थे, लेकिन फिर भी रक्त के थक्कों का प्रतिशत जो धमनी प्रदूषण का कारण बनता था और परिणामस्वरूप, स्ट्रोक या दिल का दौरा पड़ने की घटना बहुत कम थी।
हमारे समय में एक खतरनाक प्रवृत्ति यह बन गई है कि बिगड़ा हुआ परिसंचरण तंत्र वाले रोगियों की औसत आयु लगातार घट रही है।
मानव शरीर में रक्त के प्रवाह के लिए उसके प्रत्येक भाग में वाहिकाएँ आवश्यक होती हैं।
हमारे शरीर की सभी कोशिकाएँ ऑक्सीजन प्राप्त करती हैं, खनिज, विटामिन और अमीनो एसिड उनके लिए बहुत आवश्यक हैं।
केशिकाएं, उनमें से सबसे छोटी, फेफड़ों से ऑक्सीजन को अवशोषित करती हैं, जिससे रक्त इससे संतृप्त होता है, और कार्बन डाइऑक्साइड वापस देता है, जिसे हम बाहर निकालते हैं।
हृदय की मांसपेशी, जो रक्त वाहिकाओं के माध्यम से बहने वाले ऑक्सीजन से भरे रक्त को प्राप्त करती है, दबाव में इसे शरीर की प्रत्येक कोशिका को देना शुरू कर देती है।
बदले में, कोशिकाएं, केशिकाओं के माध्यम से, ऑक्सीजन और विभिन्न पोषक तत्व प्राप्त करती हैं जिनकी उन्हें आवश्यकता होती है, जबकि वे केवल चयापचय उत्पादों को वापस देते हैं।
धमनियों के बारे में अधिक जानकारी
धमनियाँ - वे वाहिकाएँ कहलाती हैं जिनके माध्यम से हमारा रक्त केशिकाओं में प्रवेश करता है, औरनसों - वेसल्स जिनके माध्यम से कार्बन डाइऑक्साइड और क्षय उत्पाद प्रवाहित होते हैं।इस तथ्य को देखते हुए कि धमनियों के माध्यम से बहने वाला और ऑक्सीजन प्राप्त करने वाला रक्त आयरन युक्त हीमोग्लोबिन के साथ बहता है, धमनी रक्त का रंग चमकीला लाल होता है। धमनियों में दबाव शिराओं की तुलना में अधिक होता है। यह शिराओं के माध्यम से रक्त में लौट आता है।
किसी व्यक्ति के पूरे जीवन में धीरे-धीरे उसकी रक्त वाहिकाओं की दीवारों पर "गंदगी, मलबा" जमा होता रहता है, जिसे स्क्लेरोटिक प्लाक कहा जाता है, और उनमें जमाव की उपस्थिति को कहा जाता है - atherosclerosis
यदि धमनियों में जो हृदय की मांसपेशियों को पोषण देती हैं और जिन्हें कोरोनरी कहा जाता है, नस में रुकावट आ जाती है और इस तरह रक्त प्रवाह की प्रक्रिया अवरुद्ध हो जाती है, इस तथ्य के कारण कि रक्त के थक्कों के साथ गाढ़ा रक्त एक दूषित वाहिका से गुजरता है जिसमें स्क्लेरोटिक संरचनाएं होती हैं दीवारें, फिर हृदय का वह हिस्सा जो इन वाहिकाओं द्वारा आपूर्ति की जाती है, ऑक्सीजन की कमी के कारण मर जाता है। इस घटना को मायोकार्डियल रोधगलन कहा जाता है।
लेकिन यह पहले से ही बीमारी का अंतिम चरण है, और इससे पहले, कुछ लोग इसकी उपस्थिति बताते हैं।यह संवहनी प्रदूषण के कारण हृदय की मांसपेशियों तक ऑक्सीजन की पहुंच में प्रतिबंध के कारण होता है और छाती में दर्द का कारण बनता है।
अधिकतर ऐसा शारीरिक प्रयास या तनाव के परिणामस्वरूप होता है। ऐसी स्थिति में जब मस्तिष्क में किसी रक्त वाहिका में रुकावट आ जाती है, तो उसका एक निश्चित हिस्सा मर सकता है और फिर स्ट्रोक होता है।
मस्तिष्क की वाहिकाएँटूटने के प्रति बेहद संवेदनशील होते हैं, ऐसी स्थितियाँ होती हैं जब स्ट्रोक का कारण धमनी का अवरुद्ध होना नहीं, बल्कि उसका टूटना होता है, दूसरे शब्दों में, मस्तिष्क रक्तस्राव। यदि पैर में रुकावट होती है, तो यह एक प्रकार का थ्रोम्बोफ्लेबिटिस है और अंगों में दर्द का कारण बनता है।
संवहनी रोग के कारण:
1. संवहनी काठिन्य (उनकी दीवारों पर जमाव की उपस्थिति)
2. रक्त के थक्कों का दिखना (खून का थक्का)
कम उम्र में, जब कोई व्यक्ति जवान होता है, तो उसकी वाहिकाएँ लचीली होती हैं।
समय के साथ, वे इस संपत्ति को खो देते हैं और कठोर हो जाते हैं।
इसका कारण विटामिन सी की पुरानी कमी हो सकती है, जो कोलेजन (तथाकथित अंतरकोशिकीय गोंद) के निर्माण के लिए आवश्यक है, जो आपको रक्त वाहिकाओं की दीवारों को लोचदार और लोचदार बनाए रखने की अनुमति देता है।
कठोर दीवारें, थ्रोम्बोफ्लिबिटिस और स्केलेरोसिस रक्तचाप को काफी बढ़ा सकते हैं, जिससे इस्किमिया, स्ट्रोक और दिल के दौरे का खतरा बढ़ जाता है।
प्रत्येक दिल की धड़कन के साथ, रक्तचाप पहले बढ़ता है और फिर अगली धड़कन से पहले कम हो जाता है।
ऊपरी दबाव मान को सिस्टोलिक और निचले दबाव मान को डायस्टोलिक कहा जाता है। 120/80 को सामान्य माना जाता है. ऐसी स्थिति में जब वाहिकाएं अवरुद्ध हो जाती हैं, रक्त चिपचिपा हो जाता है, तो दबाव बढ़ जाता है। अधिकतर ऐसा उम्र के साथ होता है।
एक राय है कि एक सामान्य व्यक्ति में अधिकतम स्वीकार्य दबाव, उसकी उम्र की परवाह किए बिना, 140/90 होना चाहिए।
रक्तचाप कम करने के निम्नलिखित तरीके ज्ञात हैं।
1. नमक के सेवन में उल्लेखनीय कमी के साथ, अपने दैनिक आहार में कैल्शियम, मैग्नीशियम, पोटेशियम जैसे सूक्ष्म तत्वों से भरपूर खाद्य पदार्थों को शामिल करें।
ये क्रियाएं दबाव को काफी हद तक कम कर सकती हैं। शरीर में पर्याप्त मात्रा में मैग्नीशियम का होना विशेष रूप से महत्वपूर्ण है। इसकी कमी से दिल का दौरा पड़ सकता है।
आक्षेप होते हैं, कभी-कभी तब भी जब वे स्क्लेरोटिक प्लाक से भरे नहीं होते हैं। संक्षेप में कहें तो, मैग्नीशियम के स्तर को उचित स्तर पर बनाए रखने की आवश्यकता है।
2. विटामिन ई बहुत प्रभावी होता है, जो हार्ट अटैक के खतरे को काफी कम कर देता है।
3. शायद यही मुख्य बात है. रक्तचाप बढ़ने का सबसे ज़्यादा ख़तरा रक्त वाहिकाओं में रुकावट (उनका सिकुड़ना) के कारण होता है।
संवहनी रोगों के मामले में, प्रचुर मात्रा में सेवन के साथ एक विशेष आहार की सिफारिश की जाती है। मछली का तेलऔर विटामिन सी। लंबे समय तक इन तत्वों के साथ आहार का संयोजन कुछ दवाओं की तुलना में दबाव को बहुत बेहतर ढंग से कम करता है, क्योंकि वे प्रभाव से नहीं, बल्कि बीमारी के कारण से लड़ते हैं।
रोग के होने की संभावना को कम करने के लिए, आपको कुछ सरल नियमों का पालन करना चाहिए:
1. अपने आहार से तले हुए खाद्य पदार्थों को हटा दें
2. गरिष्ठ भोजन का सेवन कम करें संतृप्त वसा. अपनी मछली का सेवन बढ़ाएँ।
3. अधिक ताजी सब्जियां और फल खाएं (विशेष रूप से मैग्नीशियम, कैल्शियम और पोटेशियम से भरपूर)
4. अपने नमक का सेवन कम से कम करने का प्रयास करें।
5. धूम्रपान न करें, तनाव से बचें
6. अपने दैनिक आहार में कम से कम ढाई सौ मिलीलीटर विटामिन ई और 1.5 ग्राम विटामिन सी शामिल करें।
लोक उपचार द्वारा रक्त वाहिकाओं का उपचार।
संवहनी प्रणाली को बहाल करने के सबसे प्रसिद्ध साधनों में से एक पेड़ की सुइयों के आधार पर तैयार किए गए औषधीय अर्क का उपयोग है।
1. हम पांच बड़े चम्मच छोटे, कुचले हुए पाइन सुइयां, दो बड़े चम्मच कुचले हुए गुलाब के कूल्हे और तीन बड़े चम्मच प्याज के छिलके लेते हैं। एक लीटर पानी भरें और धीमी आंच पर दस मिनट तक उबालें। हम 12 घंटे जोर देते हैं, चीज़क्लोथ के माध्यम से फ़िल्टर करते हैं। पानी की जगह प्रतिदिन एक लीटर पियें।
2. नागफनी, जंगली गुलाब, हॉर्सटेल, हाईलैंडर बर्ड के फलों को बराबर भाग में पीस लें। इस मिश्रण के दो बड़े चम्मच एक गिलास उबलते पानी में डालें, चालीस मिनट के लिए छोड़ दें। भोजन से आधा घंटा पहले दिन में दो बार 0.5 कप पियें।
(8 वोट, औसत: 5 में से 4.4)संवहनी समस्याएं - नाम बहुत सामान्य है। इसके अलावा, पहली दर्दनाक संवेदनाएं किसी भी तरह से वाहिकाओं से संबंधित नहीं हो सकती हैं। इसके अलावा, स्वयं जहाजों की भी कई किस्में हैं। आप किन संकेतों से समझ सकते हैं कि डॉक्टर के पास दौड़ने और अपनी जीवनशैली में भारी बदलाव करने का समय आ गया है?
धमनी की समस्या
धमनी वाहिकाओं के लिए मुख्य खतरा एथेरोस्क्लेरोसिस है। इसके प्रकट होने का कारण तथाकथित प्लाक हैं जो धमनियों की पतली आंतरिक परत के नीचे बनते हैं। इन प्लाक का अधिकांश "भराव" कोलेस्ट्रॉल है।
यह कैसे काम करता है? सबसे पहले, क्योंकि भोजन के साथ अतिरिक्त मात्रा में कोलेस्ट्रॉल शरीर में प्रवेश करता है। साथ ही लीवर में कोलेस्ट्रॉल का संश्लेषण बढ़ जाता है। इस प्रकार, रक्त में कोलेस्ट्रॉल की मात्रा बढ़ जाती है, और इसकी अधिकता धमनियों की दीवार में जमा हो जाती है।
बढ़ रही है एथेरोस्क्लोरोटिक पट्टिकावाहिका के लुमेन को संकुचित कर देता है - और इससे रक्त प्रवाह बाधित हो जाता है। समय के साथ, इस धमनी द्वारा आपूर्ति किए गए अंगों को कम और कम ऑक्सीजन प्राप्त होती है पोषक तत्त्व. एथेरोस्क्लेरोसिस की मूर्त अभिव्यक्तियाँ इस बात पर निर्भर करती हैं कि कौन सा अंग "भूख से मर रहा है"। यदि यह हृदय है, तो व्यक्ति को शारीरिक परिश्रम के दौरान एनजाइना पेक्टोरिस और सांस की तकलीफ महसूस होती है। यदि पैर - तो थोड़ी देर चलने के बाद रुक-रुक कर अकड़न जैसा दर्द होता है। यदि सिर - चक्कर आना, याददाश्त और सोच में गिरावट, कम बार सिरदर्द सामने आएगा।
कैसे पहचानें? दुर्भाग्य से, एक व्यक्ति को एथेरोस्क्लेरोसिस के बाद के चरणों में पहले से ही स्वास्थ्य समस्याएं महसूस होने लगती हैं, क्योंकि अंगों को रक्त की आपूर्ति तभी प्रभावित होती है जब धमनी का लुमेन तीन-चौथाई से अधिक प्लाक द्वारा बंद हो जाता है। अफसोस, प्लाक के इस आकार के साथ, केवल सर्जिकल या एंडोस्कोपिक हस्तक्षेप ही मदद कर सकता है। इसलिए, एथेरोस्क्लेरोसिस की रोकथाम में संलग्न होना आसान है। यह उन लोगों के लिए विशेष रूप से प्रासंगिक है जिनके निकटतम रिश्तेदारों को हृदय प्रणाली की समस्या थी।
क्या करें? जितना संभव हो उतनी ताजी सब्जियां, समुद्री भोजन, लहसुन और काले करंट खाने की कोशिश करें, पशु वसा की तुलना में अधिक वनस्पति वसा का उपयोग करें - ऐसे आहार में थोड़ा कोलेस्ट्रॉल होता है और रक्त में विभिन्न लिपिड (वसा) का एक इष्टतम अनुपात बनाए रखता है।
तीस वर्ष की आयु के बाद, समय-समय पर लिपिड स्पेक्ट्रम के लिए रक्त परीक्षण करवाएं - इससे उन विकारों की पहचान करने में मदद मिलेगी जो एथेरोस्क्लेरोसिस का कारण बनते हैं। यदि उल्लंघन हैं, तो डॉक्टर के पास जाने को स्थगित न करें - शायद यह ऐसी दवाएँ लेने का समय है जो शरीर में कोलेस्ट्रॉल के उत्पादन को कम करती हैं। यदि एथेरोस्क्लेरोसिस का इलाज नहीं किया जाता है, तो समय के साथ, प्लाक अपनी ताकत खो देता है और ढह जाता है, जिससे धमनी अवरुद्ध हो जाती है। यह (रुकावट स्थल के आधार पर) मायोकार्डियल रोधगलन, स्ट्रोक, गैंग्रीन आदि जैसी गंभीर जटिलताओं की ओर ले जाता है।
धमनियों की एक और आम और गंभीर बीमारी है अंतःस्रावीशोथ को समाप्त करना। यह धमनी की आंतरिक परत की सूजन है (अक्सर पैरों की धमनियां प्रभावित होती हैं), जिससे वाहिका सिकुड़ जाती है। अभिव्यक्तियाँ एथेरोस्क्लेरोसिस के समान होती हैं, लेकिन तेजी से विकसित होती हैं। अंतःस्रावीशोथ के मुख्य पूर्वगामी कारकों में से एक निकोटीन का निरंतर उपयोग है। इसलिए, एकमात्र रोकथाम किसी भी प्रकार के धूम्रपान से इनकार हो सकती है - न केवल सिगरेट लेकर बैठना, बल्कि आप इसे चबा या सूंघ भी नहीं सकते।
नसों की समस्या
शिरापरक बिस्तर का सबसे कमजोर हिस्सा पैरों की नसें हैं। इस "अन्याय" के लिए हमें द्विपादवाद को धन्यवाद देना होगा। इन्हीं शिराओं के माध्यम से रक्त गुरुत्वाकर्षण के विपरीत नीचे से ऊपर की ओर बहता है। रक्त के ठहराव को रोकने के लिए, इन नसों के अंदर वाल्व होते हैं - आंतरिक झिल्ली की तह जो रक्त को केवल सही दिशा में जाने देती है। दो प्राकृतिक "पंप" भी रक्त प्रवाह में योगदान करते हैं: पैरों की मांसपेशियां (जो केवल चलते समय यह कार्य करती हैं) और डायाफ्राम।
वाल्वुलर तंत्र और शिरापरक दीवार की कमजोरी की प्रवृत्ति विरासत में मिली है। लेकिन यह बिलकुल भी नहीं है। अधिक वजन, लंबे समय तक बैठना और खड़े रहना, शारीरिक निष्क्रियता, गर्भावस्था अपनी भूमिका निभाती है - यह सब इस तथ्य की ओर जाता है कि पैरों की नसों से रक्त का बहिर्वाह और भी खराब हो जाता है। नसों में दबाव बढ़ जाता है और वे खिंचने लगती हैं, जिससे वाल्व की कमी और बढ़ जाती है और रक्त का ठहराव और भी अधिक हो जाता है। वैरिकाज़ नसें विकसित होती हैं।
कैसे पहचानें? निम्नलिखित लक्षण आपको रोग की शुरुआत का संदेह करने की अनुमति देंगे:
लंबे समय तक खड़े रहने या बैठने के बाद, पैरों में थकान, दर्द और खींचने वाला दर्द महसूस होता है;
दिन के अंत तक, पैरों में सूजन आ जाती है, जो पैरों तक फैल सकती है;
सोने और लेटकर आराम करने के बाद स्थिति में काफी सुधार होता है;
वैरिकाज़ नसों के बाद के चरणों में, त्वचा के नीचे फैली हुई टेढ़ी-मेढ़ी नसें दिखाई देती हैं।
क्या करें? ध्यान देने वाली पहली चीज़ रोकथाम है। खासकर यदि परिवार में कोई पहले से ही वैरिकाज़ नसों से पीड़ित हो। इस बीमारी का प्रसार बहुत अधिक है: 40 वर्ष से अधिक उम्र की हर तीसरी महिला और हर दसवां पुरुष इसका अनुभव करता है।
निवारक क्रियाओं में चलना या पैरों का व्यायाम, लेटकर आराम करना और वजन कम करना शामिल है। यदि वैरिकाज़ नसों के लक्षण हैं, तो डॉक्टर को देखने का समय आ गया है। वह अनुशंसा कर सकता है कि आप मेडिकल बुना हुआ कपड़ा पहनें जो रक्त के बहिर्वाह को सुविधाजनक बनाता है, या लिख सकता है दवा से इलाज.
यदि बीमारी के लक्षण तेजी से विकसित होते हैं और पैरों में गंभीर दर्द के साथ होते हैं (विशेषकर युवा लोगों में), तो आपको तुरंत चिकित्सा सलाह लेनी चाहिए। चिकित्सा देखभाल- शायद ये एक गंभीर बीमारी की अभिव्यक्तियाँ हैं - थ्रोम्बोफ्लिबिटिस।
थ्रोम्बोफ्लेबिटिस खतरनाक है क्योंकि थ्रोम्बी शिरापरक वाहिका की सूजन वाली आंतरिक झिल्ली पर बढ़ने लगते हैं, कभी-कभी प्रभावशाली आकार तक पहुंच जाते हैं। रक्त प्रवाह के साथ एक अलग रक्त का थक्का फेफड़ों की वाहिकाओं में लाया जाता है, जिससे वे अवरुद्ध हो जाते हैं। इस स्थिति को फुफ्फुसीय अन्त: शल्यता कहा जाता है और आधे से अधिक मामलों में यह घातक होती है।
तीव्र थ्रोम्बोफ्लिबिटिस का इलाज केवल अस्पताल सेटिंग में किया जाता है। अक्सर, थ्रोम्बोफ्लिबिटिस के साथ, रक्त के थक्के या पूरी सूजन वाली नस को हटाने के लिए एक ऑपरेशन की आवश्यकता होती है (धमनियों के विपरीत, नसों में कई "बाईपास" होते हैं)। हालाँकि, मामला एक ऑपरेशन के साथ समाप्त नहीं होता है: रोगी के उपचार के बाद, आमतौर पर संपीड़न मोज़ा पहनने और रक्त के थक्कों को कम करने वाली दवाएं लेने की सिफारिश की जाती है।
नसों की टोन बनाए रखने के लिए हर्बल और सिंथेटिक वेनोटोनिक तैयारियों का उपयोग किया जाता है। इनमें शामिल हैं, उदाहरण के लिए, चेस्टनट की तैयारी, बायोफ्लेवोनोइड्स (डायोसमिन, हेस्परिडिन), आदि।
रक्त माइक्रोसिरिक्युलेशन की समस्या
केशिका बिस्तर में रक्त प्रवाह के ख़राब होने के कारण विविध हैं। यहां कुछ प्रत्यक्ष तंत्र दिए गए हैं जो माइक्रो सर्कुलेशन को ख़राब करते हैं:
संवहनी स्वर का अनियमित होना (उदाहरण के लिए, स्वायत्तता के विभिन्न विकारों में)। तंत्रिका तंत्र, रेनॉड सिंड्रोम);
केशिका वाहिकाओं की बढ़ती नाजुकता (उदाहरण के लिए, विटामिन सी और आर की कमी के साथ);
रक्त के थक्के में वृद्धि;
प्राथमिक केशिका रोग (पृथक माइक्रोएंजियोपैथियां, केशिका वाहिकाओं के वंशानुगत दोष);
अन्य बीमारियों में माइक्रोवेसेल्स को नुकसान ( मधुमेह, धमनी का उच्च रक्तचाप, स्व - प्रतिरक्षित रोग)।
कैसे पहचानें? केशिका रक्त प्रवाह के उल्लंघन का संकेत आमतौर पर पैर की उंगलियों और हाथों में ठंडक की भावना, ठंड में बाहर जाने पर या ठंडे पानी से धोने पर उंगलियों, कान और नाक का तेजी से फड़कना है। कम माइक्रोकिरकुलेशन वाले क्षेत्रों में, ट्रॉफिक त्वचा विकार अक्सर देखे जाते हैं: छीलने, रंजकता, अल्सर का गठन जो लंबे समय तक ठीक नहीं होता है (गैंग्रीन तक)।
क्या करें? पेंटोक्सिफाइलाइन, जिन्कगो बिलोबा पौधे की तैयारी आदि का उपयोग केशिकाओं का विस्तार करने और रक्त प्रवाह में सुधार करने के लिए किया जाता है। संवहनी नाजुकता को कम करने के लिए विटामिन सी (एस्कॉर्बिक एसिड) और आर (रूटिन) निर्धारित किए जाते हैं।
संवहनी उपचार लोक उपचारइसके अपने फायदे हैं: यह सस्ता, किफायती और प्रभावी है!
संवहनी तंत्र के रोग और वैकल्पिक चिकित्सा
40 वर्ष से अधिक उम्र के लगभग हर व्यक्ति को इसी तरह के दुर्भाग्य का सामना करना पड़ता है। इसलिए, आपको पहले से ही अपने आप को संवहनी रोगों और उनके उपचार के तरीकों के बारे में ज्ञान से लैस कर लेना चाहिए। सबसे आम संवहनी रोग:
इन बीमारियों का कारण गलत जीवनशैली है: अतार्किक पोषण, निष्क्रियता, बुरी आदतें, लगातार तनाव, काम का बोझ आदि। यह सब "टूट-फूट" और रक्त वाहिकाओं में रुकावट का कारण बनता है।
लोक विधियों से संवहनी रोगों का उपचार
संवहनी उपचार को और अधिक प्रभावी बनाने के लिए, इसके अतिरिक्त पारंपरिक उपचार,पारंपरिक चिकित्सा पद्धतियों को अपनाएं।
मस्तिष्क वाहिकाओं का उपचार और मजबूती
निम्नलिखित नुस्खे मस्तिष्क के संवहनी रोगों की उपेक्षा से बचने में मदद करेंगे:

मस्तिष्क का एथेरोस्क्लेरोसिस 45 वर्ष और उससे अधिक उम्र के लगभग सभी लोगों को प्रभावित करता है।और इस मामले के लिए, लोक ज्ञान के गुल्लक में कई व्यंजन हैं:

हृदय के संवहनी रोगों का उपचार
हृदय प्रणाली के रोगों का इलाज डॉक्टर की देखरेख में सख्ती से करना आवश्यक है, इसके लिए धन लेने के बारे में भी उनसे सलाह लेनी चाहिए लोक नुस्खे:
हमारे कई पाठक शरीर में कोलेस्ट्रॉल के स्तर को कम करने के लिए ऐलेना मालिशेवा द्वारा खोजी गई ऐमारैंथ के बीज और रस पर आधारित प्रसिद्ध विधि का सक्रिय रूप से उपयोग करते हैं। हम पुरजोर अनुशंसा करते हैं कि आप इस विधि से परिचित हो जाएं।

पैरों की वैरिकाज़ नसें
वैरिकाज़ नसों और निचले छोरों के अन्य संवहनी रोगों के खिलाफ लड़ाई में लोक ज्ञान।
वैरिकाज़ नसों को रोकने के लिए लोगों ने कई नुस्खे ईजाद किए हैं।यहां उनमें से कुछ हैं:

प्रोफेसर न्यूम्यवाकिन द्वारा हाइड्रोजन पेरोक्साइड उपचार की उपचार विधि
इस पद्धति का आविष्कार बहुत पहले नहीं हुआ था - लगभग 20 साल पहले। तब उन्होंने कई विदेशी शोधकर्ताओं को चौंका दिया था. प्रोफेसर न्यूम्यवाकिन आई.पी. ने साबित किया कि हाइड्रोजन पेरोक्साइड एक अनोखी दवा है विभिन्न रोग: हृदय रोग से लेकर कैंसर तक।
न्यूम्यवाकिन के अनुसार पेरोक्साइड के साथ उपचार की विधि "चमत्कारिक उपाय" को अंदर लेना है।
हमारे पाठक - विक्टोरिया मिर्नोवा से प्रतिक्रिया
मुझे किसी भी जानकारी पर भरोसा करने की आदत नहीं थी, लेकिन मैंने जांच करने का फैसला किया और एक पैकेज का ऑर्डर दिया। मैंने एक सप्ताह के भीतर परिवर्तन देखा: मेरे दिल ने मुझे परेशान करना बंद कर दिया, मैं बेहतर महसूस करने लगा, ताकत और ऊर्जा दिखाई देने लगी। विश्लेषणों में कोलेस्ट्रॉल में सामान्य से कमी देखी गई। इसे आज़माएं और आप, और यदि किसी को दिलचस्पी है, तो नीचे लेख का लिंक दिया गया है।
योजना सरल है: पहली खुराक पेरोक्साइड (3%) की पहली बूंद प्रति 50 मिलीलीटर पानी से शुरू की जानी चाहिए। परिणामी दवा को दिन में तीन बार खाली पेट पियें। दिन-प्रतिदिन, हाइड्रोजन पेरोक्साइड का एक हिस्सा 1 बूंद (दूसरे दिन - 2 बूंद प्रति 50 मिलीलीटर पानी, तीसरे दिन - 3 बूंद, आदि) से 10 बूंदों तक बढ़ाया जाता है।
लेखक के अनुसार, अंतःशिरा इंजेक्शन के रूप में हाइड्रोजन पेरोक्साइड उपचार भी उपयुक्त है: 20 मिलीलीटर सेलाइन को 0.4 मिलीलीटर पेरोक्साइड के साथ मिलाया जाता है। 20 मिलीलीटर सिरिंज का उपयोग किया जाना चाहिए। इंजेक्शन बहुत धीरे-धीरे (लगभग 3 मिनट) लगाया जाता है। प्रत्येक बाद के इंजेक्शन के दौरान, पेरोक्साइड की मात्रा 0.1 मिली बढ़ जाती है ( अधिकतम खुराक 1 मिली).







