रक्तवाहिकाओं के रोग किस कारण होते हैं? शरीर के संवहनी रोगों के बारे में
संवहनी रोग - संचार प्रणाली के रोगों का एक समूह, जो वाहिकाओं के लुमेन के विस्मृति (बंद होने) या सूजन की विशेषता है। सूची के लिए संवहनी रोगइसमें विकृतियाँ भी शामिल हैं - धमनियों और शिराओं का जन्मजात रोग संबंधी संयोजन।
संवहनी विकृति अनिवार्य रूप से ऊतक रक्त आपूर्ति में शिथिलता का कारण बनती है, जो इस्किमिया, अंग की शिथिलता का कारण बनती है और नैदानिक अभिव्यक्तियाँ निर्धारित करती है।
संक्षेप में संवहनी तंत्र की संरचना के बारे में
मानव शरीर की वाहिकाएँ एक घना नेटवर्क बनाती हैं जिसके माध्यम से रक्त चलता है, अंगों और ऊतकों की कोशिकाओं तक पोषक तत्व और ऑक्सीजन पहुँचाता है। रक्त हृदय द्वारा पंप किया जाता है, और वाहिकाओं के साथ मिलकर यह एक बंद हृदय प्रणाली बनाता है। शारीरिक रूप से, वाहिकाएँ विभिन्न व्यास और मोटाई की खोखली लंबी और लचीली ट्यूब होती हैं। सबसे बड़ी वाहिकाएँ हृदय से निकलकर उसके क्षेत्र में स्थित होती हैं। हृदय से जितना दूर होगा, वाहिका के लुमेन का व्यास उतना ही छोटा होगा और संवहनी नेटवर्क का घनत्व उतना अधिक होगा।
जिन वाहिकाओं के माध्यम से रक्त चलता है उन्हें कार्यात्मक रूप से विभाजित किया गया है:
- धमनियां जो अंगों तक ऑक्सीजन युक्त रक्त पहुंचाती हैं। रक्त को आगे बढ़ाने के लिए धमनियों की दीवार में अपने स्वयं के मांसपेशी फाइबर होते हैं। धमनियों में सबसे बड़ी महाधमनी है, सबसे छोटी धमनी कहलाती है।
- वे नसें जो अंग के ऊतकों से ख़राब रक्त लेती हैं। रक्त शिराओं के माध्यम से चलता है रक्तचापऔर मांसपेशियों में संकुचन, और विशेष अंतःशिरा वाल्व रक्त को वापस नहीं जाने देते।
धमनियाँ और नसें केशिकाओं द्वारा जुड़ी होती हैं - बहुत पतली वाहिकाएँ जिनमें ऑक्सीजन का आदान-प्रदान होता है।
अलग से, लसीका वाहिकाएं होती हैं जो सुरक्षात्मक कोशिकाओं को पैथोलॉजिकल फोकस में स्थानांतरित करके मानव रक्षा प्रणाली की अखंडता को बनाए रखती हैं, और शरीर में द्रव संतुलन बनाए रखने में शामिल होती हैं।
संवहनी विकृति संवहनी शिथिलता, उनकी शारीरिक अखंडता को नुकसान से जुड़ी होती है, और कई कारकों से उत्पन्न होती है। मूल रूप से, यह जीवन जीने का एक तरीका है, आनुवंशिकता है, इसके अलावा, कई संवहनी रोग सेक्स से जुड़े होते हैं।
जोखिम
- नर
- आसीन जीवन शैली
- धूम्रपान
- तनाव
- अधिक वज़न
- अल्प तपावस्था
- मधुमेह
- खड़े होकर या गतिहीन कार्य करना, वजन उठाना।
संवहनी रोगों की नैदानिक अभिव्यक्तियाँ घाव के कारण, स्थानीयकरण और घाव की सीमा पर निर्भर करती हैं। लक्षण काफी समय तक अव्यक्त रह सकते हैं।
सबसे आम संवहनी रोग निम्नलिखित क्लिनिक के साथ होते हैं:
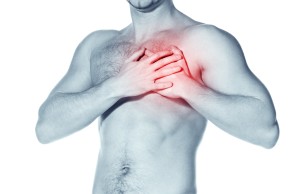
संवहनी रोगों का उपचार निदान पर निर्भर करता है, यह रूढ़िवादी हो सकता है, जब वाहिकाओं की स्थिति अभी भी मुआवजे के चरण में है और वाहिकाओं को उनके कार्य में वापस लाना संभव है। इस मामले में, दवाओं के पाठ्यक्रम, फिजियोथेरेपी प्रक्रियाएं निर्धारित हैं। उन्नत मामलों में सर्जिकल हस्तक्षेप का सहारा लें।
संवहनी रोगों की रोकथाम में कुछ सिफारिशें शामिल हैं:
- आहार में तले हुए और नमकीन खाद्य पदार्थों, संतृप्त वसा वाले खाद्य पदार्थों की उपस्थिति कम करें।
- धूम्रपान न करें, शराब का सेवन कम करें, बार-बार तनाव से बचें।
- पॉलीअनसैचुरेटेड खाद्य पदार्थों का सेवन बढ़ाएँ वसायुक्त अम्ल, विटामिन ई.
- मेनू में अधिक फल और सब्जियाँ शामिल करें, विशेष रूप से वे जिनमें कैल्शियम, मैग्नीशियम, पोटेशियम होता है।
- अपना वजन देखें, शारीरिक गतिविधि में संलग्न रहें।
30 वर्षों के बाद, प्रारंभिक अवस्था में भी निदान स्थापित करने के लिए समय-समय पर संवहनी तंत्र की जांच कराने की सलाह दी जाती है।
संवहनी घावों के नैदानिक संकेत अक्सर 40 वर्षों के बाद दिखाई देने लगते हैं। किसी व्यक्ति की याददाश्त, सुनने की क्षमता कम हो सकती है, नींद खराब हो जाती है, कान, सिर में शोर होता है, चलते समय वह लड़खड़ाता है। यदि पहले वह स्वतंत्र रूप से सीढ़ियाँ चढ़ सकता था, तो अब एक या दो सीढ़ियों के बाद वह अचानक रुकने के लिए मजबूर हो जाता है, और सामान्य चलने के दौरान भी, उसके पैरों में दर्द उसे अलग-अलग (1000 से 10 तक) सीढ़ियाँ चढ़ने के बाद रुकने पर मजबूर कर देता है। उच्च रक्तचाप, जिसका इलाज करना मुश्किल है, प्रकट हो सकता है, आंतों का काम और प्रतिरक्षा बिगड़ जाती है, और यौन क्रिया कम हो जाती है। ये सभी पैरों के शिरापरक तंत्र के जहाजों को नुकसान के लक्षण हैं, वे "गंभीर" हो जाते हैं, शाम तक पैर और निचले पैर सूज जाते हैं, वैरिकाज़ नसें बढ़ती हैं, निचले पैरों में ट्रॉफिक विकार दिखाई देते हैं, अल्सर तक। ठीक करना कठिन.
ये सभी विभिन्न लक्षण संवहनी रोग का संकेत देते हैं और जांच और उपचार की आवश्यकता होती है।
सिर और गर्दन की वाहिकाओं के अध्ययन के लिए संकेत (अल्ट्रासाउंड डॉपलरोग्राफी और ट्रांसक्रानियल डॉपलरोग्राफी): अध्ययन केडीओ में किया जाता है
- विभिन्न उत्पत्ति के सिरदर्द
- चक्कर आना
- बेहोशी.
- नकसीर।
- दर्दनाक मस्तिष्क की चोट का परिणाम.
- विकृति विज्ञान ग्रीवारीढ़ की हड्डी।
- मस्तिष्क परिसंचरण के तीव्र विकार और उनके परिणाम।
- वनस्पति संबंधी विकार (मौसम संबंधी निर्भरता, परिवहन)।
- नींद संबंधी विकार।
- दृश्य गड़बड़ी (स्ट्रैबिस्मस, आदि)।
- श्रवण संबंधी विकार.
- सिर का हाइपरहाइड्रोसिस.
- बच्चों में व्यवहार संबंधी विकार (अति सक्रियता, ध्यान की कमी)।
- बच्चों में टिक्स और हाइपरकिनेसिस।
- बच्चों में वाणी विकार (भाषण का विलंबित विकास, डिसरथ्रिया, हकलाना)।
- न्यूनतम मस्तिष्क शिथिलता का सिंड्रोम।
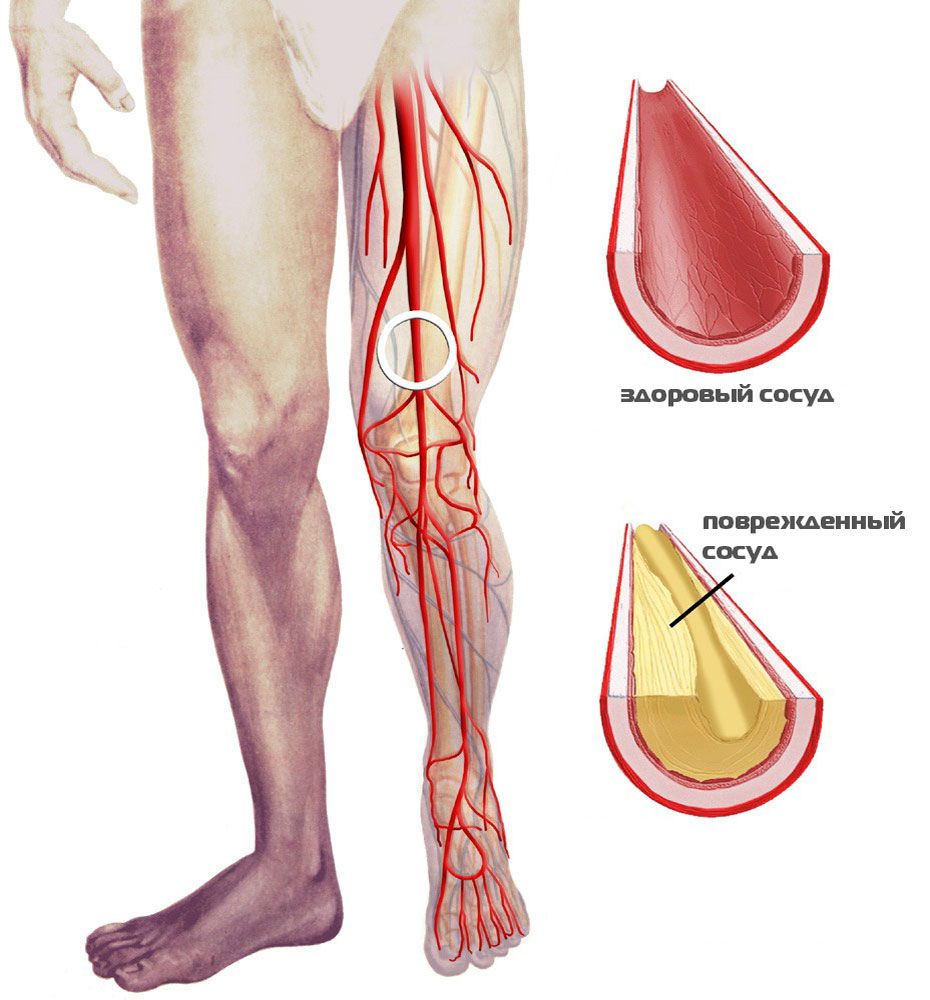
धमनी और शिरापरक प्रणालियों के विभिन्न जहाजों की हार विभिन्न प्रकार से हो सकती है विभिन्न रोग. यह आमतौर पर संकुचन, घनास्त्रता, एम्बोलिज्म, धमनीविस्फार या वैरिकाज़ विस्तार, दोनों व्यक्तिगत वाहिकाओं और विभिन्न अंगों और संपूर्ण शारीरिक क्षेत्रों के वाहिकाओं से जुड़ा होता है। बदले में, इससे शरीर के उन अंगों या भागों में रक्त की आपूर्ति में व्यवधान होता है, जिनकी रक्त आपूर्ति के लिए विशिष्ट वाहिकाएँ जिम्मेदार होती हैं। सबसे अधिक बार, धमनी प्रणाली की वाहिकाएं एथेरोस्क्लोरोटिक परिवर्तनों के अधीन होती हैं। शिरापरक तंत्र के संवहनी घाव अक्सर क्रोनिक रूप में प्रकट होते हैं शिरापरक अपर्याप्तता बदलती डिग्रीजांघों और पैरों पर छोटे शिरापरक तारों से - टेलैंगिएक्टेसिया से लेकर पैरों की वैरिकाज़ नसें, सूजन और पैरों पर ट्रॉफिक अल्सर का निर्माण।
एथेरोस्क्लेरोसिस के साथ, धमनी प्रणाली की वाहिकाएं, महाधमनी से लेकर सबसे छोटी धमनियों तक, आमतौर पर एक ही समय में प्रभावित होती हैं। केवल उनकी हार की डिग्री अलग हो सकती है। प्रमुख, प्रारंभिक एथेरोस्क्लोरोटिक क्षति, उदाहरण के लिए, कैरोटिड धमनियों को, क्रोनिक सेरेब्रल इस्किमिया के लक्षणों के विकास की ओर ले जाती है। हृदय को आपूर्ति करने वाली धमनियों का सिकुड़ना कार्डियक इस्किमिया का कारण बन जाता है, वृक्क धमनियां - नवीकरणीय उच्च रक्तचाप का कारण, जिसे नियंत्रित करना मुश्किल होता है। रूढ़िवादी उपचार. मेसेन्टेरिक धमनियों के क्षतिग्रस्त होने की स्थिति में, आंत की शिथिलता विकसित होती है - पेट का एनजाइना, जिसे अल्सरेटिव और एनजाइना से अलग करना मुश्किल हो सकता है। ऑन्कोलॉजिकल रोग जठरांत्र पथ. इलियाक धमनियों के सिकुड़ने या अवरुद्ध होने से यौन क्रिया में कमी आती है, रक्त की आपूर्ति ख़राब होती है पैल्विक अंग. धमनी क्षति निचला सिरायह आमतौर पर धीरे-धीरे और अदृश्य रूप से विकसित होता है, लेकिन फिर यह पैरों के विच्छेदन की आवश्यकता तक भी समाप्त हो सकता है।
हाल तक, हृदय की पुरानी इस्किमिया वाले रोगियों का इलाज केवल चिकित्सक - हृदय रोग विशेषज्ञों द्वारा किया जाता था। महाधमनी - कोरोनरी बाईपास सर्जरी और अन्य की प्रभावशीलता साबित करने के लिए कितने प्रयास की आवश्यकता थी आधुनिक तरीकेकोरोनरी धमनियों का पुनर्निर्माण, जिसका अब व्यापक और प्रभावी ढंग से उपयोग किया जाता है! हाल के वर्षों में, एंजियोसर्जनों ने अपने एथेरोस्क्लोरोटिक घावों में कैरोटिड धमनियों में रक्त के प्रवाह को बहाल करने के लिए तेजी से ऑपरेशन करना शुरू कर दिया है। यदि इस विकृति के साथ मस्तिष्क का इस्केमिक स्ट्रोक विकसित होता है, तो 100 रोगियों में से 40 लोग तुरंत मर जाते हैं। जीवित बचे 60 मरीज व्यावहारिक रूप से अपने शेष जीवन के लिए गंभीर रूप से विकलांग हो जाते हैं, न्यूरोलॉजिकल अस्पतालों को भर देते हैं, जो बाहरी मदद के बिना नहीं रह सकते।
ऐसे रोगियों में कैरोटिड धमनियों का पुनर्निर्माण, समय पर किया जाता है, स्ट्रोक के विकास से बचाता है, और पश्चात मृत्यु दर 4-5% से अधिक नहीं होती है।
उदाहरण संवहनी रोगियों में जटिल निदान के महत्व और एक विशेष उपचार पद्धति के लिए संकेतों के समय पर निर्धारण को दर्शाते हैं।
हाल तक, मल्टीफोकल, यानी कई संवहनी घावों वाले संवहनी रोगियों का उपचार एक संकीर्ण प्रोफ़ाइल के विभिन्न विशेषज्ञों द्वारा किया जाता रहा है और कुछ स्थानों पर किया जा रहा है। यदि रोगी में इस्केमिक मस्तिष्क क्षति के लक्षण थे, तो उसे आमतौर पर एक न्यूरोपैथोलॉजिस्ट, कोरोनरी धमनियों - एक हृदय रोग विशेषज्ञ, गुर्दे और मेसेंटेरिक धमनियों - एक चिकित्सक, पैर धमनियों - को सामान्य शल्य चिकित्सा विभागों के पास भेजा जाता था। इनमें से प्रत्येक विशेषज्ञ आमतौर पर अपने क्षेत्र से संबंधित होता है और कभी-कभी उसके लिए किसी विशेष रोगी के शरीर के अन्य क्षेत्रों में रक्त की आपूर्ति की स्थिति, कुछ अंगों, शरीर के क्षेत्रों के उपचार के क्रम, अनुक्रम, प्राथमिकता का आकलन करना मुश्किल होता है। बिगड़ा हुआ रक्त आपूर्ति के साथ. हाल के वर्षों में एक नई विशेषता सामने आई है - एंजियोलॉजिस्ट. यह एक विशेषज्ञ है जो रोगी की धमनी और शिरा प्रणाली की स्थिति का आकलन करने और ऐसे रोगी के लिए उपचार कार्यक्रम प्रस्तावित करने में सक्षम होना चाहिए। कार्यक्रम में रूढ़िवादी, ऑपरेशनऔर उनके संयोजन.
एक एंजियोलॉजिस्ट का ऐसा कार्य केवल उसी चिकित्सा केंद्र में संभव है जिसके पास अच्छे आधुनिक नैदानिक उपकरण हों, उच्च योग्य विशेषज्ञ हों जो इस पर काम कर सकें, और एक एंजियोलॉजिस्ट जो एक व्यापक के आधार पर नैदानिक विश्लेषणऔर जांच के ये वाद्य तरीके एक सटीक निदान कर सकते हैं और कभी-कभी जटिल संवहनी रोगियों के बाद के उपचार के कार्यक्रम और रणनीति निर्धारित कर सकते हैं।
केडीओ के पास आधुनिक नैदानिक उपकरण और इस पर काम करने वाले उच्च योग्य विशेषज्ञ हैं।
रक्त की गति होती है, जो मानव ऊतकों को विकास के लिए आवश्यक पदार्थ प्रदान करती है, उनसे क्षय उत्पादों को दूर ले जाती है। संवहनी रोग इस तथ्य को जन्म देते हैं कि वे जिन कोशिकाओं को आपूर्ति करते हैं पोषक तत्त्वभूखे रहने लगते हैं, जो रोग प्रक्रियाओं के विकास और यहां तक कि मृत्यु का कारण है।
वाहिकाओं में पैथोलॉजिकल प्रक्रियाएं तब हो सकती हैं जब वे अवरुद्ध हो जाती हैं, टूट जाती हैं, सिकुड़ जाती हैं, दब जाती हैं, सूज जाती हैं या सूज जाती हैं। उनकी विकृति का संकेत देने वाले मुख्य लक्षणों में शामिल हैं:
- धमनियों का पैथोलॉजिकल स्पंदन, वैरिकाज़ नसें, रेटिना की लाली;
- चरम सीमाओं की सूजन;
- त्वचा के रंग में परिवर्तन;
- ठंडी उंगलियाँ, पैर की उंगलियाँ;
- धमनियों और नसों की दीवारों की अखंडता का उल्लंघन (वाहिकाएँ फट जाती हैं, एक संकेत - हेमटॉमस);
- कमजोरी, घबराहट.
यदि रोग प्रक्रियाओं ने मस्तिष्क या हृदय की वाहिकाओं को प्रभावित किया है, तो रोग माइग्रेन, चक्कर आने से स्वयं महसूस होता है। जब किसी धमनी के दब जाने के कारण ग्रीवा ओस्टियोचोन्ड्रोसिसगर्दन में खींचने वाला दर्द हो रहा है।
एम्बोलस क्या है
संवहनी रुकावट के मुख्य कारणों में एम्बोलिज्म है। इस रोग में रक्त में ऐसे कण (एम्बोली) दिखाई देने लगते हैं जो नहीं पाए जाते स्वस्थ व्यक्ति. यदि थ्रोम्बस बर्तन के 75% लुमेन को ढक लेता है, तो जिन ऊतकों की वह सेवा करता है वे भूखे मरने लगते हैं।
एम्बोलिज्म आघात, फ्रैक्चर, विच्छेदन, के कारण हो सकता है बंदूक की गोली के घावयदि छोटे कण वाहिकाओं में प्रवेश कर गए हैं . एक अंतःशिरा इंजेक्शन, जिसके कारण एक एयर लॉक बन गया है, एम्बोलिज्म को भड़का सकता है।एम्बोलिज्म तब होता है जब सुई के बर्तन में प्रवेश करने पर तैलीय घोल को चमड़े के नीचे या इंट्रामस्क्युलर रूप से इंजेक्ट किया जाता है।

एम्बोलिज्म का कारण एथेरोस्क्लेरोसिस है, जिसे लोकप्रिय रूप से "जंग" कहा जाता है रक्त वाहिकाएं". इस बीमारी को यह नाम एक कारण से दिया गया था: यह बीमारी प्रोटीन और लिपिड चयापचय के उल्लंघन के कारण होती है, जिसके कारण रक्त वाहिकाओं की दीवारों पर कोलेस्ट्रॉल जमा होने लगता है। कुछ समय बाद, दीवारें अपनी लोच खो देती हैं, सख्त हो जाती हैं, विकृत हो जाती हैं, सूजन देखी जाती है, लुमेन कम हो जाता है और पूरी तरह से बंद हो सकता है।
जब प्लाक बन रहा होता है, तो इसकी संरचना ढीली होती है, जिसके कारण इसका कुछ हिस्सा निकल सकता है और बर्तन को अवरुद्ध कर सकता है। एथेरोस्क्लेरोसिस के साथ, दीवारें कमजोर हो जाती हैं, उन पर दरारें दिखाई देती हैं, जिससे रक्त के थक्के बनने लगते हैं और रक्त प्रवाह में रुकावट आती है। कन्नी काटना नकारात्मक परिणाम, रोकथाम महत्वपूर्ण है, जिसका उद्देश्य रोग प्रक्रिया को रोकना है। खान-पान पर विशेष ध्यान दें, निकोटिन, शराब और अन्य बुरी आदतों का त्याग करें।
जीवन के लिए सबसे बड़ा खतरा मस्तिष्क, हृदय, फेफड़ों की वाहिकाओं का आघात है: जब केंद्रीय वाहिका फट जाती है या अवरुद्ध हो जाती है तो रक्त का थक्का दिल का दौरा या मस्तिष्क स्ट्रोक का कारण बन सकता है। कई मामलों में, इसका अंत मृत्यु या विकलांगता में होता है, जिसके लिए निरंतर नर्सिंग देखभाल की आवश्यकता होती है। इसलिए, हृदय में बार-बार होने वाले दर्द, ताल गड़बड़ी, उल्टी, मतली, काले धब्बे, चक्कर आना, माइग्रेन पर ध्यान देना चाहिए और निदान और उपचार के लिए डॉक्टर से परामर्श लेना चाहिए।
यदि आप एम्बोलिज्म के लक्षणों को नजरअंदाज करते हैं, निकोटीन, शराब, अन्य बुरी आदतों को नहीं छोड़ते हैं, निदान के लिए डॉक्टर से परामर्श नहीं करते हैं, रोकथाम नहीं करते हैं, तो संवहनी रोग विकसित होते रहेंगे। कुछ समय बाद, इस प्रक्रिया से हृदय, मस्तिष्क, निचले या ऊपरी अंगों और अन्य अंगों की वाहिकाओं में रुकावट आ जाएगी। इससे मृत्यु, विकलांगता हो सकती है, जिसमें व्यक्ति को निरंतर नर्सिंग देखभाल की आवश्यकता होती है।
अंगों पर घाव
हृदय और मस्तिष्क की वाहिकाओं को नुकसान पहुंचाने के अलावा, रोग प्रक्रियाएं शरीर के अन्य हिस्सों में धमनियों और नसों को प्रभावित कर सकती हैं। बीमारियों के बीच, डॉक्टर उन बीमारियों को अलग करते हैं जो एक समूह में संयुक्त होती हैं जिन्हें "चरम अंगों के जहाजों के मिटाने वाले घावों" के रूप में जाना जाता है। यह संवहनी रोगों का नाम है जिसमें हाथ-पैरों की लुमेन में संकुचन (विलुप्त) हो जाता है, जिसके कारण रक्त प्रवाह पूरी तरह से अवरुद्ध हो सकता है।
इस प्रक्रिया का मुख्य कारण कहा जाता है:
- एथेरोस्क्लेरोसिस;
- ऊंचा लिपिड स्तर;
- छोटी धमनियों की दीवारों की मांसपेशी परत की सूजन;
- धमनी या शिरा की आंतरिक परत का प्रसार;
- छोटी नसों और धमनियों की पुरानी सूजन (थ्रोम्बोएंगाइटिस ओब्लिटरन्स);
- निकोटीन;
- उच्च रक्तचाप;
- चोट, खरोंच, हाइपोथर्मिया।
तिरछे संवहनी घावों के विकास की नैदानिक तस्वीर विविध है, लक्षणों में से एक लंगड़ापन है, जो मांसपेशियों में ऐंठन के कारण होता है। घावों को मिटाने के पहले चरण में, बीमारी पांच सौ मीटर चलने के बाद ही महसूस होती है। समय के साथ, लंगड़ापन तेज हो जाता है और दो सौ मीटर के बाद प्रकट होता है, पैरों में थकान महसूस होती है, ठंडे अंग और दर्द देखा जाता है। चारित्रिक लक्षणरोग पीला पड़ जाता है, पैरों की त्वचा नीले रंग में बदल जाती है।
रक्त वाहिकाओं को नष्ट करने वाली क्षति की तीसरी डिग्री के लिए, लंगड़ापन विशेषता है, दर्द पच्चीस मीटर के बाद प्रकट होता है। चौथे चरण में, ऊतक परिगलन विकसित होता है। इसका संकेत पैर की उंगलियों पर अल्सर, हाथ-पैरों में गैंग्रीन है, व्यक्ति अक्सर चल नहीं पाता है और उसे नर्सिंग देखभाल की आवश्यकता होती है।
तिरछे संवहनी घावों के विकास को रोकने के लिए (उन्नत मामलों में, विच्छेदन की आवश्यकता हो सकती है), समय पर लंगड़ापन, मांसपेशियों में दर्द की अचानक अभिव्यक्तियों पर ध्यान देना और निदान और उपचार के लिए डॉक्टर से परामर्श करना बहुत महत्वपूर्ण है। थेरेपी के सफल होने के लिए सिर्फ डॉक्टर द्वारा बताई गई दवा लेना ही जरूरी नहीं है दवाएं, लेकिन रोकथाम करने के लिए भी: आहार का पालन करें, पैरों पर भार कम करें, निकोटीन, शराब और अन्य बुरी आदतों को छोड़ दें।
ओस्टियोचोन्ड्रोसिस का खतरा
सर्वाइकल स्पाइन में पैथोलॉजिकल प्रक्रियाएं मस्तिष्क में रक्त के प्रवाह को बाधित कर सकती हैं, जिससे न्यूरॉन्स की भुखमरी और उचित लक्षणों का विकास होता है। यह स्ट्रोक के कारणों में से एक है, जब कुछ समय बाद मस्तिष्क में कोई वाहिका या तो अवरुद्ध हो जाती है या फट जाती है।
रिज की क्षति से जुड़ी कई बीमारियों के प्रभाव में, कशेरुक डिस्क का विस्थापन होता है, जिससे रक्त वाहिकाओं में पिंचिंग होती है, वे लोच खो देते हैं, जिससे रक्त प्रवाह बिगड़ जाता है। चुभन कितनी गंभीर होगी, रोग प्रक्रिया के लक्षण इतने स्पष्ट होंगे।
वर्गीकरण के अनुसार, चुभन, सूजन निम्नलिखित कारणों से हो सकती है:
- ग्रीवा रीढ़ की ओस्टियोचोन्ड्रोसिस;
- कशेरुक डिस्क की अस्थिरता;
- रीढ़ की हड्डी में चोट;
- इंटरवर्टेब्रल हर्निया;
- एथेरोस्क्लेरोसिस;
- घनास्त्रता और अन्त: शल्यता;
- रक्त वाहिकाओं की जन्मजात रोग संबंधी संरचना।
ग्रीवा रीढ़ की वाहिकाओं में एक रोग प्रक्रिया (चुटकी, सूजन) की उपस्थिति का निर्धारण करने के लिए, एक परीक्षा आवश्यक है। यदि निदान में ग्रीवा रीढ़ में चुभन, रुकावट, वाहिकासंकीर्णन दिखाया गया है, तो डॉक्टर उपचार निर्धारित करता है। स्पाइनल डिस्क की समस्याओं के लिए उपयोगी भौतिक चिकित्सा. एथेरोस्क्लेरोसिस, एम्बोलिज्म, घनास्त्रता, सूजन और अन्य रोग प्रक्रियाओं के साथ, दवा लेना आवश्यक है। रोकथाम के लिए, आपको आहार का पालन करना होगा, शराब, निकोटीन छोड़ना होगा। कुछ मामलों में, सर्जरी, नर्सिंग देखभाल की आवश्यकता हो सकती है।
आँखों में रक्त की आपूर्ति कम होना
खराब दृष्टि संवहनी समस्याओं के कारण भी हो सकती है। इन्हीं बीमारियों में से एक है रेटिना की वाहिकाओं की एंजियोपैथी। आंखों में रक्त की आपूर्ति में गिरावट के कारण एक बीमारी विकसित होती है, जो धमनियों की वक्रता, उनकी संकीर्णता, विस्तार और लोच की हानि का कारण होती है। आंखों में दर्द से आप पता लगा सकते हैं कि बर्तन फट गया है।
एंजियोपैथी रेटिना के ऊतकों के परिगलन का कारण बन सकती है, तंत्रिका विनियमन में व्यवधान पैदा करती है, जिससे दृष्टि में गिरावट और यहां तक कि हानि भी होती है। ऐसा इसलिए होता है क्योंकि आंख की रेटिना को पोषक तत्वों की अत्यधिक आवश्यकता होती है, क्योंकि यह प्रकाश तरंगों को पकड़ने के लिए जिम्मेदार है, उन्हें तंत्रिका आवेग में परिवर्तित करता है जो मस्तिष्क में प्रवेश करता है, जहां छवि बनती है।

एंजियोपैथी मुख्य रूप से 35 वर्ष के बाद वयस्कों को प्रभावित करती है पुराने रोगोंलेकिन बच्चों में भी हो सकता है। वहीं, रेटिना की एंजियोपैथी कोई ऐसी बीमारी नहीं है जो अपने आप विकसित होती है, बल्कि बीमारियों के विकास के कारण होती है, जिसके प्रभाव में संवहनी दीवारों का विनाश होता है। एंजियोपैथी के विकास को भड़काने के लिए:
- उच्च रक्तचाप - उच्च दबावसंवहनी दीवारों पर नकारात्मक प्रभाव पड़ता है, जिससे आंतरिक परत की विकृति, रक्त के थक्के, आंखों में केशिकाओं के फटने के कारण रक्तस्राव होता है। उच्च रक्तचाप के पहले चरण में, रेटिनल एंजियोपैथी 35% रोगियों में देखी जाती है, दूसरे में - 50% में, तीसरे में - सभी में।
- मधुमेह धमनियों को नुकसान पहुंचाता है (या फट जाता है, या अवरुद्ध हो जाता है, या संकुचित हो जाता है), जिससे आंख में प्लाज्मा का संचार ख़राब हो जाता है। बीमारी के प्रभाव में व्यक्ति अपनी दृष्टि खो सकता है।
- दर्दनाक मस्तिष्क की चोटें, आंखों पर आघात, ग्रीवा रीढ़ की हड्डी में इंट्राक्रैनील दबाव में वृद्धि होती है, जो रेटिना रक्तस्राव (वाहिकाओं के फटने) का कारण बनती है।
- हाइपोटेंशन - रक्तचाप में कमी के कारण, वाहिकाएँ विकृत, क्षतिग्रस्त, विस्तारित हो जाती हैं, और रक्त प्रवाह कम होने से रेटिना की वाहिकाओं में रक्त के थक्कों की उपस्थिति और एंजियोपैथी का विकास प्रभावित होता है।
- निकोटीन, शराब.
- शरीर का नशा.
- संवहनी दीवारों की जन्मजात विसंगतियाँ।
रेटिनल एंजियोपैथी का उपचार रोग की प्रकृति पर निर्भर करता है। सबसे पहले, एंजियोपैथी के कारणों को समाप्त किया जाता है। विटामिन, दवाएं निर्धारित की जाती हैं जो रक्त माइक्रोकिरकुलेशन में सुधार करती हैं, संवहनी पारगम्यता को कम करती हैं और घनास्त्रता को रोकती हैं। बीमारी से बचाव के लिए आपको अपनी जीवनशैली पर पुनर्विचार करना चाहिए, निकोटीन, ड्रग्स, शराब का त्याग करना चाहिए।
कुछ मामलों में, एक नेत्र रोग विशेषज्ञ से परामर्श करने के अलावा, आपको एक सामान्य चिकित्सक, एक न्यूरोपैथोलॉजिस्ट से परामर्श की आवश्यकता होती है। यदि रेटिनल एंजियोपैथी बढ़ती है, तो सर्जरी की आवश्यकता हो सकती है, और पुनर्प्राप्ति अवधि के दौरान नर्सिंग देखभाल की आवश्यकता हो सकती है।
संवहनी ट्यूमर
 नसों और धमनियों की स्थिति बिगड़ने का एक कारण रक्त वाहिकाओं के सौम्य (हेमांगीओमास) और घातक ट्यूमर हैं। सौम्य ट्यूमर मुख्य रूप से गर्भाशय में एंडोथेलियल कोशिकाओं से विकसित होते हैं जो रक्त वाहिकाओं की आंतरिक परत बनाते हैं। मूल रूप से, वे त्वचा पर और शरीर के अंदर एकल या एकाधिक संरचनाओं के रूप में विकृत आपस में जुड़ी हुई केशिकाएं हैं।
नसों और धमनियों की स्थिति बिगड़ने का एक कारण रक्त वाहिकाओं के सौम्य (हेमांगीओमास) और घातक ट्यूमर हैं। सौम्य ट्यूमर मुख्य रूप से गर्भाशय में एंडोथेलियल कोशिकाओं से विकसित होते हैं जो रक्त वाहिकाओं की आंतरिक परत बनाते हैं। मूल रूप से, वे त्वचा पर और शरीर के अंदर एकल या एकाधिक संरचनाओं के रूप में विकृत आपस में जुड़ी हुई केशिकाएं हैं।
उपस्थिति के मुख्य कारण अर्बुदरक्त वाहिकाओं को आनुवंशिकता, गंभीर विषाक्तता या गर्भावस्था के दौरान कुछ दवाएं लेना, रक्त में एस्ट्रोजन की बढ़ी हुई मात्रा माना जाता है। एक सौम्य ट्यूमर की उपस्थिति जीवाणु या भड़का सकती है विषाणु संक्रमण, पारिस्थितिकी के कारण शरीर में बड़ी संख्या में मुक्त कण।
दो प्रतिशत मामलों में, हेमांगीओमास अपने आप ठीक हो जाता है। यदि ऐसा नहीं होता है, तो स्क्लेरोज़िंग दवाओं के इंजेक्शन, विकिरण चिकित्सा, क्रायोथेरेपी (ठंडा उपचार) का उपयोग उपचार के रूप में किया जाता है। उपचार की मुख्य विधि सर्जरी है, जो पूर्ण पुनर्प्राप्ति प्रदान करती है।
घातक संवहनी ट्यूमर कम आम हैं, ज्यादातर चालीस साल के बाद। मुख्य कारणों में पारिस्थितिकी, निकोटीन, शराब और अन्य बुरी आदतों का प्रभाव है। वर्गीकरण के अनुसार, दो प्रकार की संरचनाएँ होती हैं: हेमांगीओपेरीसाइटोमा और हेमांगीओएन्डोथेलियोमा, जिसे डॉक्टर अक्सर एक समूह में जोड़ते हैं - एंजियोसारकोमा। मूलतः यह रोग पैरों के ऊतकों में विकसित होता है। ट्यूमर की विशेषता है तेजी से विकास, त्वचा के माध्यम से अंकुरित होने की प्रवृत्ति, अल्सर, विभिन्न अंगों में मेटास्टेसिस।
शुरुआती दौर में मैलिग्नैंट ट्यूमरइसका निदान करना कठिन है क्योंकि लक्षण स्वयं महसूस नहीं होते। डॉक्टर किसी बीमारी के प्रकट होने की प्रवृत्ति से उसकी उपस्थिति पर संदेह कर सकते हैं, जिसके बाद निदान के लिए उचित जांच और उपचार निर्धारित किया जाता है। यदि किसी अंग पर ट्यूमर पाया जाता है, तो वे उपचार की एक कट्टरपंथी विधि का सहारा लेते हैं - विच्छेदन, जो विकलांगता की ओर जाता है, एक व्यक्ति को अक्सर नर्सिंग देखभाल की आवश्यकता होती है।
जीवन के लिए पूर्वानुमान नकारात्मक है: ज्यादातर मामलों में, ट्यूमर अंतिम चरण में देखा जाता है, इसलिए निदान के बाद दो साल के भीतर रोगी की मृत्यु हो जाती है, और केवल पांच प्रतिशत रोगी ही पांच से अधिक जीवित रहते हैं। इसलिए चालीस साल के बाद इसे लेना बहुत जरूरी है, जिससे आप समय रहते पैथोलॉजी पर ध्यान दे सकेंगे और बीमारी को खत्म करने के उपाय कर सकेंगे।
(रक्त वाहिकाओं की भीतरी दीवारों पर तथाकथित जमा) वाहिकाओं के लुमेन में फैल जाता है, जिससे वे संकीर्ण हो जाते हैं और रक्त प्रवाह रुक जाता है। इसके अलावा, प्लाक अक्सर एक सतह बनाता है जो रक्त के थक्के के गठन की शुरुआत कर सकता है, जिससे रक्त के थक्के या एम्बोलिज्म विकसित होने का खतरा बढ़ जाता है, जिससे ऊतकों या अंगों को रक्त की आपूर्ति में कमी (इस्किमिया) या ऊतक की मृत्यु (नेक्रोसिस) हो सकती है।
एथेरोस्क्लेरोसिस से प्रभावित धमनियों की दीवारों में अपक्षयी प्रक्रियाएं भी होती हैं, और समय के साथ, वाहिकाएं अपनी लोच खो देती हैं और सख्त हो जाती हैं। एथेरोस्क्लेरोसिस के इस चरण में, रक्तचाप के प्रभाव में वाहिका के फटने का खतरा होता है।
एथेरोस्क्लेरोसिस अक्सर किसी व्यक्ति के आहार से निकटता से जुड़ा होता है, जिसमें अस्वास्थ्यकर वसा की मात्रा अधिक होती है। इसके अलावा, यह रोग उच्च रक्तचाप, मोटापे से पीड़ित लोगों के साथ-साथ धूम्रपान करने वालों और गतिहीन जीवन शैली जीने वाले लोगों में अधिक होता है। भावनात्मक और आनुवंशिक कारक भी एथेरोस्क्लेरोसिस के विकास के जोखिम को बढ़ा सकते हैं।
धमनीविस्फार
यदि एथेरोस्क्लेरोसिस ने धमनी की दीवार को बहुत कमजोर कर दिया है, तो दबाव में, इसकी दीवार सूज सकती है, जो एन्यूरिज्म नामक एक और खतरनाक स्थिति का कारण बनती है। एन्यूरिज्म बढ़ने लगते हैं। यदि थैली जैसी सूजन जो उत्पन्न हुई है, धमनी दीवार की मध्य परत के अनुदैर्ध्य स्तरीकरण से विकसित होती है, तो इसे एन्यूरिज्म उद्घाटन कहा जाता है। एन्यूरिज्म आस-पास के अंगों को संकुचित करके लक्षण पैदा कर सकता है, या यह फट सकता है, जिसके परिणामस्वरूप बड़े पैमाने पर रक्त की हानि हो सकती है।
एन्यूरिज्म आघात, उच्च रक्तचाप (उच्च रक्तचाप), संक्रमण, मार्फ़न सिंड्रोम जैसी वंशानुगत बीमारियों या रक्त वाहिकाओं में जन्म दोष के कारण भी हो सकता है। सबसे आम धमनीविस्फार निम्नलिखित बड़ी रक्त वाहिकाओं में विकसित होते हैं:
- वक्ष महाधमनी धमनीविस्फार
- पेट की महाधमनी में फैलाव
- मस्तिष्क का धमनी वृत्त (विलिस वृत्त)
किसी शिरा की दीवार में सूजन
शिरा की सूजन, या दूसरे शब्दों में फ़्लेबिटिस, एक अपेक्षाकृत सामान्य स्थिति है। यह आघात, संक्रमण, सर्जरी के बाद हो सकता है, या यह बिना किसी स्पष्ट कारण के विकसित हो सकता है।
थ्रोम्बोफ्लिबिटिस
यदि सूजन सतही नसों तक सीमित है, जैसे कि बड़ी या छोटी सैफनस नसें, तो रक्त प्रवाह को अन्य वाहिकाओं के माध्यम से पुनर्निर्देशित किया जा सकता है। लेकिन अगर यह गहरी नस में होता है, जैसे कि टिबिअल, पेरोनियल, पॉप्लिटियल या ऊरु शिराओं में, तो परिणाम बहुत गंभीर हो सकते हैं, खासकर अगर प्रभावित वाहिका के भीतर रक्त में रक्त के थक्के और सजीले टुकड़े हों जो सामान्य परिसंचरण को रोकते हैं। इस मामले में, थ्रोम्बोफ्लेबिटिस नामक स्थिति उत्पन्न होती है।
फुफ्फुसीय अंतःशल्यता
उपरोक्त मामले में, एक जोखिम है कि गहरी नस में मौजूद रक्त का थक्का टूट सकता है, हृदय के माध्यम से रक्त प्रवाह के माध्यम से यात्रा कर सकता है, और फुफ्फुसीय धमनी प्रणाली में फंस सकता है। इस मामले में, फुफ्फुसीय अन्त: शल्यता नामक स्थिति उत्पन्न होती है।
वैरिकाज़ नसें (वैरिकाज़ नसें)
वैरिकाज़ नसें सतही नसों में असामान्य और असमान फैलाव हैं, खासकर पैरों में। यह संवहनी रोग आमतौर पर गुरुत्वाकर्षण के प्रभाव में प्रभावित वाहिकाओं में पीठ के दबाव में लंबे समय तक वृद्धि से जुड़ा होता है, उदाहरण के लिए, यह तब होता है जब कोई व्यक्ति खड़ा होता है। टांगों को टांगों के ऊपर फेंकने या कुर्सी पर या आसान कुर्सी पर इस तरह से बैठने से कि उनके किनारे पॉप्लिटियल क्षेत्र में चुभते हैं, शिरापरक रक्त प्रवाह खराब हो जाता है और वैरिकाज़ नसों की तीव्रता बढ़ जाती है।
शिरापरक पीठ के दबाव में वृद्धि से नसें खिंचती हैं और उनका व्यास बढ़ जाता है। चूंकि इन वाहिकाओं में वाल्व आकार में नहीं बदलते हैं, वे जल्द ही रक्त के प्रवाह को अवरुद्ध करने की अपनी क्षमता खो देते हैं, और रक्त बढ़े हुए क्षेत्रों में जमा हो जाता है।
शिरापरक दबाव में वृद्धि के साथ-साथ शिराओं की आपूर्ति करने वाली शिराओं और केशिकाओं में भी दबाव बढ़ जाता है। परिणामस्वरूप, प्रभावित क्षेत्रों के ऊतकों में सूजन और दर्द होने लगता है।
आनुवंशिकता, गर्भावस्था, मोटापा और लगातार लंबे समय तक खड़े रहने से वैरिकाज़ नसों के विकसित होने का खतरा बढ़ जाता है। पैरों को हृदय के स्तर से ऊपर लापरवाह स्थिति में रखने से वैरिकाज़ नसों से प्रभावित क्षेत्रों में सुबह होने वाली असुविधा कम हो सकती है। किसी पदार्थ (स्क्लेरोज़िंग एजेंट) का अंतःशिरा प्रशासन जो संवहनी दीवार के एंडोथेलियम के पूर्ण स्थानीय विनाश का कारण बनता है या प्रभावित नसों को शल्य चिकित्सा से हटाना आवश्यक हो सकता है।
रक्त वाहिकाओं के रोगबेहद मौत का कारण हैं एक लंबी संख्यालोगों की। दरअसल, इस बीमारी से मौत होना बिल्कुल भी सामान्य बात नहीं है। कुछ संस्कृतियों में, स्ट्रोक या दिल का दौरा जैसी बीमारियाँ बहुत दुर्लभ हैं।
उन्नीसवीं सदी के अंत में, बीसवीं सदी की शुरुआत में, दिल का दौरा जैसी बीमारी दुर्लभ थी, जबकि पिछली सदी के अंत तक, दिल का दौरा पड़ने से मौत के आंकड़े लगातार बढ़ने लगे।
बेशक, यह तर्क दिया जा सकता है कि लोग अन्य प्रकार के हृदय रोग से मरते थे, लेकिन फिर भी रक्त के थक्कों का प्रतिशत जो धमनी प्रदूषण का कारण बनता था और परिणामस्वरूप, स्ट्रोक या दिल का दौरा पड़ने की घटना बहुत कम थी।
हमारे समय में एक खतरनाक प्रवृत्ति यह बन गई है कि बिगड़ा हुआ परिसंचरण तंत्र वाले रोगियों की औसत आयु लगातार घट रही है।
मानव शरीर में रक्त के प्रवाह के लिए उसके प्रत्येक भाग में वाहिकाएँ आवश्यक होती हैं।
हमारे शरीर की सभी कोशिकाएँ ऑक्सीजन प्राप्त करती हैं, खनिज, विटामिन और अमीनो एसिड उनके लिए बहुत आवश्यक हैं।
केशिकाएं, उनमें से सबसे छोटी, फेफड़ों से ऑक्सीजन को अवशोषित करती हैं, जिससे रक्त इससे संतृप्त होता है, और कार्बन डाइऑक्साइड वापस देता है, जिसे हम बाहर निकालते हैं।
हृदय की मांसपेशी, जो रक्त वाहिकाओं के माध्यम से बहने वाले ऑक्सीजन से भरे रक्त को प्राप्त करती है, दबाव में इसे शरीर की प्रत्येक कोशिका को देना शुरू कर देती है।
बदले में, कोशिकाएं, केशिकाओं के माध्यम से, ऑक्सीजन और विभिन्न पोषक तत्व प्राप्त करती हैं जिनकी उन्हें आवश्यकता होती है, जबकि वे केवल चयापचय उत्पादों को वापस देते हैं।
धमनियों के बारे में अधिक जानकारी
धमनियाँ - वे वाहिकाएँ कहलाती हैं जिनके माध्यम से हमारा रक्त केशिकाओं में प्रवेश करता है, औरनसों - वेसल्स जिनके माध्यम से कार्बन डाइऑक्साइड और क्षय उत्पाद प्रवाहित होते हैं।इस तथ्य को देखते हुए कि धमनियों के माध्यम से बहने वाला और ऑक्सीजन प्राप्त करने वाला रक्त आयरन युक्त हीमोग्लोबिन के साथ बहता है, धमनी रक्त का रंग चमकीला लाल होता है। धमनियों में दबाव शिराओं की तुलना में अधिक होता है। यह शिराओं के माध्यम से रक्त में लौट आता है।
किसी व्यक्ति के पूरे जीवन में धीरे-धीरे उसकी रक्त वाहिकाओं की दीवारों पर "गंदगी, मलबा" जमा होता रहता है, जिसे स्क्लेरोटिक प्लाक कहा जाता है, और उनमें जमाव की उपस्थिति को कहा जाता है - atherosclerosis
यदि धमनियों में जो हृदय की मांसपेशियों को पोषण देती हैं और जिन्हें कोरोनरी कहा जाता है, नस में रुकावट आ जाती है और इस तरह रक्त प्रवाह की प्रक्रिया अवरुद्ध हो जाती है, इस तथ्य के कारण कि रक्त के थक्कों के साथ गाढ़ा रक्त एक दूषित वाहिका से गुजरता है जिसमें स्क्लेरोटिक संरचनाएं होती हैं दीवारें, फिर हृदय का वह हिस्सा जो इन वाहिकाओं द्वारा आपूर्ति की जाती है, ऑक्सीजन की कमी के कारण मर जाता है। इस घटना को मायोकार्डियल रोधगलन कहा जाता है।
लेकिन यह पहले से ही बीमारी का अंतिम चरण है, और इससे पहले, कुछ लोग इसकी उपस्थिति बताते हैं।यह संवहनी प्रदूषण के कारण हृदय की मांसपेशियों तक ऑक्सीजन की पहुंच में प्रतिबंध के कारण होता है और छाती में दर्द का कारण बनता है।
अधिकतर ऐसा शारीरिक प्रयास या तनाव के परिणामस्वरूप होता है। ऐसी स्थिति में जब मस्तिष्क में किसी रक्त वाहिका में रुकावट आ जाती है, तो उसका एक निश्चित हिस्सा मर सकता है और फिर स्ट्रोक होता है।
मस्तिष्क की वाहिकाएँटूटने के प्रति बेहद संवेदनशील होते हैं, ऐसी स्थितियाँ होती हैं जब स्ट्रोक का कारण धमनी का अवरुद्ध होना नहीं, बल्कि उसका टूटना होता है, दूसरे शब्दों में, मस्तिष्क रक्तस्राव। यदि पैर में रुकावट होती है, तो यह एक प्रकार का थ्रोम्बोफ्लेबिटिस है और अंगों में दर्द का कारण बनता है।
संवहनी रोग के कारण:
1. संवहनी काठिन्य (उनकी दीवारों पर जमाव की उपस्थिति)
2. रक्त के थक्कों का दिखना (खून का थक्का)
कम उम्र में, जब कोई व्यक्ति जवान होता है, तो उसकी वाहिकाएँ लचीली होती हैं।
समय के साथ, वे इस संपत्ति को खो देते हैं और कठोर हो जाते हैं।
इसका कारण विटामिन सी की पुरानी कमी हो सकती है, जो कोलेजन (तथाकथित अंतरकोशिकीय गोंद) के निर्माण के लिए आवश्यक है, जो आपको रक्त वाहिकाओं की दीवारों को लोचदार और लोचदार बनाए रखने की अनुमति देता है।
कठोर दीवारें, थ्रोम्बोफ्लिबिटिस और स्केलेरोसिस रक्तचाप को काफी बढ़ा सकते हैं, जिससे इस्किमिया, स्ट्रोक और दिल के दौरे का खतरा बढ़ जाता है।
प्रत्येक दिल की धड़कन के साथ, रक्तचाप पहले बढ़ता है और फिर अगली धड़कन से पहले कम हो जाता है।
ऊपरी दबाव मान को सिस्टोलिक और निचले दबाव मान को डायस्टोलिक कहा जाता है। 120/80 को सामान्य माना जाता है. ऐसी स्थिति में जब वाहिकाएं अवरुद्ध हो जाती हैं, रक्त चिपचिपा हो जाता है, तो दबाव बढ़ जाता है। अधिकतर ऐसा उम्र के साथ होता है।
एक राय है कि एक सामान्य व्यक्ति में अधिकतम स्वीकार्य दबाव, उसकी उम्र की परवाह किए बिना, 140/90 होना चाहिए।
रक्तचाप कम करने के निम्नलिखित तरीके ज्ञात हैं।
1. नमक के सेवन में उल्लेखनीय कमी के साथ कैल्शियम, मैग्नीशियम, पोटेशियम जैसे सूक्ष्म तत्वों से भरपूर खाद्य पदार्थों को अपने दैनिक आहार में शामिल करें।
ये क्रियाएं दबाव को काफी हद तक कम कर सकती हैं। शरीर में पर्याप्त मात्रा में मैग्नीशियम का होना विशेष रूप से महत्वपूर्ण है। इसकी कमी से दिल का दौरा पड़ सकता है।
आक्षेप होते हैं, कभी-कभी तब भी जब वे स्क्लेरोटिक प्लाक से भरे नहीं होते हैं। संक्षेप में कहें तो, मैग्नीशियम के स्तर को उचित स्तर पर बनाए रखने की आवश्यकता है।
2. विटामिन ई बहुत प्रभावी होता है, जो हार्ट अटैक के खतरे को काफी कम कर देता है।
3. शायद यही मुख्य बात है. रक्तचाप बढ़ने का सबसे ज़्यादा ख़तरा रक्त वाहिकाओं में रुकावट (उनका सिकुड़ना) के कारण होता है।
संवहनी रोगों के मामले में, प्रचुर मात्रा में सेवन के साथ एक विशेष आहार की सिफारिश की जाती है। मछली का तेलऔर विटामिन सी। लंबे समय तक इन तत्वों के साथ आहार का संयोजन कुछ दवाओं की तुलना में दबाव को बहुत बेहतर ढंग से कम करता है, क्योंकि वे प्रभाव से नहीं, बल्कि बीमारी के कारण से लड़ते हैं।
रोग के होने की संभावना को कम करने के लिए, आपको कुछ सरल नियमों का पालन करना चाहिए:
1. अपने आहार से तले हुए खाद्य पदार्थों को हटा दें
2. गरिष्ठ भोजन का सेवन कम करें संतृप्त वसा. अपनी मछली का सेवन बढ़ाएँ।
3. अधिक ताजी सब्जियां और फल खाएं (विशेष रूप से मैग्नीशियम, कैल्शियम और पोटेशियम से भरपूर)
4. अपने नमक का सेवन कम से कम करने का प्रयास करें।
5. धूम्रपान न करें, तनाव से बचें
6. अपने दैनिक आहार में कम से कम ढाई सौ मिलीलीटर विटामिन ई और 1.5 ग्राम विटामिन सी शामिल करें।
लोक उपचार द्वारा रक्त वाहिकाओं का उपचार।
संवहनी प्रणाली को बहाल करने के सबसे प्रसिद्ध साधनों में से एक पेड़ की सुइयों के आधार पर तैयार किए गए औषधीय अर्क का उपयोग है।
1. हम पांच बड़े चम्मच छोटे, कुचले हुए पाइन सुइयां, दो बड़े चम्मच कुचले हुए गुलाब के कूल्हे और तीन बड़े चम्मच प्याज के छिलके लेते हैं। एक लीटर पानी भरें और धीमी आंच पर दस मिनट तक उबालें। हम 12 घंटे जोर देते हैं, चीज़क्लोथ के माध्यम से फ़िल्टर करते हैं। पानी की जगह प्रतिदिन एक लीटर पियें।
2. नागफनी, जंगली गुलाब, हॉर्सटेल, हाईलैंडर बर्ड के फलों को बराबर भाग में पीस लें। इस मिश्रण के दो बड़े चम्मच एक गिलास उबलते पानी में डालें, चालीस मिनट के लिए छोड़ दें। भोजन से आधा घंटा पहले दिन में दो बार 0.5 कप पियें।
(8 वोट, औसत: 5 में से 4.4)






