फेफड़ों का कैंसर कैसे लक्षण और संकेत विकसित करता है। फेफड़े का कैंसर - लक्षण, लक्षण, कारण, निदान और उपचार। हिस्टोलॉजिकल सिद्धांत द्वारा फेफड़ों के कैंसर के प्रकार
ऑन्कोलॉजिकल रोगों में, फेफड़े के कैंसर को सबसे आम में से एक माना जाता है, यह उन कोशिकाओं के उत्परिवर्तन के कारण होता है जो फेफड़े के ऊतकों को बनाते हैं। वे सामान्य कोशिकाओं की जगह ले लेते हैं लेकिन ठीक से काम नहीं कर पाते हैं।
दुर्भाग्य से, बीमारी की मृत्यु दर में वृद्धि की विशेषता है; दूसरों की तुलना में, तंबाकू उत्पादों का दुरुपयोग करने वाले 50 से अधिक पुरुष इसके प्रति अधिक संवेदनशील होते हैं। समय के साथ समूह
जोखिम "भरना" शुरू हुआ, निर्दिष्ट आयु से कम उम्र के लोग, साथ ही महिलाएं, तेजी से बीमार हो रही हैं।
रोगसूचक और भविष्य कहनेवाला कारकों का उपयोग करके रोगी चयन के लिए एक नए दृष्टिकोण पर जोर दिया गया है। वर्तमान वास्तविकता न्यूमो-ऑन्कोलॉजी केंद्रों के विकास पर आधारित है जो हमारे देश में ब्रोंकोजेनिक कार्सिनोमा की बढ़ती मांग और देखभाल की जटिलता का समर्थन कर सकते हैं।
फेफड़े का कार्सिनोमा दुनिया भर में घातक ट्यूमर के बीच मौत का सबसे आम कारण है। यद्यपि यह प्रधानता कई वर्षों से अस्तित्व में है, कोई भी इस बीमारी के मूल, रोगजनन और व्यक्तिगत संवेदनशीलता के कारणों के बारे में जानकारी के प्रसार में तेजी से आशावादी परिवर्तन देख सकता है, जिससे रोगियों के जीवन का अपेक्षित विस्तार होता है। कार्सिनोजेनेसिस के सेलुलर सिग्नलिंग मार्गों के अलग-अलग अणुओं की पहचान करके, प्रारंभिक रूपात्मक परिवर्तनों को पहचानने और सबसे ऊपर, वे अधिक सफल निदान के लिए नई तकनीकों को विकसित करने और चयनात्मक उपचार के लिए नए लक्ष्यों की खोज करने का लक्ष्य रखते हैं।
इस बीमारी के आंकड़े विवादास्पद बने हुए हैं: डॉक्टर अभी भी इस पर शोध कर रहे हैं, इसके होने के सटीक कारणों को स्थापित करने की कोशिश कर रहे हैं और प्रभावी उपचार की तलाश कर रहे हैं।
यह निश्चित रूप से ज्ञात है कि कार्सिनोजेनिक गुणों वाले विभिन्न पदार्थ रोग का कारण बन सकते हैं। विश्व स्वास्थ्य संगठन के विशेषज्ञ मानते हैं कि सिगरेट पीने से बीमारी का सबसे बड़ा खतरा होता है। रूस में हर साल साठ हजार से अधिक लोगों में इस बीमारी का निदान किया जाता है।
चिकित्सा में, नई दवाओं के विकास के साथ-साथ रोगियों की पसंद में मूलभूत परिवर्तन हो रहे हैं जिनके लिए यह उपचार अभिप्रेत है। पुरुषों और महिलाओं के बीच का अनुपात लगभग 3 है: पुरुषों में, फेफड़े का कैंसर सभी घातक नवोप्लाज्म से सबसे अधिक रुग्णता और मृत्यु दर्शाता है। 25 वर्षों में लगभग 15% की गिरावट आने पर पुरुष मृत्यु दर में बहुत कम गिरावट आती है।
फेफड़ों के कैंसर के चरण
चेक गणराज्य इस संबंध में सबसे उन्नत देशों की प्रवृत्ति से संपर्क करता है। यह एक विशिष्ट तम्बाकू धूम्रपान संघ के साथ एक ट्यूमर है, और धूम्रपान करने वाले सबसे आम ट्यूमर हैं। महिलाओं के बीच इसका उदय निस्संदेह सभी विकसित देशों में महिलाओं की धूम्रपान की आदतों में वृद्धि से जुड़ी मुक्ति का दुर्भाग्यपूर्ण परिणाम है। यह बताया गया है कि पुरुष 90% मामलों में धूम्रपान से जुड़े हैं, महिलाएं लगभग 75% हैं। हालाँकि, फेफड़े का कैंसर आम है, जिसमें सातवां सबसे आम कुरूपता है।
पहला या प्राथमिक, जैसा कि आमतौर पर चिकित्सा पद्धति में कहा जाता है, लक्षण - खाँसनारक्त, थकान के निकलने के साथ, रोगी का वजन कम होने लगता है, उसे मुंह से दुर्गंध आती है। एक नियम के रूप में, ऐसी अभिव्यक्तियों के साथ, लोग मदद के लिए डॉक्टरों के पास जाते हैं।
लक्षण हो सकते हैं:
- स्थानीय, वे एक घातक गठन द्वारा ब्रोन्कियल लुमेन की रुकावट के परिणामस्वरूप जल्दी दिखाई देते हैं। इनमें खांसी, खांसी में खून आना, सांस लेने में तकलीफ और तेज दर्द शामिल हैं;
- माध्यमिक, वे सूजन प्रक्रियाओं, या मेटास्टेस की उपस्थिति के कारण दिखाई देते हैं आंतरिक अंग. ऐसे लक्षण कैंसर के उन्नत चरणों की विशेषता हैं;
- सामान्य तौर पर, वे ट्यूमर नशा का पालन करते हैं। यह शरीर का कमजोर होना है, थकान है, रोगी एनोरेक्सिया से भी पीड़ित हो सकता है और वजन कम होने लगता है। उन्हें इस तथ्य के कारण सामान्य कहा जाता है कि वे स्वयं रोग का प्रत्यक्ष संकेत नहीं हैं, जो स्वयं को प्रकट करते हैं प्राथमिक अवस्था, और बाद में।
 आइए इसके साथ आने वाले लक्षणों पर करीब से नज़र डालें आरंभिक चरणबीमारी:
आइए इसके साथ आने वाले लक्षणों पर करीब से नज़र डालें आरंभिक चरणबीमारी:
फेफड़ों के कैंसर लोक उपचार का उपचार
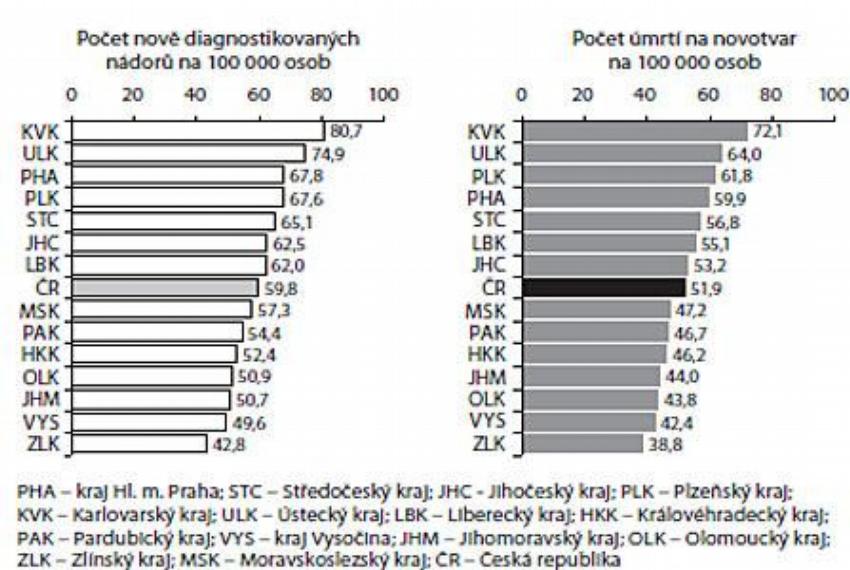
हमारे गणतंत्र में अपेक्षाकृत बड़े क्षेत्रीय अंतर हैं। सबसे ज्यादा घटना प्लाज़ेन और उस्टी क्षेत्रों में दर्ज की गई है, जबकि सबसे कम घटना ज़िलिन और मोरावियन-सिलेसियन क्षेत्रों में है। फेफड़ों के कैंसर के लिए जीवित रहने की दर अधिकांश अन्य ठोस ट्यूमर से कम है।
फेफड़े के कार्सिनोमा का कोई वास्तविक प्रारंभिक पता नहीं है। निदान के समय 80% से अधिक रोगियों का निदान किया जाता है, और अभी भी ऐसे रोगियों का उच्च प्रतिशत है जिनका इलाज नहीं किया जाता है। शुरुआती चरणों के निदान में सुधार करने की कोशिश में एक विरोधाभासी स्थिति है। नई तकनीकों के कारण, प्री-इनवेसिव घावों का निदान करना संभव है, लेकिन इस पद्धति की उपलब्धता व्यापक नहीं है, और गैर-इनवेसिव म्यूकोसल घावों का उपचार संदिग्ध बना हुआ है। स्टेजिंग के चरण को इंगित करने के लिए अन्य नैदानिक विधियों का उपयोग किया जा सकता है, लेकिन आमतौर पर इसका मतलब दूर या क्षेत्रीय मेटास्टेस का अधिक लगातार प्रदर्शन और रोग की उच्च चरणों में प्रगति होती है।
- आधे से अधिक रोगियों के फेफड़ों से रक्तस्राव होता है, थूक में लाल रक्त की धारियाँ दिखाई देती हैं। स्टेज 4 आने पर ही डिस्चार्ज पूरी तरह से लाल हो जाता है;
- छाती क्षेत्र में दर्द अलग-अलग तरीकों से स्थानीयकृत होता है, इसकी तीव्रता भी भिन्न हो सकती है। ट्यूमर कहां दिखाई दिया, इसके आधार पर लक्षण दिखाई देते हैं, ज्यादातर मामलों में दर्द घातक गठन के स्थल पर स्थानीय होता है, लेकिन कभी-कभी यह विपरीत दिशा में भी दिखाई दे सकता है;
- खांसी, रोग से प्रभावित 85% लोगों में प्रकट हुई। यह ब्रोंकस के अवरोधन के लिए एक प्राकृतिक प्रतिबिंब है, सबसे पहले खांसी सूखी और हैकिंग होती है, समय के साथ यह गीली हो जाती है, इसके साथ म्यूकोप्यूरुलेंट थूक निकलता है;
- सांस की तकलीफ की अभिव्यक्ति की डिग्री सीधे इस बात पर निर्भर करती है कि ब्रांकाई में अभिव्यक्तियाँ कितनी मजबूत हैं, ऐसा लक्षण उन वाहिकाओं के निचोड़ने का परिणाम है जो फेफड़ों में रक्त परिसंचरण प्रदान करते हैं। 30-40% की संभावना के साथ प्रकट होता है।
वयस्कों में श्वसन कैंसर के लिए एक विशिष्ट लक्षण 50 वर्ष से अधिक आयु के पुरुषों में प्रतिरोधी निमोनिया की नियमित घटना है, जो जल्दी आती और जाती है - यह विशेष चिंता का विषय होना चाहिए।
इस प्रकार, स्वास्थ्य विकल्प परिष्कृत है, लेकिन बढ़ा नहीं है। हालाँकि, यह उत्साहजनक है कि हमारे देश में वास्तविक कार्य क्षमता बढ़ रही है। कई कारण हैं, लेकिन कई सवाल स्पष्टीकरण की प्रतीक्षा कर रहे हैं। निस्संदेह, एक लंबी अवधि होती है जब फेफड़े के ऊतकों में घातक संचलन चिकित्सकीय या प्रयोगशाला पहचानने योग्य नहीं होता है। निदान के समय, ट्यूमर द्रव्यमान पहले से ही बहुत बड़ा है, और ट्यूमर का ग्रेड आमतौर पर एक कट्टरपंथी शल्य चिकित्सा समाधान की अनुमति नहीं देता है।
अधिकांश देशों में, प्राथमिक रोकथाम सबसे अधिक जारी है प्रभावी तरीकाफेफड़ों के कैंसर से लड़ना और सामुदायिक प्राथमिकता होनी चाहिए। भारी धूम्रपान करने वालों के नियमित अध्ययन, हालांकि विवादास्पद, परिचालन चरण में फेफड़ों के कैंसर का पता लगाने और इस बीमारी के खिलाफ लड़ाई के लिए कंपनी की समग्र दृष्टि को बदलने का अवसर प्रदान करते हैं। व्यावहारिक नैदानिक दृष्टिकोण से, विशिष्ट जैविक व्यवहार वाले दो समूहों में बुनियादी विभाजन लागू होता रहता है।
फेफड़े का कैंसर बिना लक्षणों के भी हो सकता है, जिससे रोग का निदान करना मुश्किल हो जाता है। नैदानिक तस्वीरअन्य अंगों में घातक गठन शुरू होने के बाद ही प्रकट होता है, जिसके बाद ऑन्कोलॉजिकल रोग के मानक लक्षण दिखाई देते हैं। सांस की तकलीफ की गंभीरता सीधे ट्यूमर के आकार पर निर्भर करती है। दर्द 30-50% मामलों में प्रकट होता है, लगभग हमेशा उस क्षेत्र में जहां कैंसर स्थित है।
गैर-छोटे सेल फेफड़ों का कैंसर, जो 80% मामलों में होता है, छोटे सेल कार्सिनोमा की तुलना में धीमी वृद्धि दर दिखाता है। हिस्टोलॉजिकल दृष्टिकोण से, यह एक विषम समूह है, जो व्यावहारिक कारणों से मुख्य रूप से छोटे सेल फेफड़े के कार्सिनोमा के लिए समर्पित है। मुख्य प्रकार स्क्वैमस सेल कार्सिनोमा, एडेनोकार्सिनोमा और बड़े सेल कार्सिनोमा हैं। हाल के वर्षों में, एडेनोकार्सिनोमा के मामलों की संख्या में वृद्धि हुई है त्वचा कोशिकाओं का कार्सिनोमा. ग्रंथियों की संरचनाओं वाले ट्यूमर में, ब्रोंकोएल्वियोलर घटक के साथ एडेनोकार्सिनोमा से ब्रोंकोएल्वियोलर कार्सिनोमा को अलग करना आवश्यक है।
 स्मॉल सेल कार्सिनोमा बीमारी का दूसरा रूप है जो मीडियास्टिनल लंग कैंसर में होता है। यह अत्यधिक दुर्दमता और मेटास्टेस के तेजी से अंकुरण की विशेषता है। प्रभावित क्षेत्र में सभी ऊतकों के समान रूप से बोने के कारण यह रूप शायद ही कभी बनता है।
स्मॉल सेल कार्सिनोमा बीमारी का दूसरा रूप है जो मीडियास्टिनल लंग कैंसर में होता है। यह अत्यधिक दुर्दमता और मेटास्टेस के तेजी से अंकुरण की विशेषता है। प्रभावित क्षेत्र में सभी ऊतकों के समान रूप से बोने के कारण यह रूप शायद ही कभी बनता है।
महिलाओं और पुरुषों में फेफड़ों के कैंसर के मुख्य लक्षण और लक्षण
गैर-छोटे सेल के लिए सर्जिकल रिसेक्शन के विकल्प फेफड़ों का कैंसरछोटी कोशिकाओं की तुलना में अधिक होने की प्रवृत्ति होती है क्योंकि मेटास्टैटिक जमा बाद में होते हैं। हालांकि, नैदानिक रूप से मूक माइक्रोमास्टेसिस की उपस्थिति सभी चरणों में अपेक्षाकृत अधिक है। कीमोथेरेपी और रेडियोथेरेपी के प्रति संवेदनशीलता अभी भी छोटे सेल ब्रोंकोजेनिक कार्सिनोमा की तुलना में कम है, हालांकि यह नए साइटोस्टैटिक्स के साथ बढ़ जाती है।
छोटे सेल ब्रोंकोजेनिक कार्सिनोमा 20% मामलों में होता है। अभिलक्षणिक विशेषताहै तेजी से विकासदूर के मेटास्टेस बनाने की प्रवृत्ति के साथ, जो संभावनाओं को काफी सीमित करता है शल्य चिकित्सा. रोग आमतौर पर कीमोथेरेपी और रेडियोथेरेपी के प्रति उत्तरदायी होता है, लेकिन उपचार के लिए प्रतिक्रिया समय अपेक्षाकृत कम होता है और रिलैप्स उपचार खराब तरीके से किया जाता है। स्थानीय बीमारी को आम तौर पर छाती के एक तरफ और संभवतः एक ही सुप्राक्लेविक्युलर नोड्स तक सीमित माना जाता है।
फेफड़े के पैरेन्काइमा के एक बड़े हिस्से को नुकसान के कारण मुख्य लक्षण सांस की तकलीफ है। महिलाओं में लक्षण अक्सर कम दिखाई देते हैं, क्योंकि वास्तव में उनमें धूम्रपान करने वालों की संख्या बहुत कम है आधुनिक जीवनदोनों लिंग समान स्तर पर तेजी से सिगरेट के प्रति आकर्षित हो रहे हैं।
फेफड़ों के कैंसर के लक्षण
यह जानना जरूरी है कि कैंसर कैसे प्रकट होता है, क्योंकि समय पर बीमारी के संकेत का पता लगाने से आप इसके विकास को धीमा कर सकते हैं, बीमारी को सभी 4 चरणों से गुजरने से रोक सकते हैं। पहले लक्षण एक सामान्य सर्दी के समान हो सकते हैं, और इसलिए रोगियों में चिंता का कारण नहीं बनते हैं।
व्यवहार में, कभी-कभी एक सीमित बीमारी को ट्यूमर की ऐसी श्रेणी माना जाता है जिसे विकिरणित क्षेत्र में शामिल किया जा सकता है। ट्यूमर अतिव्यापी सीमित बीमारी की सीमा को व्यापक बीमारी के रूप में वर्गीकृत किया गया है, जो दुर्भाग्य से व्यापकता में आम है। फेफड़े का ट्यूमरछोटे सेल कार्सिनोमा का एक घटक हो सकता है और, एक ही समय में, एक अलग हिस्टोलॉजिकल प्रकार की कोशिकाएं। इस तरह के ट्यूमर को एक संयुक्त कार्सिनोमा कहा जाता है, और उपचार अधिक घातक प्रकार द्वारा निर्देशित होता है।
फेफड़ों के कैंसर के शुरुआती लक्षण
फेफड़ों के कैंसर के लिए, पिछले 30 वर्षों में कुल जीवित रहने का अनुमान केवल 6 महीने है। हालांकि, रोगियों के कुछ उपसमूहों में, हम चिकित्सीय प्रगति देख रहे हैं जो सदियों से उपयोग की जाने वाली पहली साइटोटोक्सिक दवाओं के दौरान संभव नहीं थी। निस्संदेह, इलाज किए गए मरीजों के जीवन की गुणवत्ता में सुधार हुआ है, कीमोथेरेपी की सहनशीलता में सुधार हुआ है, जैविक चिकित्सा की सहनशीलता में काफी सुधार हुआ है और कई प्रभावी उपशामक उपचार हैं।
इसमे शामिल है:
- आवधिक खांसी;
- थकान;
- भूख की समस्या;
- वजन घटना।
ये अभिव्यक्तियाँ प्रारंभिक हैं, हालाँकि, यदि आप उन पर ध्यान नहीं देते हैं (जो कि पुरुषों में सबसे अधिक बार होता है), तो घातक गठन का विस्तार जारी रहता है, यह मेटास्टेस देता है जो आंतरिक अंगों या ऊतकों में प्रवेश करता है, जिसके बाद दर्द सिंड्रोम शुरू करना। इन संकेतों में से कोई भी निर्णायक नहीं कहा जा सकता है, क्योंकि फेफड़ों में स्वयं तंत्रिका अंत नहीं होते हैं, दर्द मेटास्टेस के अंकुरण का संकेत नहीं देता है।
मानक उपचार का एक संयोजन। वर्तमान प्रवृत्ति निस्संदेह शास्त्रीय उपचारों के अधिक तर्कसंगत संयोजनों की ओर है जैसे कि सर्जिकल लकीर, कीमोथेरेपी, विकिरण चिकित्सा और एंडोब्रोनचियल थेरेपी। नॉन-स्मॉल सेल कार्सिनोमा के आगे के उपचार के बिना सर्जिकल रिसेक्शन को केवल शुरुआती चरणों में ही माना जाता है।
रोग कैसे बढ़ता है
![]()
कीमोथेरेपी का उपयोग कई संशोधनों में किया जाता है। वह क्लासिकल कीमोथेरेपी के प्लेटिनम प्रभावशीलता के उल्लंघन के बारे में बात करना शुरू कर देता है। छोटे सेल फेफड़ों के कैंसर के लिए, कीमोथेरेपी सभी चरणों में मानक है। रेडिएशन थेरेपी अपने आप में पेरिफेरल ट्यूमर वाले निष्क्रिय रोगियों या उपचार से इनकार करने वाले रोगियों के लिए सर्जिकल रिसेक्शन का विकल्प हो सकता है। नई उपचार प्रणालियां उपचारात्मक उपचार के लिए अधिक से अधिक विकल्प प्रदान करती हैं।
![]() ट्यूमर काफी लंबा हो जाता है, और कई सालों तक किसी का ध्यान नहीं जा सकता है। विकास के तीन मुख्य चरण हैं:
ट्यूमर काफी लंबा हो जाता है, और कई सालों तक किसी का ध्यान नहीं जा सकता है। विकास के तीन मुख्य चरण हैं:
- जैविक, यह वह अवधि है जो एक ट्यूमर की उपस्थिति से एक्स-रे के साथ इसकी पहचान तक जाती है;
- स्पर्शोन्मुख, जिसमें लक्षणों की अनुपस्थिति में, एक्स-रे का उपयोग करके रोग का पता लगाया जा सकता है;
- क्लिनिकल, जिसमें इस रोग के विशिष्ट लक्षणों से फेफड़ों के कैंसर का पता लगाया जा सकता है।
पहले दो चरण स्वास्थ्य में महत्वपूर्ण गिरावट से जुड़े नहीं हैं, हालांकि, यह वही है जो इस तथ्य की ओर जाता है कि रोगी समय पर चिकित्सा सहायता नहीं लेता है। इसके अलावा, संकेत दूसरे या तीसरे चरण में खुद को अन्य बीमारियों के रूप में प्रकट कर सकते हैं।
स्टीरियोटैक्टिक रेडिएशन थेरेपी उच्च स्थानिक सटीकता और स्वस्थ ऊतकों को न्यूनतम क्षति के साथ ट्यूमर की खुराक देना संभव बनाती है। यह नियोजन, मॉडलिंग और उपचार के दौरान शरीर को सटीक रूप से अवरुद्ध करके प्राप्त किया जा सकता है। रोगसूचक अल्सरेटिव न्यूमोनिटिस की संख्या में 5% से कम की कमी आई है, लेकिन छाती की दीवार, बड़े जहाजों, अन्नप्रणाली या रीढ़ की हड्डी के पास देखभाल की जानी चाहिए। न्यूमोनेक्टॉमी के बाद अधिक जोखिम वाले रोगी। विकिरण चिकित्सा के साथ श्वसन तंत्रश्वसन चक्र के एक निश्चित चरण में ही रोगी को विकिरणित किया जाता है।
ब्रोंकाइटिस, निमोनिया और अन्य समान विकृति के लिए एक अव्यवस्थित खांसी को अक्सर गलत माना जाता है। तापमान उच्च से सामान्य तक "कूदता है"। इस तरह की अभिव्यक्तियों को दवा द्वारा समाप्त किया जा सकता है, लेकिन वे नियमित रूप से दिखाई देते हैं, और बीमारियों की एक संदिग्ध आवृत्ति को अप्राप्य छोड़ना असंभव है।
सांस की तकलीफ, बिगड़ा हुआ जैसे लक्षणों की उपस्थिति में हृदय दर, छाती में दर्द, हम 2-3 चरण तक रोग के विकास के बारे में बात कर सकते हैं। यह फेफड़ों के पूरे वर्गों के काम की समाप्ति का प्रत्यक्ष परिणाम है, जिसके बाद रोगी के जीवन की गुणवत्ता में तेजी से गिरावट आने लगती है।
हाइपरफ़्रेक्टेड रेडिएशन थेरेपी अपेक्षित प्रभाव नहीं ला पाई। विधि को बाहरी बीम थेरेपी के साथ जोड़ा जा सकता है या अकेले या किसी अन्य एंडोब्रोनचियल विधि के संयोजन में इस्तेमाल किया जा सकता है। एंडोब्रोनचियल उपचार ने नई चिकित्सीय प्रणालियों के प्रसार को देखा है जो अधिक प्रभावी हैं लेकिन तेजी से मांग कर रहे हैं। लेजर थेरेपी, इलेक्ट्रोकोएग्यूलेशन, आर्गन बीम, या स्टेंट सम्मिलन का उपयोग किया जाता है, जबकि एंडोब्रोनचियल फोटोडायनामिक थेरेपी का प्रदर्शन नहीं किया गया है।
ज्यादातर मामलों में, एंडोब्रोनचियल थेरेपी का उपयोग बड़े वायुमार्गों को छोड़ने या अनुकरण करने के लिए एक उपशामक प्रक्रिया के रूप में किया जाता है। यह सांस की तकलीफ, हेमोप्टाइसिस और खांसी या भड़काऊ सूजन जैसे लक्षणों से जुड़ा है। ब्रोन्कियल म्यूकोसा पर एक छोटे से क्षेत्र के ट्यूमर के लिए एंडोब्रोनचियल थेरेपी कट्टरपंथी हो सकती है, खासकर अगर वे केंद्रीय वायुमार्ग में संग्रहीत हों। उपशामक देखभाल में ट्यूमर के कारण होने वाली व्यक्तिपरक समस्याओं को कम करने के उद्देश्य से सक्रिय प्रक्रियाओं की एक श्रृंखला शामिल है, जिससे रोगियों के जीवन की गुणवत्ता में सुधार होता है।
बाद के चरणों में, एसोफैगस के माध्यम से भोजन के एक जटिल मार्ग जैसे संकेत भी होते हैं, जो अक्सर इसकी सूजन से भ्रमित होते हैं। इस तरह की अभिव्यक्ति मेटास्टेस के लिम्फ नोड्स में प्रवेश का परिणाम है, जो भोजन के आंदोलन को जटिल बनाती है।
महिलाओं और पुरुषों में पल्मोनरी ऑन्कोलॉजी के लक्षण व्यावहारिक रूप से समान हैं, अंतर केवल होने की संभावना में है, क्योंकि यह पुरुष हैं जो धूम्रपान करने के लिए अधिक इच्छुक हैं।
फेफड़ों के कैंसर के लिए, इसका मूल रूप से मतलब सांस की तकलीफ, दर्द, खांसी और बुखार के अनुसार इलाज करना है कई कारणों से. विशिष्ट स्थितियों में सुपीरियर वेना कावा सिंड्रोम, फुफ्फुस सिंड्रोम और बड़े वायुमार्ग अवरोध शामिल हैं। विकिरण चिकित्सा, एंडोब्रोनचियल उपचार, अलग - अलग प्रकारप्लुरोडाइटिस और, ज़ाहिर है, फार्माकोथेरेपी, जिसकी प्रभावशीलता में भी काफी सुधार हुआ है।
जैविक रूप से लक्षित उपचार की शुरूआत। अन्य घातक नवोप्लाज्म की तरह, ब्रोंकोजेनिक कार्सिनोमा के उपचार में जैविक रूप से लक्षित चिकित्सा का सक्रिय रूप से उपयोग किया जाता है। इन रिसेप्टर्स के खिलाफ एपिडर्मल ग्रोथ फैक्टर रिसेप्टर टाइरोसिन किनेज या मोनोक्लोनल एंटीबॉडी के सक्रिय रूप से प्रशासित छोटे अणु अवरोधक स्पष्ट रूप से सफल नई दवाएं हैं। एक अन्य वास्तविक समूह पदार्थ हैं जो संवहनी एंडोथेलियल ग्रोथ फैक्टर की गतिविधि को अवरुद्ध करते हैं। अब तक, कोई अन्य अधिक सफल उपचार संरचना नहीं मिली है, हालांकि शोध चल रहा है। विस्तृत श्रृंखलाट्यूमर के टीके।
फेफड़े के कैंसर का इलाज
यहां तक कि आधुनिक चिकित्सा भी इस बात का निश्चित उत्तर नहीं देती है कि क्या कैंसर ठीक हो सकता है। ऑन्कोलॉजिकल रोगों को अभी भी लाइलाज माना जाता है, कम से कम बाद के चरणों में। इसके अलावा, ऑन्कोलॉजी का फुफ्फुसीय रूप उच्च मृत्यु दर की विशेषता है, यह आंकड़ा अन्य किस्मों की तुलना में बहुत अधिक है।
 केवल 16% रोगी जो बीमारी की खोज के बाद पांच साल से अधिक जीवित रहने में कामयाब रहे, इस सवाल का जवाब "क्या फेफड़ों के कैंसर का इलाज किया गया है" सकारात्मक है, लेकिन अगर कुछ नहीं किया जाता है, तो चार महीने से अधिक जीवित रहना लगभग असंभव हो जाता है। हालांकि, प्रस्तुत आंकड़े बहुत मनमाना हैं, क्योंकि बीमारी का कोर्स कई कारकों पर निर्भर करता है।
केवल 16% रोगी जो बीमारी की खोज के बाद पांच साल से अधिक जीवित रहने में कामयाब रहे, इस सवाल का जवाब "क्या फेफड़ों के कैंसर का इलाज किया गया है" सकारात्मक है, लेकिन अगर कुछ नहीं किया जाता है, तो चार महीने से अधिक जीवित रहना लगभग असंभव हो जाता है। हालांकि, प्रस्तुत आंकड़े बहुत मनमाना हैं, क्योंकि बीमारी का कोर्स कई कारकों पर निर्भर करता है।
केवल ट्यूमर का गहन विश्लेषण ही यह निर्धारित कर सकता है कि क्या फेफड़ों का कैंसर ठीक हो सकता है, ऐसे कारकों को ध्यान में रखते हुए:
- के प्रकार। लघु कोशिका ऑन्कोलॉजी पहले से ही विकास के अंतिम चरण में प्रकट होती है, यह बहुत तेज़ी से आगे बढ़ती है और सक्रिय रूप से मेटास्टेसिस करती है;
- आकार। कारक को औपचारिक माना जाता है, इसका उपयोग यह निर्धारित करने के लिए किया जा सकता है कि घातक ट्यूमर विकास के किस चरण में है;
- मेटास्टेसिस। बाद के उपचार को उनके विकास की दर और प्रकृति द्वारा निर्धारित किया जाता है, यदि वे दूर हैं, या द्वितीयक ट्यूमर पर बनते हैं, तो स्नेह के माध्यम से उपचार अप्रभावी हो सकता है।
कैंसर का इलाज कैसे करें:
- शल्य चिकित्सा संबंधी व्यवधान। पारंपरिक उपचारइसमें ट्यूमर को हटाने के साथ-साथ आसपास के ऊतकों को भी शामिल किया जाता है। इस तरह की तकनीक केवल तभी अनुमेय है जब मेटास्टेस नहीं गए हों, और ट्यूमर ने फेफड़े के एक महत्वपूर्ण हिस्से पर कब्जा नहीं किया हो, अन्यथा ऑपरेशन से कोई प्रभाव नहीं पड़ेगा;
- कीमोथेरेपी। यह फेफड़ों के कैंसर के इलाज के लिए इस्तेमाल किए जाने वाले सामान्य उपायों को भी संदर्भित करता है, जिसमें कैंसर कोशिकाओं को नष्ट करने वाली शक्तिशाली दवाओं की शुरूआत शामिल है। यह बीमारी के छोटे सेल रूप पर अच्छी तरह से काम करता है, लेकिन शरीर को महत्वपूर्ण नुकसान पहुंचाता है;
- विकिरण उपचार। यह एक सहायक विधि के रूप में प्रयोग किया जाता है, इसे रासायनिक चिकित्सा से अधिक प्रभावी माना जाता है, लेकिन शल्य चिकित्सा के समान प्रभाव नहीं देता है;
- साइबर चाकू। ऑन्कोलॉजी में एक नया शब्द, विकसित देशों में उपयोग किया जाता है। यह विधि एक्स-रे के प्रभाव में कैंसर कोशिकाओं के विनाश पर आधारित है।
 डायग्नोस्टिक्स आपको यह निर्धारित करने की अनुमति देता है कि कैंसर कहाँ स्थित है, एक विशेष कार्यक्रम एक विकिरण योजना बनाता है, जिसके बाद एक्स-रे मशीन कैंसर कोशिकाओं को नष्ट करते हुए किरणों के बिंदु बीम को आग लगाती है। बेशक, यह प्रश्न का एक निश्चित उत्तर नहीं देता है: "कैंसर का इलाज कैसे करें", केवल साइबर-चाकू का उपयोग करके आप बीमारी से छुटकारा नहीं पा सकते हैं, हालांकि, अन्य तरीकों के संयोजन में, यह आपको महत्वपूर्ण परिणाम प्राप्त करने की अनुमति देता है .
डायग्नोस्टिक्स आपको यह निर्धारित करने की अनुमति देता है कि कैंसर कहाँ स्थित है, एक विशेष कार्यक्रम एक विकिरण योजना बनाता है, जिसके बाद एक्स-रे मशीन कैंसर कोशिकाओं को नष्ट करते हुए किरणों के बिंदु बीम को आग लगाती है। बेशक, यह प्रश्न का एक निश्चित उत्तर नहीं देता है: "कैंसर का इलाज कैसे करें", केवल साइबर-चाकू का उपयोग करके आप बीमारी से छुटकारा नहीं पा सकते हैं, हालांकि, अन्य तरीकों के संयोजन में, यह आपको महत्वपूर्ण परिणाम प्राप्त करने की अनुमति देता है .
इलाज लोक उपचारइसका उपयोग अक्सर कैंसर के इलाज के लिए भी किया जाता है, इसके लिए विभिन्न जड़ी-बूटियों और मशरूम का उपयोग किया जाता है। डॉक्टर उनके उपयोग पर प्रतिबंध नहीं लगाते हैं, लेकिन अन्य तरीकों की तरह, सोडा, हर्बल इन्फ्यूजन और अन्य "तात्कालिक" साधनों के साथ उपचार अपने आप में प्रभावी नहीं हो सकता है, इसे अन्य तरीकों के साथ जोड़ा जाना चाहिए।
फेफड़ों के कैंसर का निदान
निदान उपचार का एक महत्वपूर्ण हिस्सा है, प्रारंभिक जांच पैथोलॉजी का पता लगाने की अनुमति देती है और इसके इलाज की संभावना बढ़ जाती है। आपको रोग की संभावित अभिव्यक्तियों के प्रति चौकस रहने की आवश्यकता है, और समय पर परीक्षा से गुजरना होगा, विशेष रूप से धूम्रपान करने वालों के लिए। कैंसर के ट्यूमर का पता लगाने का मुख्य उपकरण रेडियोग्राफी है। छाती.
 एक्स-रे को पीछे और बगल से लिया जाता है, प्राप्त परिणाम संदिग्ध क्षेत्रों को प्रकट करते हैं, लेकिन ट्यूमर की उपस्थिति स्थापित नहीं कर सकते।
एक्स-रे को पीछे और बगल से लिया जाता है, प्राप्त परिणाम संदिग्ध क्षेत्रों को प्रकट करते हैं, लेकिन ट्यूमर की उपस्थिति स्थापित नहीं कर सकते।
जब संदेह उत्पन्न होता है, तो कंप्यूटेड टोमोग्राफी की जाती है, जो पहले से ही प्रारंभिक अवस्था में पर्याप्त जानकारी प्रदान नहीं करती है। परीक्षा के इस रूप के साथ, एक बड़ी संख्या कीपूरे शरीर की क्रॉस-सेक्शनल छवियां, स्कैन शुरू करने से पहले, एक कंट्रास्ट एजेंट को एक नस के माध्यम से शरीर में इंजेक्ट किया जाता है, जिससे परिणाम अधिक सटीक होते हैं।
टोमोग्राफी का उपयोग करने वाली अन्य प्रकार की परीक्षाएँ भी हैं - कम खुराक या चुंबकीय अनुनाद, उनका उपयोग छोटे कैंसर का पता लगाने या ट्यूमर के स्थान के बारे में सबसे सटीक जानकारी प्राप्त करने के लिए किया जाता है।
फेफड़ों के कैंसर की रोकथाम
जैसा कि पहले ही उल्लेख किया गया है, अधिकांश कैंसर रोगी धूम्रपान करते हैं, इसलिए सिगरेट से परहेज करने से रोग की संभावना कम हो जाएगी। दुर्भाग्य से, ऐसे मामले होते हैं जब रोग धूम्रपान के बिना प्रकट होता है, हालांकि, यह अपेक्षाकृत छोटी संभावना आपके शरीर को निकोटीन के साथ जहर देने के जोखिम के लायक नहीं है।
धूम्रपान छोड़ना बेहद मुश्किल है, और निकोटीन गम या पैच, साथ ही साथ अन्य दवाएं, रास्ते में मदद कर सकती हैं। यहां तक कि तंबाकू का धुआं सूंघने से भी कैंसर हो सकता है।
एस्बेस्टस, रेडॉन, आर्सेनिक और अन्य जैसे कार्सिनोजेनिक पदार्थों के अंतर्ग्रहण से बचना आवश्यक है। उनका साँस लेना उन लोगों में भी ऑन्कोलॉजिकल बीमारी को भड़का सकता है जिन्होंने कभी धूम्रपान नहीं किया है।
सब्जियां और फल खाने से बीमारी का खतरा कम हो जाता है, शराब का उल्टा असर होता है। शारीरिक गतिविधि फेफड़ों को स्वस्थ रखती है, इसलिए नियमित व्यायाम और हल्की जॉगिंग करें। सेब विशेष रूप से उपयोगी होते हैं जिनमें फ्लेवोनोइड्स, क्वेरसेटिन और नारिनिनिन होते हैं। यदि आप समझते हैं कि क्या कारण हैं ऑन्कोलॉजिकल रोग, आप उनकी घटना को रोक सकते हैं।
के बारे में जानना फेफड़ों के कैंसर के असामान्य लक्षण
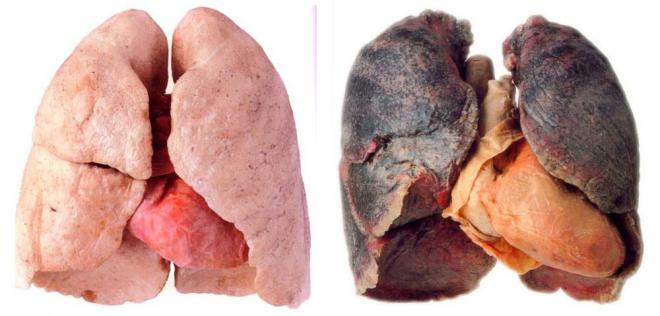
फेफड़ों का कैंसर- मैलिग्नैंट ट्यूमरफेफड़े, आमतौर पर छोटे सेल या गैर-छोटे सेल कैंसर के रूप में वर्गीकृत होते हैं। अधिकांश ट्यूमर वेरिएंट के लिए सिगरेट धूम्रपान एक प्रमुख जोखिम कारक है। लक्षणों में खांसी, सीने में परेशानी, और, कम आम तौर पर हेमोप्टाइसिस शामिल हैं, हालांकि, कई रोगी स्पर्शोन्मुख होते हैं और कुछ में मेटास्टेटिक घाव विकसित होते हैं। छाती के एक्स-रे या कंप्यूटेड टोमोग्राफी द्वारा निदान का संदेह है और बायोप्सी द्वारा इसकी पुष्टि की जाती है। सर्जिकल, कीमोथेराप्यूटिक और रेडिएशन थेरेपी विधियों का उपयोग करके उपचार किया जाता है। चिकित्सा में प्रगति के बावजूद, रोग का निदान खराब है और रोग का शीघ्र पता लगाने और रोकथाम पर ध्यान केंद्रित किया जाना चाहिए।
महामारी विज्ञान
संयुक्त राज्य में, हर साल श्वसन कैंसर के लगभग 171,900 नए मामलों का निदान किया जाता है और 157,200 मौतें दर्ज की जाती हैं। महिलाओं में घटना बढ़ जाती है और पुरुषों में स्थिर होने की संभावना है। काले पुरुष विशेष रूप से उच्च जोखिम में हैं।
फेफड़ों के कैंसर के कारण
निष्क्रिय धूम्रपान सहित सिगरेट धूम्रपान, फेफड़ों के कैंसर का सबसे महत्वपूर्ण कारण है। जोखिम धूम्रपान की उम्र और तीव्रता, साथ ही इसकी अवधि पर निर्भर करता है; धूम्रपान बंद करने के बाद जोखिम कम हो जाता है, लेकिन शायद कभी भी आधार रेखा पर नहीं लौटता। गैर-धूम्रपान करने वालों के लिए, सबसे महत्वपूर्ण पर्यावरणीय जोखिम कारक रेडॉन के संपर्क में है, जो प्राकृतिक रेडियम और यूरेनियम का क्षरण उत्पाद है। रेडॉन (यूरेनियम खानों के खनिक) के संपर्क से जुड़े व्यावसायिक खतरे; अभ्रक (बिल्डरों और श्रमिकों से जो इमारतों, प्लंबर, शिपबिल्डर्स और ऑटो मैकेनिकों को नष्ट करते हैं); क्वार्ट्ज (खनिकों और सैंडब्लास्टर्स के लिए); आर्सेनिक (तांबा गलाने, कीटनाशक उत्पादन और पौध संरक्षण उत्पादों से जुड़े श्रमिकों में); क्रोमियम डेरिवेटिव (स्टेनलेस स्टील संयंत्रों और वर्णक कारखानों में); निकल (बैटरी और स्टेनलेस स्टील संयंत्रों में); क्लोरोमेथिल ईथर; बेरिलियम और कोक ओवन (स्टील श्रमिकों से) के उत्सर्जन से हर साल कम संख्या में मामलों का विकास होता है। श्वसन अंगों के घातक नवोप्लाज्म का जोखिम दो कारकों के संयोजन से अधिक होता है - उनमें से केवल एक की तुलना में व्यावसायिक खतरे और सिगरेट धूम्रपान। सीओपीडी और पल्मोनरी फाइब्रोसिस रोग के विकास के जोखिम को बढ़ा सकते हैं; बीटा-कैरोटीन युक्त तैयारी धूम्रपान करने वालों में बीमारी के विकास के जोखिम को बढ़ा सकती है। प्रदूषित हवा और सिगार के धुएं में कार्सिनोजेन्स होते हैं, लेकिन फेफड़ों के कैंसर के विकास में उनकी भूमिका साबित नहीं हुई है।
फेफड़ों के कैंसर के लक्षण
रोग के सभी मामलों में से लगभग 25% स्पर्शोन्मुख हैं और संयोग से छाती की परीक्षा के दौरान खोजे गए हैं। फेफड़े के कैंसर के लक्षणों में ट्यूमर की स्थानीय अभिव्यक्तियाँ, क्षेत्रीय प्रसार और मेटास्टेस शामिल हैं। Paraneoplastic syndromes और सामान्य अभिव्यक्तियाँ किसी भी स्तर पर हो सकती हैं।
स्थानीय लक्षणों में खांसी और, कम आम तौर पर, वायुमार्ग की रुकावट, पोस्ट-ऑब्सट्रक्टिव एटेलेक्टेसिस और लसीका प्रसार के कारण सांस की तकलीफ शामिल हैं। बुखार पश्च-अवरोधक निमोनिया के विकास के साथ हो सकता है। आधे से अधिक रोगी अस्पष्ट या सीमित सीने में दर्द की शिकायत करते हैं। हेमोप्टाइसिस कम आम है, रक्त की हानि न्यूनतम है, सिवाय दुर्लभ मामलेजब रसौली एक बड़ी धमनी को नष्ट कर देती है, जिससे बड़े पैमाने पर रक्तस्राव होता है और श्वासावरोध के कारण मृत्यु हो जाती है।
क्षेत्रीय प्रसार फुफ्फुस बहाव के कारण फुफ्फुस दर्द या डिस्पेनिया का कारण बन सकता है, आवर्तक स्वरयंत्र तंत्रिका में ट्यूमर के आक्रमण के कारण डिस्फ़ोनिया, अपवर्तक तंत्रिका की भागीदारी के साथ डायाफ्रामिक पक्षाघात के कारण सांस की तकलीफ और हाइपोक्सिया।
सुपीरियर वेना कावा (सुपीरियर वेना कावा सिंड्रोम) के दबाव या आक्रमण से सिरदर्द या सिर में भरापन, चेहरे या ऊपरी अंगों में सूजन, सांस की तकलीफ और पीठ के बल लेटने पर लालिमा (प्लथोरा) हो सकती है। बेहतर वेना कावा के सिंड्रोम की अभिव्यक्तियाँ - चेहरे और ऊपरी अंगों की सूजन, चेहरे की ग्रीवा और सफ़िन नसों की सूजन और शरीर के ऊपरी आधे हिस्से और चेहरे और शरीर के हाइपरमिया। सुपीरियर वेना कावा सिंड्रोम एक छोटी कोशिका उपस्थिति वाले रोगियों में अधिक आम है।
एपिकल मास, आमतौर पर गैर-छोटी कोशिका, ब्रैकियल प्लेक्सस, फुस्फुस या पसलियों पर आक्रमण कर सकती है, जिससे कंधे और ऊपरी अंग में दर्द और एक हाथ की कमजोरी या शोष (पैनकोस्ट ट्यूमर) हो सकता है। हॉर्नर सिंड्रोम (ptosis, miosis, anophthalmos और anhidrosis) तब विकसित होता है जब पैरावेर्टेब्रल सिम्पैथेटिक चेन या सर्वाइकल स्टेलेट गैंग्लियन प्रक्रिया में शामिल होता है। पेरिकार्डियम का विस्तार स्पर्शोन्मुख हो सकता है या कंस्ट्रक्टिव पेरिकार्डिटिस या कार्डियक टैम्पोनैड हो सकता है। शायद ही कभी, अन्नप्रणाली के संपीड़न से डिस्पैगिया हो जाता है।
मेटास्टेस हमेशा, अंततः, उनके स्थानीयकरण से जुड़ी अभिव्यक्तियों का कारण बनते हैं। लिवर मेटास्टेस गैस्ट्रोइंटेस्टाइनल लक्षण और अंततः यकृत विफलता का कारण बनता है। मस्तिष्क के मेटास्टेस से व्यवहार संबंधी गड़बड़ी, भूलने की बीमारी, वाचाघात, आक्षेप, पक्षाघात या पक्षाघात, मतली और उल्टी, और अंततः कोमा और मृत्यु हो जाती है। अस्थि मेटास्टेस तीव्र दर्द और पैथोलॉजिकल फ्रैक्चर का कारण बनते हैं। श्वसन प्रणाली के घातक नवोप्लाज्म अक्सर अधिवृक्क ग्रंथियों को मेटास्टेसाइज करते हैं, लेकिन शायद ही कभी अधिवृक्क अपर्याप्तता का कारण बनते हैं।
Paraneoplastic syndromes सीधे तौर पर कैंसर के कारण नहीं होते हैं। रोगियों में सामान्य पैरानियोप्लास्टिक सिंड्रोम हैं हाइपरलकसीमिया (पैराथाइरॉइड हार्मोन से जुड़े प्रोटीन के ट्यूमर उत्पादन के कारण), एंटीडाययूरेटिक हार्मोन (SIADH) के अनुचित स्राव का सिंड्रोम, हाइपरट्रॉफिक ऑस्टियोआर्थ्रोपैथी के साथ या बिना उंगलियों के टर्मिनल फालैंग्स का मोटा होना, प्रवासी सतही के साथ हाइपरकोएगुलेबिलिटी थ्रोम्बोफ्लिबिटिस (ट्राउसेउ सिंड्रोम), मायस्थेनिया ग्रेविस (ईटन-लैंबर्ट सिंड्रोम) और विभिन्न प्रकार के न्यूरोलॉजिकल सिंड्रोम, जिनमें न्यूरोपैथिस, एन्सेफैलोपैथी, एन्सेफलाइटिस, मायलोपैथी और सेरेबेलर घाव शामिल हैं। न्यूरोमस्कुलर सिंड्रोम के विकास के तंत्र में ट्यूमर द्वारा स्वप्रतिपिंडों के गठन के साथ स्वप्रतिजनों की अभिव्यक्ति शामिल है, लेकिन अधिकांश अन्य का कारण अज्ञात है।
सामान्य लक्षणों में आमतौर पर वजन कम होना, अस्वस्थता शामिल होती है, और कभी-कभी दुर्दमता की पहली अभिव्यक्तियाँ होती हैं।
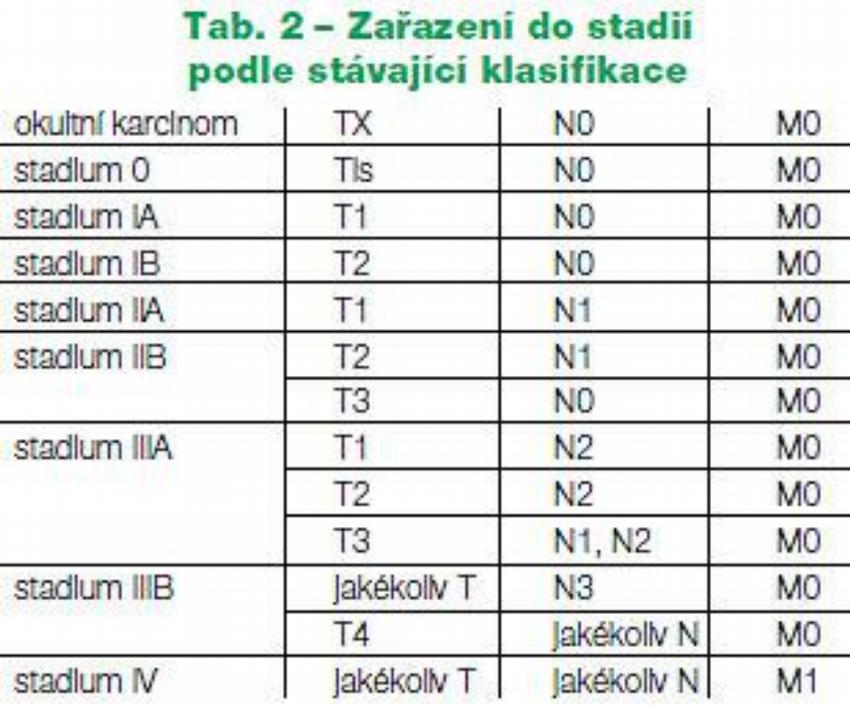
चरणों
| प्राथमिक ट्यूमर | |
| टीआईएस | कैंसर की स्थित में |
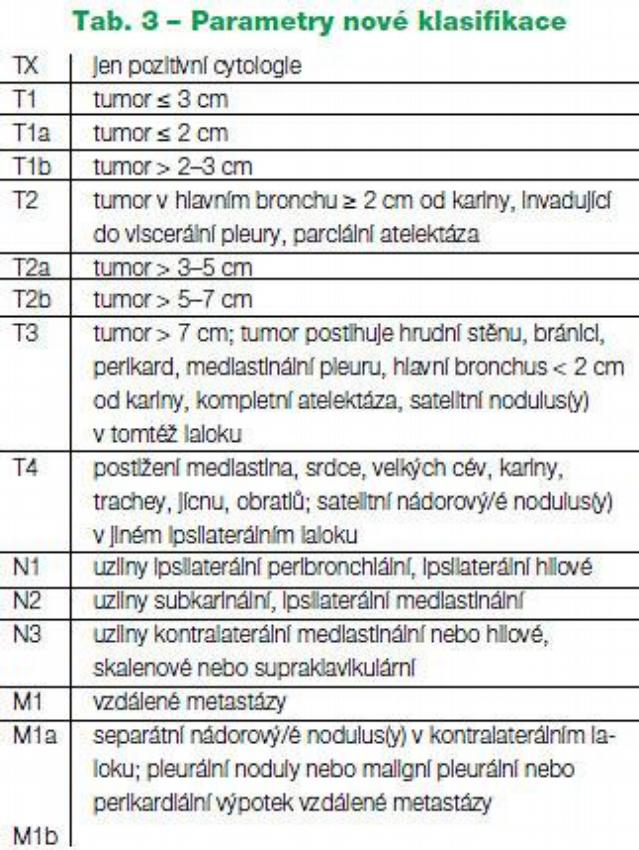
| टी 1 | ब्रोन्कियल ट्यूमर (यानी मुख्य ब्रोन्कस में नहीं) |
| टी 2 | निम्न में से किसी के साथ ट्यूमर: >3 सें.मी मुख्य ब्रोन्कस को शामिल करता है> कैरिना से 2 सेमी डिस्टल आंत के फुस्फुसावरण पर आक्रमण करता है एटेलेक्टासिस या पोस्ट-ऑब्सट्रक्टिव निमोनिया जो जड़ तक फैलता है लेकिन पूरे फेफड़े को शामिल नहीं करता है |
| टी | छाती की दीवार (बेहतर सल्कस के रसौली सहित), डायाफ्राम, मीडियास्टिनल फुफ्फुस, या पार्श्विका पेरिकार्डियम पर आक्रमण करता है मुख्य ब्रोंकस शामिल है |
| टी -4 | निम्न में से किसी भी विशेषता के साथ किसी भी आकार का ट्यूमर: मीडियास्टीनम, हृदय, बड़ी वाहिकाओं, श्वासनली, अन्नप्रणाली, कशेरुक शरीर, कैरिना में बढ़ता है घातक फुफ्फुस या पेरिकार्डियल बहाव प्राथमिक ट्यूमर के रूप में एक ही लोब के भीतर नियोप्लाज्म के सैटेलाइट नोड्यूल |
| क्षेत्रीय लिम्फ नोड्स (एन) | |
| N0 | क्षेत्रीय लिम्फ नोड्स के लिए कोई मेटास्टेस नहीं |
| एन 1 | प्राथमिक नियोप्लाज्म के सीधे प्रसार के मार्ग पर स्थित फेफड़े और इंट्रापल्मोनरी लिम्फ नोड्स की जड़ के पेरिब्रोनियल लिम्फ नोड्स और / या लिम्फ नोड्स के लिए एकतरफा मेटास्टेस |
| एन 2 | मीडियास्टिनल और/या सबकारिनल लिम्फ नोड्स के लिए एकतरफा मेटास्टेसिस |
| एन 3 | कॉन्ट्रालेटरल मीडियास्टिनल नोड्स, कॉन्ट्रालेटरल रूट नोड्स, संबंधित पक्ष की स्केलीन मांसपेशी, या कॉन्ट्रालेटरल या सुप्राक्लेविक्युलर लिम्फ नोड्स में मेटास्टेस |
| दूर के मेटास्टेस (एम) | |
| एम0 | कोई दूर के मेटास्टेस नहीं |
| एम 1 | दूरस्थ मेटास्टेस मौजूद हैं (प्रासंगिक पक्ष के लोब में मेटास्टैटिक नोड्स सहित, लेकिन प्राथमिक ट्यूमर से अलग) |
फार्म
घातक
- कार्सिनोमा
- छोटी कोशिका
- ओट सेल
- संक्रमणकालीन सेल
- मिला हुआ
- गैर-छोटी कोशिका
- ग्रंथिकर्कटता
- कोष्ठकी
- ब्रोंकोएल्वियोलर
- इल्लों से भरा हुआ
- ठोस
- एडेनोस्क्वैमस
- बड़ी कोशिका
- स्पष्ट सेल
- विशाल कोशिका
- शल्की
- तंतु कोशिका
- ब्रोन्कियल ग्रंथियों का कार्सिनोमा
- एडेनोइड सिस्टिक
- म्यूकोएपिडर्मॉइड
- कार्सिनॉइड
- लिंफोमा
- प्राथमिक पल्मोनरी हॉजकिन
- प्राथमिक फुफ्फुसीय गैर-हॉजकिन
सौम्य
- लैरींगोट्रेकोब्रोनचियल
- ग्रंथ्यर्बुद
- हमर्टोमा
- मायोब्लास्टोमा
- पैपिलोमा
- parenchymal
- तंत्वर्बुद
- हमर्टोमा
- लेयोमायोमा
- चर्बी की रसीली
- न्यूरोफिब्रोमा / श्वान्नोमा
- स्क्लेरोसिंग रक्तवाहिकार्बुद
घातक सेल परिवर्तन के लिए श्वसन उपकलाकार्सिनोजेनिक पदार्थों के साथ लंबे समय तक संपर्क और कई आनुवंशिक उत्परिवर्तनों के संचय की आवश्यकता होती है। जीन में उत्परिवर्तन जो कोशिका वृद्धि (K-RAS, MCC) को उत्तेजित करते हैं, वृद्धि कारक रिसेप्टर्स (EGFR, HER2/neu) को एनकोड करते हैं और एपोप्टोसिस (BCL-2) को रोकते हैं, पैथोलॉजिकल कोशिकाओं के प्रसार में योगदान करते हैं। म्यूटेशन जो ट्यूमर सप्रेसर जीन (p53, APC) को रोकते हैं, समान प्रभाव डालते हैं। जब इन उत्परिवर्तनों का पर्याप्त संचय होता है, कर्कट रोगश्वसन अंग।
फेफड़े के कैंसर को आमतौर पर छोटे सेल (एससीएलसी) और गैर-छोटे सेल (एनएससीएलसी) में वर्गीकृत किया जाता है। छोटी कोशिका एक बहुत ही आक्रामक रसौली है, लगभग हमेशा धूम्रपान करने वालों में होती है और निदान के समय तक 60% रोगियों में व्यापक मेटास्टेसिस का कारण बनती है। गैर-लघु कोशिका प्रजातियों के लक्षण अधिक परिवर्तनशील होते हैं और हिस्टोलॉजिकल प्रकार पर निर्भर करते हैं।
जटिलताओं और परिणाम
एक घातक फुफ्फुस बहाव का इलाज करने के लिए, पहले एक थोरैसेन्टेसिस किया जाता है। स्पर्शोन्मुख प्रवाह को चिकित्सा की आवश्यकता नहीं होती है; एकाधिक थोरैकोसेंटेसिस के बावजूद बार-बार होने वाले लक्षणात्मक प्रवाह को छाती की नली के माध्यम से निकाला जाता है। फुफ्फुस गुहा (प्ल्यूरोडेसिस नामक एक प्रक्रिया) में तालक (या कभी-कभी टेट्रासाइक्लिन या ब्लोमाइसिन) का इंजेक्शन फुफ्फुस को कठोर करता है, फुफ्फुस गुहा को समाप्त करता है, और 90% से अधिक मामलों में प्रभावी है।
सुपीरियर वेना कावा सिंड्रोम के लिए उपचार कीमोथेरेपी, विकिरण चिकित्सा या दोनों के साथ फेफड़ों के कैंसर के उपचार के समान है। ग्लूकोकार्टिकोइड्स का आमतौर पर उपयोग किया जाता है, लेकिन उनकी प्रभावशीलता सिद्ध नहीं हुई है। एपिकल ट्यूमर का इलाज किया जाता है सर्जिकल तरीकेसहायक कीमोथेरेपी के साथ या बिना प्रीऑपरेटिव रेडियोथेरेपी या रेडियोथेरेपी के साथ या बिना। पैरानियोप्लास्टिक सिंड्रोम के लिए थेरेपी विशिष्ट स्थिति पर निर्भर करती है।
फेफड़ों के कैंसर का निदान
पहली परीक्षा छाती का एक्स-रे है। यह स्पष्ट रूप से कुछ घावों की पहचान करता है, जैसे कि एकल या एकाधिक घुसपैठ या फेफड़े में एक पृथक नोड्यूल, या अधिक सूक्ष्म परिवर्तन, जैसे कि गाढ़ा इंटरलोबार फुस्फुस का आवरण, मीडियास्टिनल इज़ाफ़ा, ट्रेकोब्रोनचियल कसना, एटेलेक्टेसिस, गैर-समाधान पैरेन्काइमल घुसपैठ, गुहा घाव, या अस्पष्टीकृत फुफ्फुस बहाव या बहाव। ये निष्कर्ष संदिग्ध हैं, लेकिन फेफड़ों के कैंसर के लिए नैदानिक नहीं हैं, और उच्च-रिज़ॉल्यूशन सीटी (एचआरसीटी) और साइटोलॉजिकल पुष्टि का उपयोग करके आगे की जांच की आवश्यकता है।
एक सीटी स्कैन कई विशिष्ट संरचनाओं और परिवर्तनों को प्रकट कर सकता है जो निदान की पुष्टि करने में सहायता करते हैं। सुलभ घावों की सीटी-निर्देशित सुई बायोप्सी भी की जा सकती है और स्टेजिंग में महत्वपूर्ण है।
सेलुलर या ऊतक निदान के तरीके ऊतक की उपलब्धता और घावों के स्थान पर निर्भर करते हैं। थूक या फुफ्फुस द्रव विश्लेषण - कम से कम आक्रामक तरीका. उत्पादक खांसी वाले रोगियों में, जागने पर प्राप्त थूक के नमूनों में घातक कोशिकाओं की उच्च सांद्रता हो सकती है, लेकिन इस पद्धति की प्रभावशीलता 50% से अधिक नहीं होती है। फुफ्फुस द्रव कोशिकाओं का एक अन्य सुविधाजनक स्रोत है, लेकिन सभी मामलों में एक तिहाई से अधिक नहीं होता है; हालांकि, एक घातक प्रवाह की उपस्थिति कम से कम चरण IIIB दुर्दमता का संकेत है और एक खराब भविष्यसूचक संकेत है। सामान्य तौर पर, झूठे नकारात्मक परिणाम साइटोलॉजिकल अध्ययनदिन की शुरुआत में जितना संभव हो उतना थूक या तरल पदार्थ इकट्ठा करके और प्रसंस्करण देरी को कम करने के लिए नमूनों को तुरंत प्रयोगशाला में ले जाकर कम किया जा सकता है जिससे सेल टूटने का कारण बनता है। पेरक्यूटेनियस बायोप्सी कम आक्रामक प्रक्रियाओं में से एक है। न्यूमोथोरैक्स के 20-25% जोखिम और झूठे नकारात्मक परिणामों के जोखिम के कारण फेफड़ों के घावों की तुलना में मेटास्टैटिक साइटों (सुप्राक्लेविक्युलर या अन्य परिधीय लिम्फ नोड्स, फुस्फुस, यकृत और अधिवृक्क ग्रंथियों) के निदान में यह अधिक महत्वपूर्ण है, जो शायद नहीं होगा स्वीकृत रणनीति बदलें। उपचार।
ब्रोंकोस्कोपी निदान के लिए सबसे अधिक इस्तेमाल की जाने वाली प्रक्रिया है। सैद्धांतिक रूप से, ऊतक प्राप्त करने के लिए पसंद की विधि वह है जो कम से कम आक्रामक हो। व्यवहार में, ब्रोंकोस्कोपी अक्सर कम आक्रामक प्रक्रियाओं के अलावा या इसके बजाय किया जाता है, क्योंकि नैदानिक संभावनाएं अधिक होती हैं और क्योंकि स्टेजिंग के लिए ब्रोंकोस्कोपी महत्वपूर्ण है। धोने के पानी की जांच, ब्रश बायोप्सी और दृश्य एंडोब्रोनचियल घावों और पैराट्रैचियल, सबकारिनल, मीडियास्टिनल और फाइन नीडल बायोप्सी का संयोजन लसीकापर्वफेफड़े की जड़ आपको 90-100% मामलों में निदान स्थापित करने की अनुमति देती है।







