Pitvarfibrilláció: okai, formái, megnyilvánulásai, diagnózisa, kezelési rendje, prognózisa. Mi a paroxizmális pitvarfibrilláció.
Az egyik leggyakoribb ritmuszavar a pitvarfibrilláció, különösen a pitvarfibrilláció (AF).
Annak ellenére, hogy sok beteg évekig él ezzel a betegséggel, és nem tapasztal szubjektív érzéseket, olyan súlyos szövődményeket válthat ki, mint a tachyform fibrilláció és a tromboembóliás szindróma.
A betegség kezelhető, az antiarrhythmiás gyógyszerek több osztályát fejlesztették ki, amelyek alkalmasak a folyamatos használatra, a hirtelen roham gyors enyhítésére.
A pitvarfibrillációt a pitvari szívizomrostok koordinálatlan gerjesztésének nevezik. percenként 350-600 frekvenciával. Ebben az esetben nincs teljes értékű pitvari összehúzódás.
Az atrioventricularis junction rendszerint blokkolja a túlzott pitvari aktivitást, és normális számú impulzust ad át a kamráknak. Néha azonban van a kamrák gyors összehúzódása tachycardiaként érzékelik.
Az AF patogenezisében a fő szerepet a mikro-re-entry mechanizmus kapja. A betegség tachyformja jelentősen csökkenti a perctérfogatot, ami a kis és nagy körökben keringési elégtelenséget okoz.
Miért veszélyes a pitvarfibrilláció? A pitvari összehúzódások szabálytalansága veszélyes a vérrögképződésre, különösen a fülkagylókban, és azok elválasztása.
Prevalencia
A pitvarfibrilláció prevalenciája 0,4%. A 40 év alattiak körében ez az arány 0,1%, a 60 év felettieknél - akár 4%.
Ismeretes, hogy a 75 év feletti betegeknél az AF kimutatásának valószínűsége akár 9%. A statisztikák szerint a betegség a férfiaknál másfélszer gyakrabban fordul elő, mint a nőknél.
A betegség alapja a gerjesztés pitvari struktúrákba való visszatérésének mechanizmusa. Ennek oka a szívizom heterogenitása, gyulladásos betegségek, fibrózis, nyújtás, korábbi szívrohamok.
Patológiás szubsztrát nem tudja normálisan vezetni az impulzust ami a szívizom egyenetlen összehúzódását okozza. Az aritmia a szívkamrák tágulását és a működés elégtelenségét idézi elő.
A fajok osztályozása és különbségei, szakaszai
A klinikai lefolyás szerint a pitvarfibrilláció öt típusát különböztetjük meg. Megkülönböztetik őket a megjelenés jellemzői, klinikai lefolyás, terápiás beavatkozásokra való fogékonyság.
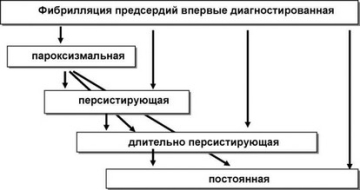
- Az első azonosított forma a pitvarfibrilláció első előfordulása az életben. A tünetek időtartamától és súlyosságától függetlenül kerül beállításra.
- Paroxizmális fibrillációval időtartama 7 napra korlátozódik. Az epizód a következő két napban legtöbbször magától leáll.
- Kitartó forma nem ér véget spontán 7 napon belül, megköveteli gyógyszeres kezelés vagy elektromos impulzusos kardioverzió.
- Hosszú távú perzisztens fibrilláció egy évnél hosszabb betegséggel diagnosztizáltak és a választott ritmuskorrekciós módszerrel.
- állandó forma az a tény jellemezte, hogy a szinuszritmus helyreállítására tett kísérletek sikertelenek voltak, ezért az AF mentése mellett döntöttek.
A kamrai összehúzódás gyakorisága szerint a pitvarfibrilláció három formáját különböztetjük meg:
- bradysystolés amelynél a pulzusszám kevesebb, mint 60 percenként;
- nál nél normoszisztolés az összehúzódások száma a normál tartományon belül;
- tachysystolés percenkénti 80 frekvenciával jellemezhető.
Okok és kockázati tényezők
Ritmuszavarokat okozhat különböző okok, beleértve a nem szívbetegségeket, a veleszületett patológiás szindrómákat. Ezenkívül funkcionális mechanizmusok és örökletes hajlam is lehetséges.
Az okok a következő csoportokra oszthatók:
- ingatag okok: alacsony káliumszint a vérben, alacsony hemoglobin a vörösvértestekben, nyitott szívműtét;
- hosszú hatású: magas vérnyomás, ischaemiás szívbetegség, szív- és billentyűhibák, kardiomiopátia, szív amiloidózisa és hemokromatózisa, izomhártya és szívburok gyulladásos betegségei, billentyűszerkezetek, myxoma, Wolff-Parkinson-White szindróma;
- katekolamin-függő fibrilláció: érzelmi túlterhelést vált ki, erős kávé és alkohol fogyasztása;
- vagus okozta: pulzuscsökkenés hátterében fordul elő, gyakran éjszaka;
- genetikai formák.
A fiatalok kockázati tényezői a rossz szokásoktól való függőség, a koffeintartalmú italok és alkohol túlzott fogyasztása, a kábítószerek, idősebb betegeknél - szívinfarktus, elhúzódó artériás magas vérnyomás veleszületett szívbetegség anamnézisében.
Tünetek és jelek
A betegség klinikáját az esetek 70% -ában figyelik meg. Ennek oka az elégtelen vérellátás, amely szédüléssel, általános gyengeséggel jár.

Tachyform A pitvarfibrillációt szapora szívverés és pulzus, a szívműködés megszakításának érzése és félelem jellemzi. Amikor trombózisos tömegek lépnek fel a pitvarban, tromboembóliás almabor lép fel.
A jobb pitvarból a trombus a jobb kamrába, illetve a pulmonális törzsbe jut, a tüdőt tápláló erekbe. Nagy hajó elzáródása légszomj és légzési nehézség jelentkezik.
A bal pitvarból a vérrög a szisztémás keringésen keresztül bármely szervbe, így az agyba is bejuthat (ebben az esetben stroke-klinika lesz), alsó végtagok(szakaszos claudicatio és akut trombózis).
Paroxizmális forma hirtelen fellépő, légszomj, időszakos szívdobogás, szabálytalan szívverés, mellkasi fájdalom jellemzi. A betegek akut levegőhiányra panaszkodnak.
Gyakran előfordul szédülés, gyengeség érzése. Néha vannak ájulási rohamok.
Állandó vagy tartós formával tünetek (rendellenes szívverés érzése) jelentkeznek vagy súlyosbodnak bármilyen fizikai tevékenység során. Klinikai kép súlyos dyspnoe kíséretében.
A pitvarfibrillációról és annak megszüntetésének taktikájáról további információért lásd az orvossal készült videót:
Klinikai és műszeres kutatás
A vizsgálat és az auszkultáció során szabálytalan pulzus és pulzusszám. Meghatározzák a pulzusszám és a pulzus közötti különbséget. A betegség etiológiájának megállapításához laboratóriumi vizsgálatok szükségesek.
A diagnózist a módszer megerősíti.
A pitvarfibrilláció EKG-jelei: P-hullámok helyett percenként 350-600-as frekvenciával f-hullámokat rögzítenek, amelyek különösen jól láthatóak a II-es elvezetésben és az első két mellkasban. A tachyform esetén a hullámokkal együtt csökken a QRS komplexek közötti távolság.
Így néz ki a pitvarfibrilláció az EKG-n:

Egy nem állandó formában kimutatható, hogy lehetővé teszi a pitvarfibrilláció támadásainak azonosítását.
A szívizom lehetséges aktivitásának serkentésére alkalmazzuk transzoesophagealis stimuláció, intracardialis EPS. Minden betegnek echokardiográfiára van szüksége a szívkamrák hipertrófiás folyamatainak megállapításához, az ejekciós frakció azonosításához.
Megkülönböztető diagnózis
A szinuszritmusból származó AF-t a pitvari hullámok mellett a kamrai komplexek közötti különböző távolságok, a P-hullám hiánya különbözteti meg.
Beillesztési komplexek előfordulásakor kamrai extraszisztolákkal végzett diagnosztika szükséges. Amikor a tengelykapcsoló intervallumok egyenlőek egymással, hiányos kompenzációs szünet következik be, a háttérben normális szinuszritmus van P hullámokkal.
A pitvarfibrilláció paroxizmusának sürgősségi ellátása a hatás leállításából és a betegséget okozó ok kezeléséből, valamint a kardiológiai kórházban történő kórházi kezelésből áll a támadás enyhítésére, a gyógyszeres ritmus helyreállításának taktikáját alkalmazzák - 300 mg kordaron intravénásan.
Terápiás taktika
Hogyan kezeljük a pitvarfibrillációt? A kórházi kezelés indikációi a következők:
- először megjelent, paroxizmális forma kevesebb, mint 48 óra;
- 150 ütés/perc feletti tachycardia vérnyomás;
- bal kamrai vagy koszorúér-elégtelenség;
- a thromboemboliás szindróma szövődményeinek jelenléte.
Kezelési taktika különböző formák pitvarfibrilláció - paroxizmális, tartós és állandó (tartós):

Tudjon meg többet az állapotról és a gyakori RF kezelésről ebben a videóban:
Rehabilitáció
Az AF előfordulását okozó betegségtől függ. Ritmuszavarok után a szívinfarktus hátterében álló állapot után kardiológiai szanatóriumokban végzett utókezelés javallt legfeljebb 21 napig.
A legfontosabb a normál pulzusszám fenntartása és a thromboembolia megelőzése.
Prognózis, szövődmények és következmények
A statisztikák szerint az FP felére növeli a halálozást. A szív- és érrendszeri patológia kialakulásának kockázata egy meglévő ritmuszavar hátterében megduplázódik.

A prognózis javítására szükséges a betegség időben történő felismerése és kezelése kezelőorvosa által előírt támogató kezelést végezzen.
A legsúlyosabb szövődmények a thromboemboliás, különösen az ischaemiás stroke. Az 50-60 éves korosztályban a kockázat 1,5%, 80 év felett pedig eléri a 23%-ot.
Ha az AF-t hozzáadjuk a páciens meglévő állapotához, az agyi rendellenességek kockázata ötszörösére nő.
Relapszus-megelőzési és -megelőzési intézkedések
Az AF elsődleges megelőzését olyan betegeknél alkalmazzák, akik korábban gócos szívizombetegségben szenvedtek és nyitott szívműtétet végeztek. A szív- és érrendszeri betegségek kockázati tényezőinek megszüntetése: magas vérnyomás kezelése, súlycsökkentés, dohányzás abbahagyása, zsíros ételek. Korlátozni kell az erős kávé, alkoholos italok fogyasztását is.
A visszaesések és szövődmények megelőzése érdekében az előírt antiarrhythmiás terápiát naponta kell alkalmazni, az orvos utasításait követve. Nagyon fontos, az INR szintje.
Minden előírás betartásával és a kockázati tényezők kiküszöbölésével kedvező prognózis. Szükséges gondosan megelőzni a thromboemboliás szövődményeket, antikoagulánsokat szedni, ellenőrizni a pulzusszámot.
Pitvarfibrilláció- ez a pitvari egyes szakaszok aszinkron gerjesztése és ezt követő összehúzódása, amely a pitvari szívizom helytelen, rendezetlen elektromos aktivitásából ered, és a kamrai összehúzódás ritmusának megsértésével jár együtt.
A szívritmuszavarok időtartamától és típusától függően a pitvarfibrilláció több formára oszlik: paroxizmális (a tünetek 48 órán belüli teljes önkiegyenlítődésével jár együtt), perzisztens (gyógyszeres korrekció nélkül nem lehet helyreállítani a szívműködés normális ritmusát) és állandó (gyógyszerekkel nem kezelhető). ).
Ez a kóros állapot vezető helyet foglal el a szívritmuszavarok összes lehetséges formája között a morbiditási arányok tekintetében, amelyek a betegek életkorának növekedésével fokozatosan növekszenek. A pitvarfibrilláció egyik vagy másik formájának előfordulásának kockázati csoportját azok az idős emberek alkotják, akiknek a kórtörténetében krónikus kardiovaszkuláris patológia súlyosbította a betegséget.
A pitvarfibrilláció okai
A pitvarfibrilláció kialakulását kiváltó fő tényezőkre változó mértékben súlyosság: ischaemiás szívizom károsodás, szerzett reumás és nem reumás jellegű billentyűhibák, valamint pajzsmirigy-betegségek egyidejűleg.
A reuma kezelésének terápiás megközelítésében elért jelentős előrelépés ellenére a legnagyobb számban rögzített pitvarfibrillációs epizódok reumás eredetűek. Abban az esetben, ha a betegnél reumás természetű szerzett mitrális billentyű-betegség és magas vérnyomás kombinációja van, a szívritmuszavar kockázata a pitvarfibrilláció típusa szerint többszörösére nő.
A szívizom krónikus ischaemiás károsodását csak szívelégtelenség jeleinek kialakulása esetén kíséri pitvarfibrilláció, akut ischaemiás roham esetén pedig az esetek 30%-ában maradandó pitvarfibrilláció figyelhető meg.
Valójában a szív bármely patológiája, amelyet a bal pitvar üregének kifejezett kitágulása kísér, olyan háttérbetegségnek tekinthető, amely a pitvarfibrilláció jeleinek kialakulását provokálja. Emiatt az aorta szívbetegség rendkívül ritkán áll a pitvarfibrilláció hátterében.
A veleszületett pitvarsövény defektussal és Ebstein-rendellenességgel rendelkező egyének külön betegcsoportot alkotnak. E tény alapján ezeknek a betegeknek egész életük során dinamikus monitorozásra és echokardiográfiás monitorozásra van szükségük.
A szív és a koszorúerek szerkezetén végzett műtéteknél figyelembe kell venni, hogy ezek a manipulációk gyakran provokálják a pitvarfibrilláció paroxizmusát. A ritmuszavar jelei ebben a helyzetben a következőképpen jelentkeznek posztoperatív időszak valamint közvetlenül a művelet során. A fibrilláció patogenezisének alapja a szimpatikus-mellékvese rendszer fokozott aktivitása, az akut myocardialis hypoxia és a szívburok károsodása.
A pitvarfibrilláció extrakardiális okai közé tartozik a krónikus alkoholizmus és a pajzsmirigy-túlműködés szindrómával járó pajzsmirigybetegségek. Az első helyzetben a fibrilláció előfordulását akut mérgezés vagy alkoholos kardiomiopátia váltja ki, mivel az etil-alkohol gátló hatással van a pitvari vezetésre. Pajzsmirigy-túlműködésben a pitvarfibrilláció a katekolaminok pitvari ingerlékenység folyamatára kifejtett hatásának fokozódása következtében lép fel. A manifeszt hyperthyreosis, mint a pitvarfibrilláció provokátora, időseknél figyelhető meg, és csak 25%-ban kíséri súlyos aritmiás megnyilvánulások.
A pitvarfibrilláció kialakulásának elektrofiziológiai mechanizmusa több, a pitvaron keresztül történő visszatérési hullám kialakulásában áll, amelyeket instabil karakter jellemez, aminek következtében képesek leányhullámokra osztódni. Így a pitvari megnagyobbodás és a rövid visszatérő hullámhossz kombinációja a fő feltétele a pitvarfibrilláció kialakulásának.
Tekintettel arra, hogy a pitvarfibrillációt a legtöbb esetben a vérplazmában hiperkoagulálható változások és a vérlemezkesejtek aktiválása kíséri, ez a patológia az intrakardiális trombusok kialakulásának provokátora, amely ezt követően tromboembóliás szövődményeket okozhat.
A pitvarfibrilláció tünetei
A pitvarfibrilláció előzetes diagnózisát egy tapasztalt kardiológus a pácienssel való kezdeti érintkezés során, a beteg kórelőzménye és objektív vizsgálata alapján tudja felállítani. De nem szabad megfeledkezni arról, hogy bizonyos helyzetekben a pitvarfibrillációt nem kísérik súlyos klinikai tünetek, és észlelése egy személy elektrokardiográfiás vizsgálatakor történik. A pitvarfibrilláció klinikai megnyilvánulásainak súlyossága azonban egyáltalán nem függ az alapbetegség okozta megnövekedett szívfrekvencia és a kamrai összehúzódási zavar mértékétől.
A betegség debütálása a szívdobogás, légszomj, gyengeség érzésének megjelenése a betegben, és ezek megjelenése lehetséges bármely más olyan patológiával, amelyet nem kísér a szívműködés ritmusának megsértése. A pitvarfibrilláció ritka megnyilvánulásai közé tartozik a rövid távú tudatzavar és az angina pectoris fájdalomszindróma jellegzetes rohamai.
A natriuretikus hormon szintézisének növekedése és a szimpatikus-mellékvese rendszer tónusának növekedése következtében a legtöbb beteg észreveszi egy olyan patognomóniás tünet megjelenését, mint a poliuria.
A legtöbb pitvarfibrillációban szenvedő beteg akut, hirtelen klinikai megnyilvánulásokat észlel a teljes jólét hátterében, és csak ritka esetek ezeket a változásokat a túlzott alkoholfogyasztáshoz, kávéhoz, stresszhez és túlzott fizikai aktivitáshoz köti.
A páciens klinikai objektív vizsgálata pulzuszavar kimutatásával és a vérnyomás jelentős ingadozásával jár együtt. A pitvarfibrilláció során a pulzus a legtöbb esetben gyors, és csak a sinoatriális csomópont meglévő gyengesége esetén figyelhető meg. A pitvarfibrilláció auskultatív jele az egyenetlen hangzású taps első hangjának megjelenése.
A pitvarfibrilláció formái
A pitvarfibrilláció klinikai formáira való felosztása a lefolyásának időtartama és nemcsak a klinikai, hanem az elektrokardiográfiás tünetek eltűnésének időpontja alapján történik. A kardiológusok a világgyakorlatban egyetlen osztályozást alkalmaznak, amely szerint a pitvarfibrillációnak többféle formája létezik. Ez a felosztás fontos a beteg kezelési taktikájának meghatározásához és a megfelelő terápiamód kiválasztásához.
A pitvarfibrilláció legkedvezőbb formája a beteg életében "paroxizmális", amelyben a meglévő klinikai megnyilvánulások egymástól függetlenül legkésőbb 7 napon belül kiegyenlítődnek. A fibrillációnak ezt a változatát a klinikai tünetek inkonzisztenciája jellemzi, amelyek a nap folyamán többször is megjelenhetnek és megállhatnak.
Abban a helyzetben, amikor a pitvarfibrilláció klinikai és elektrokardiográfiás mutatói több mint 7 napig fennállnak, a kardiológusok a pitvarfibrilláció „tartós” formájának diagnózisát állítják fel, és orvosi módszer szívritmuszavarok korrekciója.
A fibrilláció legsúlyosabb formája a „tartós”, melynek tünetei orvosi kezelés mellett is fennállnak. Ezenkívül a pitvarfibrillációt általában 3 lehetőségre osztják, attól függően, hogy a szívösszehúzódások gyakorisága milyen növekedést vagy csökkenést mutat.
Paroxizmális pitvarfibrilláció
A paroxizmális pitvarfibrilláció a szívritmuszavarok egyik leggyakoribb típusa, és előfordulása a normális működés megzavarásától függ. sinus csomópont ezt követi a szívizomsejtek kaotikus összehúzódása gyors módban. Ezek a változások a keringési rendszer minden struktúráját érintik, és különböző súlyosságú kardiohemodinamikai rendellenességekhez vezetnek. A paroxizmális pitvarfibrilláció legkedvezőbb változata a normosystolés, melyben a szívfrekvencia nem változik jelentős mértékben.
Abban a helyzetben, amikor a pitvarfibrilláció paroxizmusát több epizód jellemzi, olyan dologról beszélünk, mint a "kiújulás". Fiatal korban gyakran nem lehet megbízhatóan megállapítani a fibrillációs roham pillanatát semmilyen etiológiai tényezővel, ezért ilyen helyzetben az „idiopátiás paroxizmális pitvarfibrilláció” következtetést kell levonni. Időseknél a legtöbb esetben fel lehet ismerni a paroxizmus kialakulását provokáló tényezőt (ischaemiás szívizom károsodás, megnövekedett intracavitaris nyomás a bal pitvarban, a szívbillentyű-készülék patológiája, különböző formák).
A legtöbb kardiológiai szakember azzal érvel, hogy a pitvarfibrillációs paroxizmus klinikai megnyilvánulásainak súlyossága egyértelműen a szívfrekvencia változásaitól függ, és olyan helyzetben, amikor ez a mutató nem változik, a beteg nem érez semmilyen változást az egészségében. egyáltalán. Ha a pitvarfibrilláció paroxizmusában szenvedő betegnél jelentősen megemelkedik a szívfrekvencia, klasszikus klinikai tünetegyüttes alakul ki, amely hirtelen fellépő gyors szívverés érzéséből, szívelégtelenség érzéséből, légzési nehézségből és fokozódó nehézlégzésből áll, ami patognomonikusan fokozza. fekvő helyzetben erős izzadás és belső szorongás.
Az ellenkező helyzet, amikor a pitvarfibrilláció paroxizmusa a szívfrekvencia jelentős csökkenése hátterében fordul elő, a páciens a hipoxia összes jelét mutatja (tudatvesztés, pulzus- és légzési aktivitás hiánya). Ez az állapot kritikus a beteg számára, és azonnali teljes körű újraélesztést igényel. A paroxizmális pitvarfibrilláció lefolyásának ezen változatával jelentősen megnő a beteg életveszélyes állapotának (akut légzési elégtelenség, szívmegállás) kockázata. A pitvarfibrilláció rövid távú rohamának is hosszú távú következményei közé tartozik a trombusképződési folyamatok aktiválódása, amelyek később embóliás szövődmények forrásaivá válnak.
A paroxizmális pitvarfibrillációban szenvedő beteg kezelésének optimális taktikájának meghatározása elsősorban a roham időtartamától függ. Tehát, ha a támadás időtartama a felállítás időpontjában nem haladja meg a 48 órás határt, a kezelés fő célja a sinus ritmus teljes helyreállítása. Abban az esetben, ha a pitvarfibrillációs roham időtartama meghaladja a két napot, a páciensnek ajánlatos transzoesophagealis echocardioszkópiát végezni, amely lehetővé teszi a minimális trombózisos rétegek kimutatását és a sinus ritmus azonnali helyreállításának lehetőségét.
Első gyógyszerként sürgősségi ellátás a pitvarfibrilláció első rohamánál a Kordaron 5 mg / 1 kg-os dózisban, 5%-os glükózoldattal hígítva, 250 ml térfogatban intravénásan ajánlott alkalmazni, mivel ez a gyógyszer jótékony hatással van a a szívösszehúzódások normalizálása a lehető legrövidebb időn belül minimális mellékreakciókkal kombinálva. Tovább prehospitális szakasz A legoptimálisabb gyógyszer a paroxizmális pitvarfibrilláció rohamának megállítására a Propanorm, napi 600 mg-os orális adagban.
A pitvarfibrilláció diagnózisa
A fő diagnosztikai intézkedések, amelyek lehetővé teszik a pitvarfibrilláció megbízható diagnózisának felállítását az esetek közel 100% -ában, az echocardioscopia és az elektrokardiográfiás vizsgálat. Az ilyen típusú aritmiában szenvedő betegek kezelési taktikájának és megfelelő kezelési rendjének meghatározásához azonban meg kell határozni az előfordulásának okát, amelyhez teljes körű szűrővizsgálaton (koszorúér angiográfia) kell átesni. , stressz drogtesztek, pajzsmirigy laboratóriumi diagnosztikája és mások).
Az EKG-filmen lévő pitvarfibrilláció jellegzetes patognomonikus jellemzőkkel rendelkezik, amelyek lehetővé teszik nemcsak a fibrilláció jelenlétének tényét, hanem annak klinikai formájának meghatározását is. A pitvarfibrilláció fő EKG-kritériumai a következők: véletlenszerű fibrillációs hullámok megjelenése percenként akár 600 frekvenciájú, különböző amplitúdójú és időtartamú, a P-hullám teljes hiányával az összes vezetékben, különféle R-R intervallumok, jelezve a kamrai összehúzódás ritmusának megsértését, az elektromos váltakozást, amely a QRS komplex amplitúdójának ingadozásainak megjelenéséből és az alakváltozások teljes hiányából áll.
Az EKG-vizsgálat során lehetőség nyílik az ischaemiás természetű fokális szívizom rendellenességek közvetett jeleinek kimutatására, amelyek lehetővé teszik a pitvarfibrilláció okának megállapítását.
A jól végzett echokardiográfiának adatokat kell tartalmaznia a bal kamrai szívizom összehúzódásáról, a szívbillentyű-készülék állapotáról és a trombotikus intraluminális rétegek jelenlétéről.
Pitvarfibrilláció kezelése
Jelenleg a Kardiológusok Világszövetsége egyetlen algoritmust dolgozott ki és alkalmaz orvosi intézkedések a pitvarfibrilláció megállítására irányul. A pitvarfibrilláció minden terápiás módszerét a klinikai tünetek csökkentésére vagy a beteg életét veszélyeztető lehetséges szövődmények megelőzésére használják.
Nem minden helyzetben célszerű elérni a normális szinuszritmus teljes helyreállítását, de elegendő csupán a pulzusszám optimális mutatója. A szinuszritmus helyreállításával az aritmia és az általa okozott hemodinamikai zavarok megnyilvánulásainak teljes megszüntetése, valamint a beteg életének jelentős javítása érhető el.
A pulzusszám optimalizálása során a fibrilláció jeleinek megőrzésével jelentősen megnő a thromboemboliás rendellenességek kockázata, ezért ez a betegcsoport hosszú véralvadásgátló kezelést igényel. A szívfrekvencia optimális mutatója a pitvarfibrilláció állandó változatában szenvedő betegek kategóriájában 90 ütés percenként, és a Holter-monitorozás során rögzített átlagos napi pulzusszám nem haladhatja meg a 80 ütést percenként.
Abban a helyzetben, amikor a betegnek nincs klinikai megnyilvánulása a fibrillációnak és hemodinamikai zavaroknak, 72 órán keresztül várandó taktikát kell alkalmazni, mivel az esetek közel 50% -ában a betegek a szívritmuszavar jeleinek spontán kiegyenlítődését tapasztalják. Ha a betegnél a pitvarfibrilláció tartós jelei vannak, az állandó szinuszritmus helyreállítását antiarrhythmiás terápia és elektromos kardioverzió kijelölése segíti elő. Ezenkívül a tartós pitvarfibrillációban szenvedő betegeknek az antiarrhythmiás kezelés megkezdése előtt a szívfrekvencia optimális csökkentésére van szükség (Digoxin 0,25 mg intravénásan 2 óránként a maximális lehetséges 1,5 mg-os dózis eléréséig, amiodaron szájon át 800 mg-os napi adagban, Propranolol intravénásan 0,15 mg/1 kg betegtömeg számított dózisban, Verapamil intravénásan 0,15 mg/1 kg betegtömeg dózisban). Ezért a szinuszritmus teljes és stabil helyreállítását csak a pulzusszám megfelelő csökkenése után szabad elkezdeni.
A súlyos mitrális szűkülettel járó tartós pitvarfibrillációban szenvedő betegeknél a stabil sinusritmus teljes helyreállításának esélye minimális. Ugyanakkor a fibrilláció akut periódusában a betegek nagy százalékában a szinuszritmus teljes helyreállítása gyógyszeres vagy elektromos impulzusos kardioverziós módszerrel érhető el.
Azoknál a betegeknél, akiknél nincs jelentős szerkezeti károsodás a szívizom és a szívbillentyű apparátusban, az orvosi kardioverzióhoz választott gyógyszerek a kinidin (300 mg-os napi telítő adag) és a propafenon (1 mg/1 kg-os intravénás bólus). a beteg súlyától függően), és pozitív eredmény hiányában ezeket a gyógyszereket amiodaronnal kell helyettesíteni (terhelés napi adag 800 mg) vagy prokainamid (intravénás csepegtetés 5 mg/1 kg betegtömeg dózisban).
Pangásos pitvarfibrillációban szenvedő betegeknél tanácsos kardioverziót végezni amiodaronnal, mivel ez a gyógyszer nemcsak csökkenti a szívfrekvenciát, hanem minimális inotróp hatással is rendelkezik. A pitvarfibrilláció tartós változatában szenvedő betegek kezelésére a propafenont kell előnyben részesíteni.
A pitvarfibrilláció elektromos kardioverziója sürgősségi vagy választható alapon végezhető. Az elektroimpulzus-terápia sürgős alkalmazásának indikációja a pitvarfibrilláció paroxizmusának jelenléte hipertóniás krízissel, akut kardiovaszkuláris elégtelenséggel kombinálva. Az elektromos kardioverzió módszerével egyszerre több pozitív eredmény érhető el: javítja a kardiohemodinamikat, csökkenti a szívelégtelenség megnyilvánulásait. Azonban ne feledkezzünk meg arról lehetséges szövődmények ez a technika, amely az embólia és az akut bal kamrai elégtelenség jeleinek megjelenéséből áll.
A következő kritériumok abszolút indikációnak minősülnek az elektromos kardioverzió tervezett módon történő alkalmazására: a gyógyszeres kezelés hatékonyságának teljes hiánya, egyéni intolerancia vagy ellenjavallatok jelenléte az antiarrhythmiás terápia egyik vagy másik összetevőjének alkalmazására, a betegség tartós progressziója. szívelégtelenség jelei, a sikeres kardioverziós epizódokra vonatkozó adatok jelenléte a beteg anamnézisében.
Mint minden orvosi manipulációnak, az elektromos kardioverziónak is számos ellenjavallata van (krónikus mérgezés a szívglikozidok csoportjába tartozó gyógyszerekkel, tartós, fertőző betegségcsoport a súlyosbodás időszakában, dekompenzált). Az elektromos kardioverziós eljárás alkalmazása előtt fel kell készíteni a pácienst, ami a diuretikumok és szívglikozidok legalább 5 napig tartó teljes megszüntetéséből, a meglévő elektrolitzavarok korrigálásából, antiaritmiás szerek alkalmazásából áll. gyógyszerek telítő dózisban, véralvadásgátló terápia és premedikáció közvetlenül a beavatkozás előtt.
A szívsebészet területén a fejlődő technológiák korszakában megteremtődnek a feltételek a pitvarfibrilláció hatékony sebészi megszüntetéséhez, amely a pitvari szívizomban történő visszatérési hullámok további akadályozásából és a fibrilláció megelőzéséből áll. Ez a technika lehetővé teszi a szinuszritmus hatékony helyreállítását és fenntartását nemcsak paroxizmális, hanem a pitvarfibrilláció állandó változatával is. hátrány sebészeti kezelés az ingerlés szükségessége a hosszú távú rehabilitációs posztoperatív időszakban. Jelenleg a pitvarfibrilláció sebészeti kezelése izolált formában rendkívül ritka, és a legtöbb esetben a billentyűk műtéti korrekciójával kombinálják.
A pitvarfibrilláció megelőzése
Miután a beteg a normál sinusritmus helyreállításának minden jelét mutatja, fenntartó antiaritmiás terápiát kell előírni, nagyobb mértékben a következő fibrillációs paroxizmus megelőzésére. Ebből a célból a Propafenone csoport gyógyszerei kiváló munkát végeznek, az esetek 50% -ában lehetővé teszik a sinus ritmus egy évig történő fenntartását. A gyógyszer alkalmazásának abszolút ellenjavallata az infarktus utáni időszak és a bal kamra diszfunkciója. Azonban a közelmúltban végzett randomizált vizsgálatok az antiarrhythmiás szerek alkalmazásával és a betegség kiújulásának megelőzésére gyakorolt pozitív hatásukkal az Amiodaron legnagyobb hatékonyságát bizonyítják, amelytől a legtöbb mellékhatásokés hosszú ideig használható fenntartó adagolás mellett.
A pitvarfibrilláció gyógyszeres profilaxisát csak a megismétlődés fokozott kockázata esetén alkalmazzák, ami rontja a beteg állapotát. Az idiopátiás paroxizmális pitvarfibrilláció első epizódja után nincs javallat antiaritmiás szerek megelőzésként történő felírására, és elegendő a korlátozó provokáló tényezők kezelési rendjének betartása. Abban az esetben, ha a fibrilláció oka bármilyen krónikus patológia, a kiújulásának megelőzése etiotróp terápia alkalmazásából áll.
A bizonyítottan pozitív hatású nem gyógyszeres profilaxis fő módszere az atrioventricularis csomópont katéteres lineáris ablációja, amelynek hatásmechanizmusa további akadályok létrehozása, amelyek megakadályozzák a gerjesztési hullámok terjedését. A statisztikák szerint ez a technika lehetővé teszi a betegek 40% -ának, hogy a fibrilláció megismétlődésének gyógyszeres megelőzése nélkül ne használjanak.
A pitvarfibrilláció megelőzésére irányuló intézkedéseknek nemcsak a betegség kiújulásának megelőzésére kell irányulniuk, hanem a szövődmények kockázatának csökkentésére is, amelyek között a vezető helyet az agyi thromboembolizáció foglalja el. Ebben a helyzetben a fő megelőző kezelési rend a megfelelő antikoaguláns terápia, amelyet mitrális defektusban, magas vérnyomásban, szívizominfarktusban és agyi ischaemiás rohamban szenvedő betegeknél kell alkalmazni. A thromboemboliás szövődmények megelőzésére választott gyógyszer az Acetilszalicilsavátlagos napi 365 mg-os orális adagban.
- Ki van veszélyben?
- Tartós pitvarfibrilláció kezelése
Az aritmia pitvarfibrillációs formáját más módon pitvarfibrillációnak is nevezik. A pitvarfibrilláció állandó formája a leggyakoribb betegség, amely folyamatosan „fiatalodik”. Ártalmatlannak tekinthető, mivel nem vezet halálhoz. Ennek ellenére egy ilyen betegséget komolyan kell venni, mert a szívről beszélünk.
A szívritmus megsértésének okai nagyon változatosak, de feltételesen két formára oszthatók: szív- és nem szívbetegségekre.
Az első forma a következő:
- A szívizom ingerlékenységének megsértése.
- artériás magas vérnyomás.
- Szívelégtelenség, amely tartós.
- A szívizom gyulladása.
- A szívizomsejtek túlnövekedése kötőszövettel.
- Reumás billentyűbetegség.
 A második forma megjelenésének okai a következők:
A második forma megjelenésének okai a következők:
- A pajzsmirigy betegségei.
- A szervezet mérgezése gyógyszerekkel.
- A gyógyszer túladagolása miatt.
- Krónikus alkoholizmus.
- A kábítószer túladagolása.
- Állandó stressz és érzelmi feszültség.
A pitvarfibrilláció oka egy életkorral összefüggő változás lehet, amely az emberi szervezetben jelentkezik.
A betegség időtartama szerint osztályozható. A paroxizmális forma viszont két típusra oszlik: a rohamok néhány nap alatt eltűnnek a kezelés hatására, vagy egy hét alatt. szívverés helyreállítja magát. A támadások időtartamának tartós formája ugyanaz, mint az első esetben. A krónikus forma gyakorlatilag nem kezelhető és mindig jelen van.
Mielőtt a kezelésről beszélne, meg kell értenie, mi a pitvarfibrilláció. A pitvarfibrilláció a szívizom kaotikus, következetlen és gyors összehúzódása. Ennek eredményeként a szív kamrái nem hatékonyan kezdenek összehúzódni. Ilyenkor a szív pumpakénti működése sérül, a szívizom erős terhelést kap.
Azok a betegek, akiknél tartós pitvarfibrillációt észleltek, ki vannak téve az olyan betegségek előfordulásának, mint a thromboemboliás stroke és a miokardiális infarktus. Ennek oka a vér stagnálása, vérrögök kezdenek kialakulni a parietális térben. És a vérrögök bejuthatnak az edényekbe, és leállíthatják bármely szerv táplálkozását. Ez szívrohamot, más szóval ezeknek a szerveknek a nekrózisát okozhatja.
Az aritmiának megvannak a maga szövődményei, és nagyon gyakran előfordulnak. Az emberi agy a betegség látókörébe kerülhet. A stroke-on átesettek közül csaknem minden negyedik pitvarfibrilláció áll a háta mögött.
Gyakran hiányzik a vérkeringés, ami egy ilyen betegség prognózisához, valamint tüdőödémához vezethet.
Külön tétel kell az izolált szívsokk és a teljes szívmegállás. És egy ilyen állapot közvetlen veszélyt jelent az emberi életre. Ebből azt a következtetést kell levonni, hogy bár a pitvarfibrilláció nem számít fenyegető betegségnek, tünetek jelentkezésekor azonnal kardiológushoz kell fordulni segítségért.
Vissza az indexhez
Az állandó pitvarfibrilláció tünetei
A betegség ezen formájának megvannak a maga tünetei, amelyek jelzik az embernek helyzetének súlyosságát. Ezek tartalmazzák:

Van még egy tünet, de az nem állandó. A pitvarfibrillációt néha gyakori vizelés kíséri. A krónikus fibrilláció támadásai nem múlhatnak el maguktól, orvosi beavatkozásra van szükség, különben a jövőre vonatkozó előrejelzések teljesen kiábrándítóak.
A pulzus aritmiás, gyakorisága kisebb lehet, mint a pulzusszám. A klinika ilyen képe megfigyelhető a pitvarfibrilláció állandó formájának rohamának megnyilvánulásával.
Vissza az indexhez
Ki van veszélyben?
A kockázati csoportba azok az emberek tartozhatnak, akiknek a szív-érrendszer betegségei vannak: magas vérnyomás, szívelégtelenség, különböző típusú szívpatológiák, veleszületett vagy szerzett, daganatok, gyulladásos folyamatok.
 De azok is a kockázati zónába esnek, akiknek nem a szívhez kapcsolódó betegségei vannak. Ezek a betegségek közé tartozik a pajzsmirigy hibás működése, cukorbetegség, krónikus betegségek tüdő, különféle rendellenességek a vesék munkájában.
De azok is a kockázati zónába esnek, akiknek nem a szívhez kapcsolódó betegségei vannak. Ezek a betegségek közé tartozik a pajzsmirigy hibás működése, cukorbetegség, krónikus betegségek tüdő, különféle rendellenességek a vesék munkájában.
Vannak más lehetőségek is a kockázati csoportba kerülésre. Ez az erős italok túlzott és állandó használata, az elektromos áram hatásai, a nyitott típusú szívműtét (műtét). Nem zárható ki a nagy fizikai megerőltetés, az állandó stressz és idegfeszültség, a nyári meleg sem. Nagyon ritkán egy személynek lehet örökletes hajlama a pitvarfibrillációra.
A mai napig ezt a betegséget kellőképpen tanulmányozták. De sok probléma van a kezeléssel. Sok beteg nem képes erre a fizikai aktivitás mivel szívelégtelenség alakulhat ki. Ez pedig csökkenti a koszorúér és az agyi erek tartalékait. A krónikus tüdőfibrilláció a stroke fő oka. Ezenkívül egy olyan tünet, mint a félelem érzése, hátrányosan befolyásolhatja a beteg életét.
"Pitvarfibrilláció"
Pitvarfibrilláció
A pitvarfibrilláció (AF) a leggyakoribb tachyarrhythmia, és a lakosság 2%-ánál fordul elő. Ez a szívritmuszavar idős és szenilis embereknél dominál, és 25 éves korig nagyon ritka.
Az AF összefüggésbe hozható a halálozás, a szívelégtelenség, a thromboembolia, a stroke fokozott kockázatával, valamint a csökkent fizikai toleranciával és életminőséggel. Az AF gyakran nem mutat tüneteket, és későn észlelik.
Az elmúlt két évtizedben a betegek kórházi kezelésének aránya
FP 2-3-szorosára nőtt, ami a népesség elöregedésével függ össze,
a krónikus szívelégtelenség gyakoriságának növekedése, valamint az elektrokardiogram monitorozására szolgáló eszközök gyakoribb használata.
A pitvarfibrillációnak vannak paroxizmális, perzisztens, hosszú távú perzisztens és állandó formái.
Etiológia
A pitvart érintő szívbetegség
Hipertóniás szív.
Kardiomiopátia (elsődleges, másodlagos), myocarditis, pericarditis
Szívhibák: mitrális billentyű, pitvari sövény defektus.
Cor pulmonale (akut, krónikus).
Szívsebészet: coronaria bypass graft, mitralis valvotomia, mitralis billentyű pótlás.
Egyéb aritmiák
Beteg sinus szindróma.
Kent járulékos útja (WPW szindróma).
Tachyarrhythmiák: pitvarlebegés, pitvari tachycardia, AV
nodális reciprok tachycardia, ortodromikus tachycardia.
Szisztémás jogsértések
Pajzsmirigy túlműködés, pheochromocytoma.
Anyagcserezavarok: hipokalémia, hipoxia, alkoholmérgezés.
Subarachnoidális vérzés, súlyos stroke.
Gyógyszerek: szívglikozidok, szimpatomimetikumok, teofillin.
Szívbetegségek és szisztémás rendellenességek hiánya.
idiopátiás
Bármilyen betegség, amely a pitvarok gyulladását, beszivárgását, puffadását, szklerózisát vagy irritációját eredményezi, AF-et okozhat.
A másodlagos AF visszafordítható okokkal jár, beleértve az alkoholfogyasztást („nyaraló szívszindróma”), akut szívizomgyulladást, tüdőembóliát, pajzsmirigy-túlműködést, akut tüdőbetegséget és szívműtétet.
hyperthyreosis. Például azoknál az egyéneknél, akiknél nem voltak pajzsmirigy-túlműködés tünetei
hyperthyreosis (csökkent pajzsmirigy-stimuláló hormon normál T3 és T4 esetén) - 12,7%-ban.
Az AF-ben szenvedő betegek gyakran hypertoniás (62%) ill
IHD (43%), ami az esetek túlnyomó többségében nem
az aritmia oka. Csak a bal kamra súlyos diszfunkciója (szisztolés vagy diasztolés) és a bal pitvar túlterhelése esetén teremtenek feltételeket az AF kialakulásához. Tünetmentes AF-ben szenvedő betegeknél nem volt összefüggés a koszorúér atherosclerosis és az általános mortalitás között.
Gyakran előfordul, hogy egy betegnek több betegsége van, amelyek mindegyike külön-külön vagy kombinációban aritmiát okozhat. Ezekben az esetekben az orvosok általában a legveszélyesebb vagy leggyakoribb betegséget jelzik az aritmia okának.
Különösen veszélyesek a brady-tachycardia szindróma esetei
(AF a szinuszcsomó vereségének hátterében), amikor a sinus ritmus helyreállítása ellenjavallt, súlyos bradycardia és asystole veszélye miatt.
Ezért gondosan meg kell találnia a bradyarrhythmia jelenlétét a történelemben.
A paroxizmális AF 30-45%-ában és a 60-65 év alatti betegek perzisztáló AF-ének 20-25%-ában az AF nyilvánvaló oka nem azonosítható (idiopátiás). Az ilyen esetek hátterében genetikai tényezők állnak, például a Framingham-tanulmány szerint a jelenlét
Az AF a közvetlen családban háromszorosára növeli az AF kockázatát. Az idiopátiás AF-ben a thromboembolia kockázata minimális, ezért véralvadásgátló szerek alkalmazása nem javallott, az aszpirin felírásának célszerűségét egyénileg kell meghatározni.
Ha a betegeknek fiatal korban szívdobogásuk volt, akkor feltételezhetjük, hogy AV reciprok tachycardia AF-be fordul át, és
ennek megfelelően az elsődleges aritmiát kezelni kell.
Kórélettan
elektrofiziológia. Az FP fejlesztésében fontos szerep izom- vagy pacemakersejtekből álló méhen kívüli aktivitás gócok, amelyek leggyakrabban a tüdővénák régiójában helyezkednek el,
a bal pitvarba áramlik. Ezen túlmenően az aritmiában körkörös gerjesztési hullámok (reentry) vesznek részt, és a többi reciprok aritmiától eltérően az ismétlődő gerjesztés számos köre általában meghatározásra kerül.
A pitvarfibrilláció elektrofiziológiai mechanizmusai (hátulnézet).
Az AF fejlesztésének modern koncepciója magában foglalja a triggereket - gócokat a tüdővénákban, egyéb területeken (atria, vena cava), amelyek az úgynevezett rotorokat generálják a megváltozott pitvarban heterogén impulzusvezetés mellett - körkörös gerjesztési hullámokat, amelyek többszörös magas. -frekvenciás gerjesztési hullámok fibrillációs vezetéssel és gerjesztő szívizommal. Ennek a koncepciónak a bizonyítéka a katéteres abláció sikere az AF kezelésében.
Az AF hosszú távú megőrzésével az LA-ban szerkezeti változások alakulnak ki (remodeling), amelyek hozzájárulnak a tartós tachyarrhythmia kialakulásához.
Hemodinamika.
A pitvarfibrilláció hemodinamikai károsodása csökkent pitvari kontraktilitással, magas pulzusszámmal és szabálytalan kamrai funkcióval jár.
Pitvarfibrilláció esetén a pitvari összehúzódások hozzájárulása a kamrai telődéshez jelentősen csökken. Ezért a relaxáció (hipertrófiás kardiomiopátia, perikardiális betegség) vagy a bal kamra feltöltődése (mitrális szűkület) megsértésével a pitvarfibrilláció kialakulása gyakran a vérkeringés jelentős romlásához vezet akut szívelégtelenség vagy artériás hipotenzió esetén.
Dilatált cardiomyopathia esetén a kamrák nagy térfogatúak és kellően kompatibilisek, így a pitvari kontrakció csekély mértékben járul hozzá a végdiasztolés nyomás növekedéséhez, és a betegek általában kevéssé érzik a tachyarrhythmia hatását.
Egyes esetekben a hemodinamika megsértéséhez jelentősen hozzájárul a szívritmus szabálytalansága.
A pitvarfibrillációban fellépő ájulás ritka, és leggyakrabban a sinuscsomó-diszfunkció, a hemodinamikai elzáródás (aorta szűkület), a hipertrófiás kardiomiopátia, az agyi érbetegség vagy a járulékos utak okozza.
A vérnyomásmérés pontatlan lehet a bal kamra egyenetlen telődése és ennek megfelelően a Korotkoff hangok vagy pulzushullámok eltérő erőssége miatt.
trombusképződés.
Az AF-t trombusképződés és szisztémás embólia jellemzi. Általában a trombusok AF-ben a bal pitvari függelékben alakulnak ki.
Hozzájárulnak a trombózis kialakulásához a bal fülben, lassítják a véráramlást a bal pitvar és a kamra kontraktilitásának csökkenésével, a szűk kúpos alakkal és a fül egyenetlen domborulatával, valamint a véralvadás helyi aktiválásával. A pitvarban lévő trombusok általában 1-2 héten belül fibrinolízisen mennek keresztül, vagy szilárdan a pitvar falához tapadnak (reendothelializáció). A trombusképződés gyakorisága szignifikánsan megnő, ha az AF időtartama >48 óra. Ebben az esetben W.J. Maanning et al. (1995) a transesophagealis echocardiographia során az esetek 15%-ában, és egy kivételével mind a 233 esetben a bal pitvari függelékben tártak fel pitvari trombust. A szív szerkezeti elváltozása esetén a pitvari üregben már azután is megjelenhetnek vérrögök
néhány órával az AF kezdete után.
rohamokban fellépő,
Kitartó
hosszú távú kitartás,
Állandó.
A szívritmuszavar első regisztrálása esetén először szívritmuszavarnak minősül. Két vagy több pitvarfibrilláció - paroxizmális vagy tartós - epizód esetén az aritmia ezenkívül visszatérőnek minősül.
A paroxizmális formában a szinuszritmus spontán helyreállása következik be, általában legfeljebb 48 órán belül, ritkábban 7 napig.
Ha az aritmia orvosi vagy elektromos kardioverziót igényel az aritmia megállításához, vagy ha több mint 7 napig fennáll, az AF-t tartósnak nevezik.
Az európai kardiológusok a szívritmuszavarok invazív kezeléssel történő megszüntetésének lehetősége miatt egy hosszú távú perzisztáló AF-t fogadtak el, amely több mint 1 évig fennáll.
Ha a betegnek paroxizmális és tartós AF epizódjai is vannak, akkor a diagnózist a leggyakoribb megnyilvánulás határozza meg.
Az állandó AF hosszú ideig fennáll a kardioverzió hatásának hiányában, vagy ha a beteg és az orvos úgy dönt, hogy nem állítja helyre
szinuszritmus.
Az aritmia tüneteinek leírására a következő EHRA (European Heart Rhythm Association) osztályozást javasolták:
I. osztály - nincs tünet,
II. fokozat – enyhe tünetek, a napi tevékenységek korlátlanok,
III fokozat - súlyos tünetek, a napi aktivitás korlátozott,
IV. osztály - a fogyatékos tünetek, a napi tevékenységek lehetetlenek.
Az AF diagnosztizálásának alapelvei
A gyanús vagy AF-ben szenvedő beteg kezdeti értékelése magában foglalja a betegség paroxizmálisként vagy perzisztensként való jellemzését, okának meghatározását, valamint a kapcsolódó kardiális és nem szívfaktorok azonosítását. A gondos anamnézis felvétel és a beteg vizsgálata segít egy racionális, specifikus vizsgálati terv kidolgozásában, amely hatékony útmutatóként szolgál a kezeléshez.
Minimális vizsga
1. A kórelőzmény és a fizikális vizsgálat adatai az azonosításhoz
– az AF-hez kapcsolódó tünetek jelenléte és jellege
- az AF klinikai típusa (újonnan diagnosztizált, paroxizmális, tartós vagy állandó)
- az első tünetekkel járó roham kezdete, vagy az AF észlelésének időpontja
- az AF megállításának gyakorisága, időtartama, provokáló tényezők és módszerek
- a korábban felírt gyógyszerek hatékonysága
- bármilyen szerves szívbetegség vagy más visszafordítható állapot (például pajzsmirigy-túlműködés vagy alkoholfogyasztás) jelenléte
2. Elektrokardiográfia, kimutatására
– ritmus (AF megerősítés)
- a P hullám időtartama és a fibrillációs hullámok morfológiája
– előgerjesztés
- az Ő kötegének ágainak blokádja
- korábbi szívinfarktus
– egyéb pitvari aritmiák
- az RR, QRS és QT intervallumok hossza a dinamikában az antiaritmiás szerek hatásának felmérésére
3. Mellkasröntgen az értékeléshez
- a tüdőparenchyma állapota gyanú esetén objektív vizsgálat során
- a tüdő érrendszeri állapotának gyanúja objektív vizsgálat során
4. Echokardiográfia a kimutatáshoz
- szívbillentyű betegség
- a bal és a jobb pitvar méretei
- csúcsnyomás a jobb kamrában (pulmonális hipertónia)
- bal kamrai hipertrófia
- trombus a bal pitvarban (alacsony érzékenység)
- a szívburok betegségei
5. Pajzsmirigy működési vizsgálat
- AF első rohama esetén, ha a kamrai ritmus szabályozása nehézségekbe ütközik, vagy az AF váratlan kiújulása kardioverzió után
További kutatási módszerek
Egy vagy több vizsgálatra lehet szükség
1. Edzéstűrő teszt
- a pulzusszabályozás megkérdőjelezhető megfelelősége (állandó AF)
– edzéssel kapcsolatos AF kiváltására
- a myocardialis ischaemia jelenlétének kizárása az IC osztályú gyógyszerekkel való kezelés megkezdése előtt
2. Holter monitorozás
– kétség esetén az FP típusának meghatározásakor
– a ritmusszabályozás felmérésére
3. Transoesophagealis echocardiographia
- trombus kimutatására a bal pitvarban vagy a bal pitvar függelékében
- kardioverzióhoz
4. Elektrofiziológiai vizsgálat
- a tachycardia kialakulásának mechanizmusának tisztázása széles QRS komplexekkel
- AF-re hajlamos aritmiák, például pitvarlebegés vagy paroxizmális supraventrikuláris tachycardia kimutatására
– abláció vagy blokád (elváltozások) területeinek felkutatása az AV-vezetésben
Paroxizmális és tartós pitvarfibrilláció
A pitvarfibrilláció legtöbb esetben először tachyarrhythmiás rohamok alakulnak ki, és a pitvarfibrilláció néhány év múlva állandósul. Az aritmia lefolyása nagyon változatos lehet. Egyrészt az aritmiás epizódok több percig is eltarthatnak súlyos tünetekkel, majd több hónapig tartó sinusritmus periódusok következnek. Másrészt a pitvarfibrilláció hosszú és tünetmentes periódusai helyettesíthetők rövid szinuszritmus-epizódokkal. A betegek szívritmuszavart rendszerint szabálytalan szívverésként, megszakítások, leállások és erős szívverések formájában tapasztalnak. A szívritmus előzetes felméréséhez hasznos megkérni a pácienst, hogy ujjaival kopogassa meg a ritmust. A keringési zavarok AF-ben fokozott fáradtságban, fizikai terhelés alatti légszomjban, szédülésben nyilvánulnak meg. De a légszomj megjelenése vagy fokozódása egyes esetekben az amiodaron tüdőgyulladás következménye lehet, amely évente 1%-ban fordul elő. A Syncope ritka, és leggyakrabban a sinus csomópont diszfunkciója, a gyors járulékos AV-út jelenléte, az aorta szűkülete, a hipertrófiás kardiomiopátia és az agyi érbetegség okozza.
Elektrokardiográfia
AF-vel az EKG-n a P hullámok helyett különböző időtartamú, amplitúdójú és irányú f hullámok 350-450 frekvenciával
(nagy hullámforma) 600-700-ig (kis hullámforma).
Néha az AF hibás diagnózisa műtermékek jelenlétében történik. Ezekben az esetekben a helyes kamrai ritmus általában szinuszritmusra jellemző gyakorisággal figyelhető meg, ami AF-ben csak egyidejű teljes AV-blokád mellett lehetséges. Az AF-et gyakran pitvari lebegésekkel kombinálják.
A pitvari impulzusok nagy része az AV-csomóban blokkolva van (rejtett vezetés), és a kamrák gerjesztése egyenetlenül történik, általában 110-180 ütés gyakorisággal.
Ha a pulzusszám<100 в минуту и неравные РR интервалы, то имеется АВ блокада(соответствующая 2 степени), а ЧСС 30–400 в минуту с равными РR интервалами свидетельствует о АВ блокаде 3 степени.
Az AV-vezetés megsértésének oka lehet mind a szerves
vereség, vagotonia vagy gyógyszerek hatása.
Ezenkívül az AV-blokád közvetett jele lehet a sinuscsomó patológiájának (binodális elváltozás).
fokú AV blokád esetén a szinuszritmus helyreállítása csak jobb kamrába helyezett elektródával és csereingerlés lehetőségével javasolt, valamint atropin bevezetése is javallott. A kardioverzió ellenjavallt teljes AV-blokk esetén az asystole kockázata miatt.
A percenkénti 250-nél nagyobb pulzusszámnál általában előgerjedési szindróma lép fel.
kamrák, amelyek a gyors járulékos AV utak jelenlétéhez kapcsolódnak
vezetés (WPW szindróma).
Antiarrhythmiás gyógyszerekkel történő tervezett kezelés esetén,
különösen kinidin, szotalol vagy amiodaron esetén szükséges a QTc-intervallum meghatározása.
echokardiográfia
A szív ultrahangos vizsgálata feltárhatja az aritmia (MV-hiba), a másodlagos kardiomiopátia (pitvar- és kamrai megnagyobbodás) szerkezeti okát. A transzoesophagealis echokardiográfia kimutathatja a bal pitvari függelékben található intrapitvari trombusokat.
Laboratóriumi tesztek
Az aritmia okának azonosításához célszerű lehet meghatározni
pajzsmirigy-stimuláló hormon, a szívizom károsodásának markerei (tropo-
nins, kreatin-kináz MB), kálium, magnézium a vérplazmában.
Az amiodaron tervezett kinevezése esetén ellenőrzést kell végezni
a transzaminázok és a pajzsmirigy-stimuláló hormon szintjének szabályozására kezdetben és pro.
kezelési folyamat.
A warfarin-kezelés során felmérik a külső mechanizmus állapotát
véralvadás nemzetközi normalizált arány szerint
(INR). A nem frakcionált heparin infúzió elhatározást igényel
aktivált részleges tromboplasztin idő (vagy alvadási idő).
Komplikációk
Thromboembolia
Az AF a thromboembolia gyakori oka, amely az esetek 75%-ában
agyi katasztrófákkal nyilvánul meg. Framingham szerint
a nem reumás AF-ben végzett kutatások növelik a thromboembolia kockázatát
5,6-szor, és reumás etiológiájú - 17,6-szor (Benjamin E.J., et
al., 1994). A thromboembolia gyakorisága nem különbözik szignifikánsan az AF paroxizmális, perzisztens és állandó formáiban.
Az ischaemiás stroke-ok körülbelül 20-25%-a kardiogén eredetű
AF okozta embólia. Átlagos kardioembóliás stroke
inkább fogyatékos, mint más jellegű agyvérzés.
Általában az embólia a közepes kaliberű agyi erekbe kerül -
középső agyi artéria és a vertebrobasilaris rendszer nagy ágai. Mindazonáltal az AF-ben szenvedő betegek stroke-jainak akár 25%-a cerebrovascularis betegséggel, egyéb thromboembolia-forrásokkal vagy proximális aorta atheromatosissal jár.
A tüdőembólia általában az ok, nem a
az FP következménye. A jobb pitvarban azonban trombusok találhatók a
boncolás az esetek 7,5%-ában, és fennáll a tüdőthromboembolia kockázata
Az FP jelentősen, akár 8-31%-ig nő.
Tachyarrhythmiás kardiomiopátia
Perzisztens szupraventrikuláris ill kamrai tachycardia(>130 perc)
súlyos szisztolés és diasztolés kamrai diszfunkciót okozhat. A kamrák kitágulása alakul ki, a kamrák falának megvastagodása és a szívizom tömegének növekedése általában nem figyelhető meg. Nál nél
fokális pitvari tachycardiában szenvedő, különösen tartós vagy gyakran visszatérő betegeknél 10%-ban alakul ki kardiomiopátia.
A kamrai diszfunkció megjelenésének időpontja nagyon változó a betegek között. A tartós tachycardia kezdetétől a klinikai
súlyos dilatált kardiomiopátia olyan betegeknél, akiknél nem strukturális
a szívkárosodás néhány héttől 20 évig vagy tovább is tarthat.
A pitvarok gyors gerjesztése és összehúzódása esetén
tachyarrhythmiás pitvari kardiomiopátia alakul ki.
A tachyarrhythmiás kardiomiopátia leghatékonyabb kezelése
az aritmia megszüntetése. A tachycardia megszűnése után a felépülés lehet teljes, részleges vagy teljesen hiányzik.
Ez a tachycardia időtartamától és a szívbetegség jelenlététől függ. A klinikai vizsgálatok során a pitvari gyógyulás általában 1 hét után következett be, és a bal kamra funkciója szignifikánsan javul a tachycardia megszűnése után 1 hónappal, és további 6-8 hónapig gyógyul.
Szabálytalanság megszüntetése és a pulzusszám csökkenése a
az AV-csatlakozás ablációja és a pacemaker beültetése gyakran vezet a szív leállásés a tünetek csökkentése. A pulzusszám egyszerű csökkenése is hatásos az AV csomó katéteres módosításával ill
gyógyszerek felírása.
Melyik pulzusszabályozási módszer előnyösebb - gyógyszeres ill
az AV-csomó pusztulása, jelenleg nem elég egyértelmű. Által-
Nyilvánvalóan a szív szerkezeti károsodása és a pangásos szívelégtelenség gyors progressziójának kockázata esetén az AV-csomó katéteres ablációja előnyösebb.
Kezelés
A legtöbb esetben az AF először paroxizmális tachyarrhythmiás rohamokat okoz, majd néhány év elteltével az AF tartóssá és állandóvá válik.
A visszatérő forma kezelése
A visszatérő AF kezelésének két fő módszere van: a szinuszritmus helyreállítása és fenntartása (ritmusszabályozás) és megőrzése
ritmuszavarok sebességszabályozással.
Számos tanulmány szerint a mortalitás nem különbözött a különböző kezelési módszerek között. A ritmuskontroll jobb edzéstűrést, magasabb életminőséget és a stroke kockázatának növekedését mutatta, míg az aránykontroll alacsonyabb kórházi kezelési arányt mutatott.
Tartós AF-ben és artériás hipertóniában szenvedő betegek
pulzuskontroll, kardiovaszkuláris morbiditás és mortalitás volt
még alacsonyabb, mint a szinuszritmus farmakológiai fenntartása esetén.
Ennek a jelenségnek az oka lehet mindkét aritmogén
a gyógyszerek hatása és a thromboembolia fokozott előfordulása
egyidejű vérnyomás-emelkedéssel.
A vezetés egyik vagy másik taktikájának megválasztásának kérdése egyénileg dől el. A tartós AF-ben és szívbetegségben szenvedő idős betegeknél általában bölcsebb a pulzusszám szabályozása. Fiatal, tünetmentes betegeknél a frekvenciakontroll ellenére, és olyan helyzetekben, amikor a pitvari összehúzódás elvesztése jelentősen csökkentheti a perctérfogatot (súlyos bal kamrai diasztolés diszfunkció), a szinuszritmus fenntartása előnyösebb.
Nem megfelelő hatékonyság esetén mindkét megközelítés kombinálható.
ritmusszabályozás.
A sinus ritmus helyreállításának relatív ellenjavallatai:
* Az AF okának mentése
Sebészeti kezelést igénylő mitrális billentyű betegség
Pajzsmirigy túlműködés
CH 4 FC amiodaron intoleranciával
* A kardioverzió alacsony hatékonysága
Bal pitvar > 60 mm hosszú tengely
Az aritmia időtartama > 1 év
65 feletti életkor a malformációk és 75 év feletti CAD esetén
Korábbi kardioverzió kudarca
* Nagy a kockázata az AF megismétlődésének
A megelőző kezelés kudarca
Az antiarrhythmiás szerek intoleranciája
Közelgő szívműtét (legfeljebb 1 hónapig)
Legutóbbi szívműtét (kevesebb, mint 6 hónapja)
* Bradycardia (asystole) veszélye
Beteg sinus szindróma
AV blokád 2-3 fok.
A nemrég megjelent FP (<48–72 ч) в 50–70% спонтанно прекращается.
A magas spontán gyógyulási arány fő előrejelzője
A sinus ritmus egy kis időtartamú aritmia. Ezért van értelme kifejezett hemodinamikai rendellenességek hiányában
sheniya, hogy elhalassza a ritmus helyreállítását másnapra, korlátozva a pulzusszám szabályozását.
Az aritmiák spontán leállása valamivel ritkábban fordul elő, ha
szerkezeti elváltozások vannak a szívben: hipertóniás szív, koszorúér-betegség,
szívelégtelenség, a bal pitvar átmérője >45 mm,
FV<45%, выраженная митральная регургитация.
Ideiglenes pulzusszabályozás
A tünetek csökkentésére a pulzusszám gyors csökkentését alkalmazzák
az AF első napján, amikor az aritmia spontán megszűnése várható
vagy másodlagos AF.
A pulzusszám szabályozottnak tekinthető, ha nyugalomban a kamrák ingerlése 60-80 percenkénti frekvenciával és mérsékelt fizikai aktivitással történik.
terhelés - 90-115 percenkénti gyakorisággal.
Ehhez béta-blokkolókat, kalcium antagonistákat és digoxint írjon fel, amelyek ritkán állítják vissza a sinus ritmust. Legyen tisztában ennek a megközelítésnek a veszélyeivel, különösen ha digoxinnal kezelik.
és verapamil a WPW szindrómára, gyors járulékos útvonallal
vezetés (magas HR, széles komplexek, WPW jelenség az EKG-n
sinus ritmus) - ebben az esetben nevezzen ki amiodaront.
A digoxint ritkábban alkalmazzák a hatás késői kezdete miatt
(2 óra elteltével), és nem mindig hatékony a vagus által közvetített kontroll
A béta-blokkolók közül az esmololt részesítik előnyben, mert nagyon rövid ideig kezdődik és fejeződik be.
Kényelmes verapamil és diltiazem, amelyek elkezdenek hatni
4-5 perccel az intravénás bólus beadása után és hatásuk lehet
az infúzió alatt fenn kell tartani.
Gyógyszerek a gyors szívverés szabályozására
Propranolol IV: 1 mg, a hatás kezdete 5 perc; fenntartó adag - belül: 10-40 mg / nap 3 alkalommal
Atenolol IV: 5-10 mg, sebesség 1 mg/perc, hatás kezdete 5 perc; fenntartó adag - szájon át: 100-200 mg/nap
Verapamil IV: 5 mg 2 percenként 30 percenként; hatás kezdete 3-5 perc
fenntartó adag - IV: 5-10 mg 30 percenként vagy orálisan: 120-360 mg/nap
Diltiazem IV: 0,25 mg/kg 2 perc alatt, hatáskezdet 2-7 perc; IV fenntartó adag: 5-15 mg/óra vagy orálisan: 120-360 mg/nap
IV digoxin: 0,5–1 mg hatás kezdete ≥60 perc; fenntartó dózis IV, szájon át: 0,125-0,375 mg/nap
Amiodaron 5 mg/kg óránként; akció kezdete - napok; fenntartó dózis IV: 50 mg/óra vagy orálisan: 200 mg/nap.
A sinus ritmus helyreállítása
Az AF során a pitvarban morfológiai és elektromos változások (remodelling) következnek be, amelyek hozzájárulnak a megőrzéshez.
szívritmuszavarok. Ezért törekedni kell a sinus ritmus helyreállítására, mint
korábban lehetséges. Állítsa vissza a szinuszritmust farmakológiai (orális vagy intravénás) szerekkel vagy elektromos impulzusterápiával (EIT).
Mindegyik technikának megvannak a maga előnyei és hátrányai. Az orvosi kardioverzió a szívritmuszavar megjelenésétől számított 2-7 napig a leghatékonyabb, később a kezelés eredménye sokkal rosszabb. Az EIT a leghatékonyabb módszer a szinuszritmus helyreállítására, de széles körű alkalmazását korlátozza az érzéstelenítés szükségessége.
A kardioverziós módszer megválasztását az állapot súlyossága, az aritmia lefolyása, a kezelés biztonságossága és a terápiás lehetőségek határozzák meg.
Ha a beteg kezdetben tartós pitvarfibrillációban szenved, vagy a következő epizód során a szívritmuszavar tartós formája nem állítható vissza, vagy a betegnek ellenjavallata van a szinuszritmus helyreállítására, akkor pulzusszabályzó program. Ez biztosítja, hogy a beteg továbbra is pitvarfibrillációval éljen, és szívritmuszavar elleni gyógyszereket használnak a szívfrekvencia 60-75 percenkénti szinten tartására.
Ha a pitvarfibrilláció tachysystolés formájában szenvedő betegeknél gyorsan csökkenteni kell a pulzusszámot, a klinikai gyakorlatban gyors hatású gyógyszereket használnak: leggyakrabban β-blokkolót. metoprolol(2,5-5 mg - in / in), ritkábban - a csoport egyéb eszközei ( esmolol- be / be, propranolol- szublingválisan), még ritkábban (ha nem lehetséges adrenerg blokkolók alkalmazása) Ca ++ csatorna blokkoló ( verapamil). Csak emlékezni kell arra, hogy a további utakkal rendelkező betegeknél ezeknek a gyógyszereknek a használata nagyon nem kívánatos. WPW-szindróma jelenlétében célszerű használni amiodaron 150 mg-os dózisban IV.
Súlyos szívelégtelenségben és alacsony ejekciós frakcióban szenvedő betegeknél, valamint WPW szindrómában szenvedő betegeknél a verapamil nem alkalmazható. A béta-blokkolók használhatók a ritmus lassítására, de kezdeti adagjukat a lehető legalacsonyabbnak kell tartani, majd fokozatosan emelni kell. Ezenkívül súlyos szívelégtelenségben és alacsony ejekciós frakcióban szenvedő betegeknél a kamrai frekvencia lelassítható. digoxin.
A legtöbb, stabil állapotban lévő pitvarfibrillációban szenvedő beteg szívfrekvenciájának folyamatos szabályozására fő terápiaként a β-blokkolókat alkalmazzák. metoprolol, bisoprolol), és a fogadásukra vonatkozó ellenjavallatok fennállása esetén - verapamil(vagy diltiazem). A digoxint a pitvarfibrillációban a szívfrekvencia szabályozására ritkán alkalmazzák, és csak súlyos szívelégtelenségben és alacsony ejekciós frakcióban szenvedő betegeknél (főleg második gyógyszerként).
Végső megoldásként olyan pitvarfibrillációban szenvedő betegek kezelésére, akiknél nem lehetséges a sinusritmus fenntartása, beleértve az intervenciós terápiákat, vagy a kielégítő pulzusszám elérése tartós aritmiával, destrukciós (ablációs) eljárás. Az atrioventricularis junctio jelenleg is használatos.egyidejűleg állandó pacemaker beültetésével a betegbe.
pitvarlebegés
Ez a szív supraventrikuláris aritmiája, amelyet az jellemez, hogy előfordul szabályos impulzusok a pitvarban 240 to max 400 percenként. Számos szerző a pitvarlebegést a pitvarfibrilláció speciális változatának tekinti (főleg, hogy a klinikai gyakorlatban megfigyelhető a lebegés fibrillációvá és fordítva). A fibrillációtól eltérően azonban a fluttert a pitvarban fellépő impulzusok szabályossága jellemzi, és a kamrai összehúzódások gyakoriságát csak az atrioventricularis vezetés állapota határozza meg. A kamrai összehúzódások ritmusa szabályos lehet ( a lebegés helyes formája) és szabálytalan ( szabálytalan lebegés), a kamrai összehúzódások gyakorisága szerint pedig lebegés lehet normoszisztolésÉs tachysystolés.







