आलिंद फिब्रिलेशन: कारण, रूप, अभिव्यक्तियाँ, निदान, उपचार के नियम, रोग का निदान। पैरॉक्सिस्मल अलिंद फिब्रिलेशन क्या है।
सबसे आम ताल विकारों में से एक एट्रियल फाइब्रिलेशन है, विशेष रूप से, एट्रियल फाइब्रिलेशन (एएफ)।
इस तथ्य के बावजूद कि कई रोगी कई वर्षों तक इस स्थिति के साथ रहते हैं और किसी भी व्यक्तिपरक संवेदना का अनुभव नहीं करते हैं, यह टैचीफॉर्म फाइब्रिलेशन और थ्रोम्बोम्बोलिक सिंड्रोम जैसी गंभीर जटिलताओं को भड़का सकता है।
रोग उपचार योग्य है, अतालतारोधी दवाओं के कई वर्ग विकसित किए गए हैं जो निरंतर उपयोग और अचानक हमले से तेजी से राहत के लिए उपयुक्त हैं।
एट्रियल फाइब्रिलेशन को एट्रियल मायोकार्डियल फाइबर के अनियंत्रित उत्तेजना कहा जाता है। 350 से 600 प्रति मिनट की आवृत्ति के साथ. इस मामले में, कोई पूर्ण आलिंद संकुचन नहीं है।
एट्रियोवेंट्रिकुलर जंक्शन सामान्य रूप से अत्यधिक एट्रियल गतिविधि को अवरुद्ध करता है और वेंट्रिकल्स को सामान्य संख्या में आवेग देता है। हालाँकि, कभी-कभी होता है वेंट्रिकल्स का तेजी से संकुचनटैचीकार्डिया के रूप में माना जाता है।
वायुसेना के रोगजनन में, मुख्य भूमिका माइक्रो-री-एंट्री तंत्र को सौंपी जाती है। रोग का टेचीफॉर्म कार्डियक आउटपुट को काफी कम कर देता है, जिससे छोटे और बड़े हलकों में संचार विफलता हो जाती है।
आलिंद फिब्रिलेशन खतरनाक क्यों है? आलिंद संकुचन की अनियमितता रक्त के थक्कों के गठन के लिए खतरनाक, विशेष रूप से अलिंद में, और उनका पृथक्करण।
प्रसार
आलिंद फिब्रिलेशन की व्यापकता 0.4% है। 40 वर्ष से कम आयु के समूह में, यह आंकड़ा 0.1% है, 60 वर्ष से अधिक - 4% तक.
यह ज्ञात है कि 75 वर्ष से अधिक आयु के रोगियों में वायुसेना का पता लगाने की संभावना 9% तक होती है। आंकड़ों के अनुसार, महिलाओं की तुलना में पुरुषों में यह बीमारी डेढ़ गुना अधिक होती है।
रोग का आधार आलिंद संरचनाओं में उत्तेजना के पुन: प्रवेश का तंत्र है। यह मायोकार्डियम की विषमता, सूजन संबंधी बीमारियों, फाइब्रोसिस, स्ट्रेचिंग, पिछले दिल के दौरे के कारण होता है।
पैथोलॉजिकल सब्सट्रेट सामान्य रूप से आवेग का संचालन नहीं कर सकतामायोकार्डियम के असमान संकुचन के कारण। अतालता हृदय के कक्षों के विस्तार और कार्य की अपर्याप्तता को भड़काती है।
प्रजातियों, चरणों का वर्गीकरण और अंतर
क्लिनिकल कोर्स के अनुसार, पांच प्रकार के आलिंद फिब्रिलेशन को प्रतिष्ठित किया जाता है। वे उपस्थिति की विशेषताओं से प्रतिष्ठित हैं, नैदानिक पाठ्यक्रम, चिकित्सीय हस्तक्षेप के लिए संवेदनशीलता।
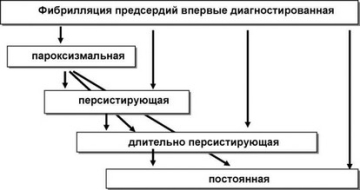
- सबसे पहले पहचाना गया रूपजीवन में आलिंद फिब्रिलेशन की पहली घटना की विशेषता है। यह लक्षणों की अवधि और गंभीरता की परवाह किए बिना निर्धारित किया जाता है।
- पैरॉक्सिस्मल फाइब्रिलेशन के साथअवधि 7 दिनों तक सीमित है। एपिसोड अगले दो दिनों में सबसे अधिक बार अपने आप रुक जाता है।
- स्थायी रूप 7 दिनों के भीतर अनायास समाप्त नहीं होता है, आवश्यकता होती है दवा से इलाजया विद्युत आवेग हृत्तालवर्धन।
- लंबे समय तक लगातार फिब्रिलेशनएक वर्ष से अधिक की बीमारी की अवधि और ताल सुधार की चुनी हुई विधि के साथ निदान किया गया।
- स्थायी रूपइस तथ्य की विशेषता है कि साइनस लय को बहाल करने के प्रयास असफल रहे, और एएफ को बचाने का निर्णय लिया गया।
वेंट्रिकुलर संकुचन की आवृत्ति के अनुसार, आलिंद फिब्रिलेशन के तीन रूप प्रतिष्ठित हैं:
- ब्रैडीसिस्टोलिकजिस पर हृदय गति 60 प्रति मिनट से कम हो;
- पर नॉर्मोसिस्टोलिकसामान्य सीमा के भीतर संकुचन की संख्या;
- tachysystolic 80 प्रति मिनट की आवृत्ति द्वारा विशेषता।
कारण और जोखिम कारक
लय गड़बड़ी के कारण हो सकता है कई कारणों से, गैर-हृदय रोग, जन्मजात रोग संबंधी सिंड्रोम सहित। इसके अलावा, कार्यात्मक तंत्र और वंशानुगत प्रवृत्ति संभव है।
कारणों को निम्नलिखित समूहों में विभाजित किया गया है:
- चंचल कारण: कम रक्त पोटेशियम, लाल रक्त कोशिकाओं में कम हीमोग्लोबिन, ओपन हार्ट सर्जरी;
- लंबे समय से अभिनय: उच्च रक्तचाप, इस्केमिक हृदय रोग, हृदय और वाल्व दोष, कार्डियोमायोपैथी, एमाइलॉयडोसिस और हृदय के हेमोक्रोमैटोसिस, मांसपेशियों की झिल्ली और पेरिकार्डियम की सूजन संबंधी बीमारियां, वाल्वुलर संरचनाएं, मायक्सोमा, वोल्फ-पार्किंसंस-व्हाइट सिंड्रोम;
- कैटेकोलामाइन आश्रित फाइब्रिलेशन: भावनात्मक अधिभार भड़काने, मजबूत कॉफी और शराब पीने;
- वेगस से प्रेरित: कम हृदय गति की पृष्ठभूमि के खिलाफ होता है, अक्सर रात में;
- आनुवंशिक रूप.
युवा लोगों में जोखिम कारक हैं बुरी आदतों की लत, कैफीन युक्त पेय और शराब, ड्रग्स का अत्यधिक सेवन, वृद्ध रोगियों में - मायोकार्डियल रोधगलन, लंबे समय तक धमनी का उच्च रक्तचापजन्मजात हृदय रोग का इतिहास।
लक्षण और संकेत
रोग का क्लिनिक 70% मामलों में मनाया जाता है। यह अपर्याप्त रक्त आपूर्ति के कारण होता है, जो चक्कर आना, सामान्य कमजोरी के साथ होता है।

टैकीफॉर्मआलिंद फिब्रिलेशन एक तेज़ दिल की धड़कन और नाड़ी, दिल के काम में रुकावट की भावना और भय की विशेषता है। जब अटरिया में थ्रोम्बोटिक द्रव्यमान होता है, तो थ्रोम्बोम्बोलिक साइडर होता है।
दाएं आलिंद से एक थ्रोम्बस क्रमशः दाएं वेंट्रिकल और फुफ्फुसीय ट्रंक में प्रवेश करता है, फेफड़ों को खिलाने वाले जहाजों में प्रवेश करता है। एक बड़े पोत की रुकावट सांस की तकलीफ और सांस लेने में कठिनाई होती है.
बाएं आलिंद से, प्रणालीगत संचलन के माध्यम से थ्रोम्बस मस्तिष्क सहित किसी भी अंग में प्रवेश कर सकता है (इस मामले में, एक स्ट्रोक क्लिनिक होगा), निचले अंग(आंतरायिक खंजता और तीव्र घनास्त्रता)।
पारॉक्सिस्मल रूपअचानक शुरुआत, सांस की तकलीफ, आंतरायिक दिल की धड़कन, अनियमित दिल की धड़कन, सीने में दर्द की विशेषता है। मरीजों को हवा की तीव्र कमी की शिकायत होती है।
अक्सर चक्कर आना, कमजोरी का अहसास होता है। कभी-कभी बेहोशी के दौरे पड़ते हैं।
एक स्थिर या लगातार रूप के साथकोई भी शारीरिक गतिविधि करते समय लक्षण (असामान्य दिल की धड़कन महसूस होना) होते हैं या बिगड़ जाते हैं। नैदानिक तस्वीरगंभीर डिस्पेनिया के साथ।
आलिंद फिब्रिलेशन और इसके उन्मूलन की रणनीति के बारे में अधिक जानकारी के लिए, डॉक्टर के साथ वीडियो देखें:
क्लिनिकल और इंस्ट्रूमेंटल रिसर्च
परीक्षा और श्रवण पर, अनियमित नाड़ी और हृदय गति. हृदय गति और नाड़ी के बीच का अंतर निर्धारित किया जाता है। रोग के एटियलजि को स्थापित करने के लिए प्रयोगशाला परीक्षण आवश्यक हैं।
विधि द्वारा निदान की पुष्टि की जाती है।
आलिंद फिब्रिलेशन के ईसीजी संकेत: पी तरंगों के बजाय, एफ तरंगें 350-600 प्रति मिनट की आवृत्ति के साथ दर्ज की जाती हैं, जो विशेष रूप से लीड II और पहले दो चेस्ट में स्पष्ट रूप से दिखाई देती हैं। टैचीफॉर्म के साथ, तरंगों के साथ, क्यूआरएस कॉम्प्लेक्स के बीच की दूरी कम हो जाएगी।
एट्रियल फिब्रिलेशन ईसीजी पर ऐसा दिखता है:

एक गैर-स्थायी रूप के साथ, यह दिखाया गया है कि आपको आलिंद फिब्रिलेशन के हमलों की पहचान करने की अनुमति मिलेगी।
मायोकार्डियम की संभावित गतिविधि को प्रोत्साहित करने के लिए, आवेदन करें transesophageal उत्तेजना, इंट्राकार्डियक ईपीएस. इजेक्शन अंश की पहचान करने के लिए, हृदय कक्षों में हाइपरट्रॉफिक प्रक्रियाओं को स्थापित करने के लिए सभी रोगियों को इकोकार्डियोग्राफी की आवश्यकता होती है।
क्रमानुसार रोग का निदान
आलिंद तरंगों के अलावा, साइनस ताल से एएफ, वेंट्रिकुलर परिसरों के बीच अलग-अलग दूरी, पी लहर की अनुपस्थिति से प्रतिष्ठित है।
जब सम्मिलन परिसर होते हैं, वेंट्रिकुलर एक्सट्रैसिस्टोल के साथ निदान की आवश्यकता होती है। जब क्लच अंतराल एक दूसरे के बराबर होते हैं, तो एक अधूरा प्रतिपूरक ठहराव होता है, पृष्ठभूमि के खिलाफ पी तरंगों के साथ एक सामान्य साइनस ताल होता है।
आलिंद फिब्रिलेशन के पैरॉक्सिस्म के लिए आपातकालीन देखभाल में कार्रवाई को रोकना और उस कारण का इलाज करना शामिल है जो बीमारी का कारण बना, और एक हृदय अस्पताल में अस्पताल में भर्ती, एक हमले से राहत के लिए, दवा ताल बहाली की रणनीति का उपयोग किया जाता है - 300 मिलीग्राम कॉर्डारोन अंतःशिरा।
थेरेपी रणनीति
आलिंद फिब्रिलेशन का इलाज कैसे करें? अस्पताल में भर्ती होने के संकेत हैं:
- पहली बार दिखाई दिया, 48 घंटे से कम समय में आक्षेपिक रूप;
- टैचीकार्डिया 150 बीट प्रति मिनट से अधिक रक्त चाप;
- बाएं वेंट्रिकुलर या कोरोनरी अपर्याप्तता;
- थ्रोम्बोम्बोलिक सिंड्रोम की जटिलताओं की उपस्थिति।
उपचार की रणनीति अलग - अलग रूपआलिंद फिब्रिलेशन - पैरॉक्सिस्मल, लगातार और स्थिर (स्थायी):

इस वीडियो में हालत और सामान्य आरएफ उपचार के बारे में अधिक जानें:
पुनर्वास
उस बीमारी पर निर्भर करता है जो वायुसेना की घटना का कारण बनी। एक स्थिर चरण के बाद मायोकार्डियल रोधगलन की पृष्ठभूमि के खिलाफ लय गड़बड़ी के बाद कार्डियोलॉजिकल सेनेटोरियम में पोस्ट-ट्रीटमेंट का संकेत दिया गया है 21 दिन तक।
सबसे महत्वपूर्ण है सामान्य हृदय गति को बनाए रखना और थ्रोम्बोइम्बोलिज्म को रोकना।
रोग का निदान, जटिलताओं और परिणाम
आंकड़ों के मुताबिक, एफ.पी मृत्यु दर को आधा कर देता है. एक मौजूदा लय गड़बड़ी की पृष्ठभूमि के खिलाफ कार्डियोवस्कुलर पैथोलॉजी विकसित होने का जोखिम दोगुना हो जाता है।

पूर्वानुमान में सुधार करने के लिए समय पर बीमारी का पता लगाना और इलाज करना जरूरी हैअपने चिकित्सक द्वारा बताए अनुसार सहायक देखभाल करें।
सबसे गंभीर जटिलताएं थ्रोम्बोम्बोलिक हैं, विशेष रूप से इस्केमिक स्ट्रोक। 50-60 वर्ष की आयु में, जोखिम 1.5% है, और 80 वर्ष से अधिक उम्र में यह 23% तक पहुँच जाता है।
जब रोगी के मौजूदा एएफ को जोड़ा जाता है, तो मस्तिष्क विकारों का खतरा 5 गुना बढ़ जाता है।
रिलैप्स की रोकथाम और रोकथाम के उपाय
AF की प्राथमिक रोकथाम का उपयोग पिछले फोकल मायोकार्डियल डिजीज और ओपन हार्ट सर्जरी वाले रोगियों में किया जाता है। हृदय रोग के जोखिम कारकों को दूर करें: उच्च रक्तचाप का इलाज करें, वजन कम करें, धूम्रपान छोड़ें, वसायुक्त भोजन करें। आपको मजबूत कॉफी, मादक पेय पदार्थों का सेवन भी सीमित करना चाहिए।
रिलैप्स और जटिलताओं को रोकने के लिए, डॉक्टर के निर्देशों का पालन करते हुए निर्धारित एंटीरैडमिक थेरेपी का दैनिक उपयोग किया जाना चाहिए। बहुत महत्वपूर्ण, INR का स्तर।
सभी नियमों और जोखिम कारकों के उन्मूलन के अधीन अनुकूल पूर्वानुमान. थ्रोम्बोम्बोलिक जटिलताओं को सावधानीपूर्वक रोकना आवश्यक है, एंटीकोआगुलंट्स लें, हृदय गति की निगरानी करें।
दिल की अनियमित धड़कन- यह अतुल्यकालिक उत्तेजना है और अटरिया के अलग-अलग वर्गों का बाद का संकुचन है, जिसके परिणामस्वरूप आलिंद मायोकार्डियम की गलत, अव्यवस्थित विद्युत गतिविधि होती है, साथ में वेंट्रिकुलर संकुचन की लय का उल्लंघन होता है।
अतालता की अवधि और प्रकार के आधार पर, आलिंद फिब्रिलेशन को कई रूपों में विभाजित किया जाता है: पैरॉक्सिस्मल (48 घंटों के भीतर लक्षणों के पूर्ण आत्म-समतल के साथ), लगातार (दवा सुधार के बिना हृदय गतिविधि की सामान्य लय को बहाल करना असंभव है) और स्थायी (दवाओं के साथ इलाज नहीं किया जा सकता)।
रुग्णता दर के संदर्भ में कार्डियक अतालता के सभी संभावित रूपों के बीच यह रोग स्थिति एक अग्रणी स्थान रखती है, जो रोगियों की बढ़ती उम्र के साथ उत्तरोत्तर बढ़ती जाती है। आलिंद फिब्रिलेशन के एक या दूसरे रूप की घटनाओं के लिए जोखिम समूह बुजुर्ग लोगों से बना होता है, जो क्रोनिक कार्डियोवास्कुलर पैथोलॉजी द्वारा बढ़े हुए रोग के इतिहास के साथ होते हैं।
आलिंद फिब्रिलेशन के कारण
आलिंद फिब्रिलेशन के विकास को भड़काने वाले मुख्य कारकों के लिए बदलती डिग्रियांगंभीरता में शामिल हैं: इस्केमिक मायोकार्डियल क्षति, एक आमवाती और गैर-आमवाती प्रकृति के वाल्वुलर दोष, साथ ही सहवर्ती के साथ थायरॉयड रोग।
गठिया के उपचार के लिए चिकित्सीय दृष्टिकोण में महत्वपूर्ण प्रगति के बावजूद, फिर भी सबसे बड़ी संख्याआलिंद फिब्रिलेशन के रिकॉर्ड किए गए एपिसोड आमवाती मूल के हैं। ऐसी स्थिति में जहां एक रोगी को आमवाती प्रकृति और उच्च रक्तचाप के अधिग्रहीत माइट्रल वाल्व रोग का संयोजन होता है, अत्रिअल फिब्रिलेशन के प्रकार से कार्डियक अतालता का खतरा कई गुना बढ़ जाता है।
दिल की मायोकार्डियम को क्रोनिक इस्केमिक क्षति केवल दिल की विफलता के संकेतों के विकास के मामले में अलिंद फिब्रिलेशन के साथ होती है, और तीव्र इस्केमिक हमले के मामले में, 30% मामलों में स्थायी आलिंद फिब्रिलेशन मनाया जाता है।
वास्तव में, हृदय की किसी भी विकृति, बाएं आलिंद की गुहा के एक स्पष्ट फैलाव के साथ, एक पृष्ठभूमि की बीमारी मानी जा सकती है जो आलिंद फिब्रिलेशन के संकेतों के विकास को भड़काती है। इस कारण से, महाधमनी हृदय रोग शायद ही कभी आलिंद फिब्रिलेशन के लिए एक अंतर्निहित स्थिति है।
जन्मजात आलिंद सेप्टल दोष और एबस्टीन की विसंगति वाले व्यक्ति रोगियों की एक अलग श्रेणी बनाते हैं। इस तथ्य के आधार पर, इन रोगियों को जीवन भर गतिशील निगरानी और इकोकार्डियोग्राफिक निगरानी की आवश्यकता होती है।
हृदय और कोरोनरी धमनियों की संरचनाओं पर सर्जरी करते समय, यह ध्यान में रखा जाना चाहिए कि ये जोड़तोड़ अक्सर आलिंद फिब्रिलेशन के पैरॉक्सिस्म को भड़काते हैं। इस स्थिति में लय गड़बड़ी के संकेतों की उपस्थिति के रूप में होती है पश्चात की अवधिसाथ ही सीधे ऑपरेशन के दौरान। फाइब्रिलेशन के रोगजनन का आधार सहानुभूति-अधिवृक्क प्रणाली की बढ़ी हुई गतिविधि, तीव्र मायोकार्डियल हाइपोक्सिया और पेरिकार्डियम को नुकसान है।
आलिंद फिब्रिलेशन के एक्स्ट्राकार्डियक कारणों में पुरानी शराब और हाइपरथायरायड सिंड्रोम के साथ थायरॉयड रोग शामिल हैं। पहली स्थिति में, फाइब्रिलेशन की घटना तीव्र नशा या मादक कार्डियोमायोपैथी द्वारा उकसाई जाती है, क्योंकि एथिल अल्कोहल का आलिंद चालन पर निरोधात्मक प्रभाव पड़ता है। हाइपरथायरायडिज्म में, आलिंद उत्तेजना की प्रक्रिया पर कैटेकोलामाइन के प्रभाव के गुणन के परिणामस्वरूप आलिंद फिब्रिलेशन होता है। प्रकट अतिगलग्रंथिता, आलिंद फिब्रिलेशन के एक उत्तेजक के रूप में, बुजुर्गों में मनाया जाता है और केवल 25% में गंभीर अतालता संबंधी अभिव्यक्तियों के साथ होता है।
आलिंद फिब्रिलेशन के विकास के लिए इलेक्ट्रोफिजियोलॉजिकल तंत्र में अटरिया के माध्यम से पुन: प्रवेश की कई तरंगों का निर्माण होता है, जो एक अस्थिर चरित्र की विशेषता होती है, जिसके परिणामस्वरूप वे बेटी तरंगों में विभाजित करने में सक्षम होते हैं। इस प्रकार, एट्रियल इज़ाफ़ा का संयोजन एक छोटी रीएंट्री वेवलेंथ के साथ एट्रियल फ़िब्रिलेशन के विकास के लिए मुख्य स्थिति है।
इस तथ्य के कारण कि ज्यादातर मामलों में आलिंद फिब्रिलेशन रक्त प्लाज्मा में हाइपरकोएग्युलेबल परिवर्तन और प्लेटलेट कोशिकाओं की सक्रियता के साथ होता है, यह विकृति इंट्राकार्डियक थ्रोम्बी के गठन का एक उत्तेजक है, जो बाद में थ्रोम्बोम्बोलिक जटिलताओं को भड़का सकता है।
आलिंद फिब्रिलेशन के लक्षण
एक अनुभवी कार्डियोलॉजिस्ट रोगी के इतिहास और वस्तुनिष्ठ परीक्षा के आधार पर, रोगी के साथ प्रारंभिक संपर्क के दौरान आलिंद फिब्रिलेशन का प्रारंभिक निदान स्थापित कर सकता है। लेकिन यह ध्यान में रखा जाना चाहिए कि कुछ स्थितियों में आलिंद फिब्रिलेशन गंभीर नैदानिक लक्षणों के साथ नहीं होता है और इसका पता किसी व्यक्ति की इलेक्ट्रोकार्डियोग्राफिक परीक्षा के समय लगता है। हालांकि, आलिंद फिब्रिलेशन में नैदानिक अभिव्यक्तियों की गंभीरता दिल की दर में वृद्धि और अंतर्निहित बीमारी के कारण वेंट्रिकुलर संकुचन की शिथिलता पर निर्भर नहीं करती है।
रोग की शुरुआत दिल की धड़कन, सांस की तकलीफ, कमजोरी की भावना के रोगी में उपस्थिति है, और उनकी उपस्थिति किसी भी अन्य विकृतियों के साथ संभव है जो कार्डियक गतिविधि की लय के उल्लंघन के साथ नहीं हैं। आलिंद फिब्रिलेशन की दुर्लभ अभिव्यक्तियों की श्रेणी में चेतना की एक अल्पकालिक हानि और एनजाइना पेक्टोरिस दर्द सिंड्रोम के विशिष्ट हमले शामिल हैं।
नैट्रियूरेटिक हार्मोन के संश्लेषण में वृद्धि और सहानुभूति-अधिवृक्क प्रणाली के स्वर में वृद्धि के परिणामस्वरूप, अधिकांश रोगी पॉल्यूरिया जैसे पैथोग्नोमोनिक लक्षण की उपस्थिति पर ध्यान देते हैं।
आलिंद फिब्रिलेशन वाले अधिकांश रोगी पूर्ण कल्याण की पृष्ठभूमि के खिलाफ नैदानिक अभिव्यक्तियों की तीव्र अचानक शुरुआत और केवल में नोट करते हैं दुर्लभ मामलेइन परिवर्तनों को अत्यधिक शराब, कॉफी, तनाव और अत्यधिक शारीरिक गतिविधि के साथ जोड़ा जाता है।
रोगी की नैदानिक उद्देश्य परीक्षा नाड़ी की अनियमितता और रक्तचाप के आंकड़ों में महत्वपूर्ण उतार-चढ़ाव का पता लगाने के साथ होती है। ज्यादातर मामलों में आलिंद फिब्रिलेशन के दौरान नाड़ी तेज होती है और केवल सिनोआट्रियल नोड की मौजूदा कमजोरी के साथ नोट किया जाता है। आलिंद फिब्रिलेशन का परिश्रवणात्मक संकेत असमान सोनोरिटी के ताली बजाने वाले पहले स्वर की उपस्थिति है।
आलिंद फिब्रिलेशन के रूप
क्लिनिकल रूपों में आलिंद फिब्रिलेशन का विभाजन इसके पाठ्यक्रम की अवधि और न केवल नैदानिक, बल्कि इलेक्ट्रोकार्डियोग्राफिक संकेतों के गायब होने के समय के सिद्धांत पर आधारित है। विश्व अभ्यास में हृदय रोग विशेषज्ञ एक ही वर्गीकरण का उपयोग करते हैं, जिसके अनुसार आलिंद फिब्रिलेशन के कई रूप हैं। इस तरह का विभाजन एक मरीज के इलाज की रणनीति का निर्धारण करने और चिकित्सा की उपयुक्त विधि चुनने के लिए महत्वपूर्ण है।
रोगी के जीवन के लिए आलिंद फिब्रिलेशन का सबसे अनुकूल रूप "पैरॉक्सिस्मल" माना जाता है, जिसमें मौजूदा नैदानिक अभिव्यक्तियाँ स्वतंत्र रूप से 7 दिनों के बाद नहीं होती हैं। फिब्रिलेशन के इस प्रकार को नैदानिक लक्षणों की असंगति की विशेषता है, जो दिन के दौरान कई बार प्रकट हो सकते हैं और रुक सकते हैं।
ऐसी स्थिति में जहां आलिंद फिब्रिलेशन के क्लिनिकल और इलेक्ट्रोकार्डियोग्राफिक संकेतक 7 दिनों से अधिक समय तक बने रहते हैं, कार्डियोलॉजिस्ट अलिंद फिब्रिलेशन के "लगातार" रूप का निदान स्थापित करते हैं, और इसका सहारा लेते हैं चिकित्सा पद्धतिकार्डियक अतालता का सुधार।
फिब्रिलेशन का सबसे गंभीर रूप "स्थायी" है, जिसके लक्षण चिकित्सा उपचार के उपयोग के साथ भी बने रहते हैं। इसके अलावा, एट्रियल फाइब्रिलेशन को आमतौर पर दिल के संकुचन की आवृत्ति में वृद्धि या कमी के आधार पर 3 विकल्पों में विभाजित किया जाता है।
पैरॉक्सिस्मल अलिंद फिब्रिलेशन
Paroxysmal atrial fibrillation कार्डियक अतालता के सबसे सामान्य प्रकारों में से एक है, और इसकी घटना सामान्य कामकाज के विघटन पर निर्भर करती है। साइनस नोडएक तीव्र मोड में कार्डियोमायोसाइट्स के अराजक संकुचन के बाद। ये परिवर्तन संचार प्रणाली की सभी संरचनाओं को प्रभावित करते हैं और अलग-अलग गंभीरता के कार्डियोहेमोडायनामिक विकारों को जन्म देते हैं। पैरॉक्सिस्मल एट्रियल फ़िब्रिलेशन का सबसे अनुकूल संस्करण नॉर्मोसिस्टोलिक है, जिसमें हृदय गति में कोई महत्वपूर्ण परिवर्तन नहीं होता है।
ऐसी स्थिति में जहां आलिंद फिब्रिलेशन के पैरॉक्सिस्म को कई एपिसोड की विशेषता है, हम "पुनरावृत्ति" जैसी चीज के बारे में बात कर रहे हैं। कम उम्र में, किसी भी एटिऑलॉजिकल कारक के साथ फ़िब्रिलेशन के हमले के क्षण को मज़बूती से स्थापित करना अक्सर संभव नहीं होता है, इसलिए, ऐसी स्थिति में, निष्कर्ष "इडियोपैथिक पैरॉक्सिस्मल एट्रियल फ़िब्रिलेशन" स्थापित होता है। बुजुर्गों में, ज्यादातर मामलों में, पैरॉक्सिस्म (इस्केमिक मायोकार्डिअल क्षति, बाएं आलिंद में इंट्राकेवेटरी दबाव में वृद्धि, हृदय के वाल्वुलर तंत्र की विकृति, विभिन्न रूपों) की घटना में उत्तेजक कारक को पहचानना संभव है।
कार्डियोलॉजी के क्षेत्र में अधिकांश विशेषज्ञों का तर्क है कि एट्रियल फाइब्रिलेशन पैरॉक्सिस्म में नैदानिक अभिव्यक्तियों की गंभीरता हृदय गति में परिवर्तन पर स्पष्ट निर्भरता है, और ऐसी स्थिति में जहां यह संकेतक नहीं बदलता है, रोगी को अपने स्वास्थ्य में कोई बदलाव महसूस नहीं होता है। बिल्कुल भी। यदि आलिंद फिब्रिलेशन के पैरॉक्सिस्म वाले रोगी में हृदय गति में उल्लेखनीय वृद्धि होती है, तो एक क्लासिक नैदानिक लक्षण जटिल विकसित होता है, जिसमें तेजी से दिल की धड़कन की सनसनी, दिल की विफलता की भावना, सांस लेने में कठिनाई और सांस की तकलीफ बढ़ जाती है, जो पैथोग्नोमोनिक रूप से बढ़ जाती है। लापरवाह स्थिति में, गंभीर पसीना और आंतरिक चिंता।
विपरीत स्थिति, जब हृदय गति में उल्लेखनीय कमी की पृष्ठभूमि के खिलाफ आलिंद फिब्रिलेशन का पैरॉक्सिस्म होता है, तो रोगी हाइपोक्सिया (चेतना की हानि, नाड़ी और श्वसन गतिविधि की कमी) के सभी लक्षण दिखाता है। यह स्थिति रोगी के लिए महत्वपूर्ण है और पुनर्जीवन उपायों की तत्काल पूरी श्रृंखला की आवश्यकता होती है। पारॉक्सिस्मल एट्रियल फाइब्रिलेशन के इस प्रकार के साथ, रोगी की जीवन-धमकी देने वाली स्थितियों (तीव्र श्वसन विफलता, हृदय की गिरफ्तारी) का जोखिम काफी बढ़ जाता है। आलिंद फिब्रिलेशन के एक अल्पकालिक पैरॉक्सिस्म के दीर्घकालिक परिणामों में थ्रोम्बस गठन प्रक्रियाओं की सक्रियता शामिल है, जो बाद में एम्बोलिक जटिलताओं के स्रोत बन जाते हैं।
पैरॉक्सिस्मल अलिंद फिब्रिलेशन वाले रोगी के इलाज के लिए इष्टतम रणनीति का निर्धारण मुख्य रूप से हमले की अवधि पर निर्भर करता है। इसलिए, यदि इसकी स्थापना के समय हमले की अवधि 48 घंटों की सीमा से अधिक नहीं होती है, तो उपचार का मुख्य लक्ष्य साइनस ताल की पूर्ण बहाली है। ऐसी स्थिति में जहां आलिंद फिब्रिलेशन के एक हमले की अवधि दो दिनों से अधिक हो जाती है, रोगी को ट्रांसोसोफेगल इकोकार्डियोस्कोपी से गुजरने की सलाह दी जाती है, जो न्यूनतम थ्रोम्बोटिक परतों का पता लगाने और साइनस ताल की तत्काल बहाली की संभावना स्थापित करने की अनुमति देता है।
पहली दवा के रूप में आपातकालीन देखभालआलिंद फिब्रिलेशन के पहले दौरे पर, कोर्डारोन का उपयोग 5 मिलीग्राम / 1 किलोग्राम रोगी के वजन की खुराक पर 250 मिलीलीटर की मात्रा में 5% ग्लूकोज समाधान में अंतःशिरा रूप से करने की सिफारिश की जाती है, क्योंकि इस दवा का लाभकारी प्रभाव पड़ता है। न्यूनतम पक्ष प्रतिक्रियाओं के संयोजन में कम से कम समय में दिल के संकुचन का सामान्यीकरण। पर पूर्व अस्पताल चरणपैरॉक्सिस्मल एट्रियल फाइब्रिलेशन के हमले को रोकने के लिए सबसे इष्टतम दवा मौखिक रूप से 600 मिलीग्राम की दैनिक खुराक पर प्रोपेनोर्म है।
आलिंद फिब्रिलेशन का निदान
मुख्य नैदानिक उपाय जो लगभग 100% मामलों में आलिंद फिब्रिलेशन का एक विश्वसनीय निदान स्थापित करना संभव बनाते हैं, इकोकार्डियोस्कोपी और इलेक्ट्रोकार्डियोग्राफिक परीक्षा हैं। हालांकि, अतालता के इस रूप के साथ एक रोगी के लिए प्रबंधन की रणनीति और एक उपयुक्त उपचार आहार निर्धारित करने के लिए, इसकी घटना के कारण की पहचान करना आवश्यक है, जिसके लिए रोगी को पूर्ण स्क्रीनिंग मॉनिटरिंग (कोरोनरी एंजियोग्राफी) से गुजरने की सलाह दी जाती है। , तनाव दवा परीक्षण, थायरॉयड ग्रंथि के प्रयोगशाला निदान, और अन्य)।
एक ईसीजी फिल्म पर आलिंद फिब्रिलेशन में विशिष्ट पैथोग्नोमोनिक विशेषताएं होती हैं जो न केवल फाइब्रिलेशन की उपस्थिति के तथ्य को सही ढंग से स्थापित करना संभव बनाती हैं, बल्कि इसके नैदानिक रूप को भी निर्धारित करती हैं। आलिंद फिब्रिलेशन के लिए मुख्य ईसीजी मानदंड में शामिल हैं: विभिन्न आयामों और अवधि के 600 प्रति मिनट तक की आवृत्ति के साथ यादृच्छिक फाइब्रिलेशन तरंगों की उपस्थिति, सभी लीडों में पी लहर की पूर्ण अनुपस्थिति के साथ, विभिन्न का पंजीकरण आर-आर अंतराल, वेंट्रिकुलर संकुचन, विद्युत प्रत्यावर्तन की लय का उल्लंघन दर्शाता है, जिसमें क्यूआरएस कॉम्प्लेक्स के आयाम में उतार-चढ़ाव और इसके आकार में परिवर्तन की पूर्ण अनुपस्थिति शामिल है।
ईसीजी अध्ययन करते समय, इस्केमिक प्रकृति के फोकल मायोकार्डियल विकारों के अप्रत्यक्ष संकेतों का पता लगाना संभव है, जो अलिंद फिब्रिलेशन के कारण को स्थापित करना संभव बनाता है।
एक सुव्यवस्थित इकोकार्डियोग्राफी में बाएं वेंट्रिकुलर मायोकार्डियम की सिकुड़न, हृदय के वाल्वुलर तंत्र की स्थिति और थ्रोम्बोटिक इंट्राल्यूमिनल परतों की उपस्थिति पर डेटा होना चाहिए।
आलिंद फिब्रिलेशन का उपचार
वर्तमान में, हृदय रोग विशेषज्ञों के विश्व संघ ने एकल एल्गोरिथम विकसित और लागू किया है चिकित्सा उपायआलिंद फिब्रिलेशन को रोकने के उद्देश्य से। आलिंद फिब्रिलेशन के लिए चिकित्सा के सभी तरीकों का उपयोग या तो नैदानिक लक्षणों को कम करने के लिए किया जाता है, या रोगी के जीवन को खतरे में डालने वाली संभावित जटिलताओं की रोकथाम के रूप में किया जाता है।
सभी स्थितियों में सामान्य साइनस ताल की पूर्ण बहाली प्राप्त करने की सलाह नहीं दी जाती है, लेकिन यह केवल हृदय गति का एक इष्टतम संकेतक प्रदान करने के लिए पर्याप्त है। साइनस लय को बहाल करके, अतालता की अभिव्यक्तियों और इसके कारण होने वाले हेमोडायनामिक विकारों के पूर्ण उन्मूलन को प्राप्त करना संभव है, साथ ही साथ रोगी के जीवन में काफी सुधार होता है।
फाइब्रिलेशन के संकेतों के संरक्षण के साथ हृदय गति का अनुकूलन करते समय, थ्रोम्बोम्बोलिक विकारों का खतरा काफी बढ़ जाता है, इसलिए इस श्रेणी के रोगियों को थक्कारोधी चिकित्सा के एक लंबे पाठ्यक्रम की आवश्यकता होती है। आलिंद फिब्रिलेशन के एक स्थायी संस्करण वाले रोगियों की श्रेणी में हृदय गति का इष्टतम संकेतक 90 बीट प्रति मिनट है, और होल्टर मॉनिटरिंग के दौरान दर्ज की गई औसत दैनिक हृदय गति 80 बीट प्रति 1 मिनट से अधिक नहीं होनी चाहिए।
ऐसी स्थिति में जहां रोगी के पास फिब्रिलेशन और हेमोडायनामिक गड़बड़ी की कोई नैदानिक अभिव्यक्तियाँ नहीं हैं, किसी को 72 घंटों के लिए अपेक्षित रणनीति का सहारा लेना चाहिए, क्योंकि लगभग 50% मामलों में, रोगी कार्डियक अतालता के संकेतों के सहज स्तर का अनुभव करते हैं। यदि रोगी में आलिंद फिब्रिलेशन के लक्षण बने रहते हैं, तो एक निरंतर साइनस ताल की बहाली को एंटीरैडमिक थेरेपी और इलेक्ट्रिकल कार्डियोवर्जन की नियुक्ति से सुविधा होती है। इसके अलावा, लगातार आलिंद फिब्रिलेशन वाले रोगियों को एंटीरैडमिक उपचार शुरू करने से पहले हृदय गति में एक इष्टतम कमी की आवश्यकता होती है (डिगॉक्सिन 0.25 मिलीग्राम अंतःशिरा में हर 2 घंटे में 1.5 मिलीग्राम की अधिकतम संभव खुराक तक पहुंच जाता है, 800 मिलीग्राम की दैनिक खुराक में मौखिक रूप से एमियोडेरोन, प्रोप्रानोलोल अंतःशिरा में रोगी के वजन के 0.15 मिलीग्राम / 1 किलोग्राम की गणना की गई खुराक पर, वेरापामिल अंतःशिरा 0.15 मिलीग्राम / 1 किलोग्राम रोगी वजन की खुराक पर)। इस प्रकार, हृदय गति में पर्याप्त कमी प्राप्त करने के बाद ही साइनस ताल की पूर्ण स्थिर बहाली शुरू की जानी चाहिए।
गंभीर माइट्रल स्टेनोसिस से जुड़े लगातार आलिंद फिब्रिलेशन वाले रोगी में एक स्थिर साइनस ताल की पूरी तरह से ठीक होने की संभावना न्यूनतम है। इसी समय, फिब्रिलेशन की तीव्र अवधि में रोगियों के एक बड़े प्रतिशत में, दवा या विद्युत आवेग हृत्तालवर्धन की विधि द्वारा साइनस लय की पूर्ण बहाली प्राप्त करना संभव है।
उन रोगियों के लिए जिनके दिल के मायोकार्डियम और वाल्वुलर तंत्र को महत्वपूर्ण संरचनात्मक क्षति नहीं है, मेडिकल कार्डियोवर्जन के लिए पसंद की दवाएं क्विनिडाइन (300 मिलीग्राम की दैनिक लोडिंग खुराक) और प्रोपेफेनोन (1 मिलीग्राम / 1 किग्रा की खुराक पर अंतःशिरा बोलस) हैं। रोगी के वजन का), और एक सकारात्मक परिणाम के अभाव में इन दवाओं को एमियोडैरोन (लोड प्रतिदिन की खुराक 800 मिलीग्राम है) या प्रोकेनामाइड (5 मिलीग्राम / 1 किलो रोगी वजन की खुराक पर अंतःशिरा ड्रिप)।
कंजेस्टिव की पृष्ठभूमि पर आलिंद फिब्रिलेशन वाले रोगियों के लिए, एमियोडेरोन के साथ कार्डियोवर्जन करने की सलाह दी जाती है, क्योंकि यह दवा न केवल हृदय गति को कम करती है, बल्कि इसका न्यूनतम इनोट्रोपिक प्रभाव भी होता है। आलिंद फिब्रिलेशन के लगातार संस्करण वाले रोगियों के उपचार के लिए, प्रोपेफेनोन को प्राथमिकता दी जानी चाहिए।
आलिंद फिब्रिलेशन के लिए विद्युत हृत्तालवर्धन आपातकालीन या वैकल्पिक आधार पर किया जा सकता है। इलेक्ट्रोपल्स थेरेपी के तत्काल उपयोग के लिए एक संकेत एक उच्च रक्तचाप से ग्रस्त संकट, तीव्र हृदय अपर्याप्तता के साथ संयुक्त आलिंद फिब्रिलेशन की उपस्थिति है। विद्युत कार्डियोवर्सन की विधि एक साथ कई सकारात्मक परिणाम प्राप्त कर सकती है: कार्डियोहेमोडायनामिक्स में सुधार करें, हृदय की विफलता की अभिव्यक्तियों को कम करें। हालांकि, के बारे में मत भूलना संभावित जटिलताओंयह तकनीक, एम्बोलिज्म के संकेतों की उपस्थिति और तीव्र बाएं वेंट्रिकुलर विफलता से युक्त है।
नियोजित तरीके से विद्युत कार्डियोवर्जन के उपयोग के लिए निम्नलिखित मानदंडों को पूर्ण संकेत माना जाता है: दवाओं के उपयोग से प्रभावकारिता की पूर्ण कमी, व्यक्तिगत असहिष्णुता या एंटीरैडमिक थेरेपी के एक या दूसरे घटक के उपयोग के लिए मतभेदों की उपस्थिति, लगातार प्रगति दिल की विफलता के संकेत, रोगी के इतिहास में कार्डियोवर्जन के सफल एपिसोड पर डेटा की उपस्थिति।
किसी भी चिकित्सा हेरफेर की तरह, विद्युत हृत्तालवर्धन की विधि में उपयोग के लिए कई मतभेद हैं (हृदय ग्लाइकोसाइड्स के समूह की दवाओं के साथ पुरानी नशा, लगातार, संक्रामक रोगों के समूह की तीव्रता के दौरान विघटित)। इलेक्ट्रिकल कार्डियोवर्जन प्रक्रिया को लागू करने से पहले, रोगी को तैयार करना आवश्यक है, जिसमें कम से कम 5 दिनों के लिए मूत्रवर्धक और कार्डियक ग्लाइकोसाइड का पूर्ण उन्मूलन, मौजूदा इलेक्ट्रोलाइट विकारों का सुधार, एंटीरैडमिक का उपयोग शामिल है। दवाईसंतृप्त खुराक में, थक्कारोधी चिकित्सा और प्रक्रिया से ठीक पहले पूर्व-दवा।
कार्डियक सर्जरी के क्षेत्र में प्रगतिशील तकनीकों के युग में, एट्रियल फाइब्रिलेशन के प्रभावी सर्जिकल उन्मूलन के लिए स्थितियां बनाई जाती हैं, जिसमें एट्रियल मायोकार्डियम में रीएंट्री तरंगों के लिए अतिरिक्त बाधाएं पैदा करना और फाइब्रिलेशन को रोकना शामिल है। यह तकनीक आपको न केवल पैरॉक्सिस्मल के साथ साइनस ताल को प्रभावी ढंग से बहाल करने और बनाए रखने की अनुमति देती है, बल्कि आलिंद फिब्रिलेशन के एक स्थायी संस्करण के साथ भी। हानि शल्य चिकित्सालंबी अवधि के पुनर्वास पश्चात की अवधि में पेसिंग की आवश्यकता है। वर्तमान में, पृथक रूप में आलिंद फिब्रिलेशन का सर्जिकल उपचार अत्यंत दुर्लभ है और ज्यादातर मामलों में वाल्वुलर के सर्जिकल सुधार के साथ जोड़ा जाता है।
आलिंद फिब्रिलेशन की रोकथाम
रोगी द्वारा सामान्य साइनस ताल की बहाली के सभी लक्षण दिखाई देने के बाद, फिब्रिलेशन के अगले पैरॉक्सिस्म की रोकथाम के लिए रखरखाव एंटीरैडमिक थेरेपी अधिक हद तक निर्धारित की जानी चाहिए। इस प्रयोजन के लिए, प्रोपेफेनोन समूह की दवाएं एक उत्कृष्ट कार्य करती हैं, जिससे 50% मामलों में एक वर्ष के लिए साइनस ताल बनाए रखने की अनुमति मिलती है। इस दवा के उपयोग के लिए पूर्ण मतभेद पोस्ट-इंफार्क्शन अवधि और बाएं वेंट्रिकुलर डिसफंक्शन हैं। हालांकि, एंटीरैडमिक दवाओं के उपयोग के क्षेत्र में हाल ही में यादृच्छिक परीक्षण और रोग की पुनरावृत्ति की रोकथाम पर उनके सकारात्मक प्रभाव से एमियोडेरोन की सबसे बड़ी प्रभावशीलता साबित होती है, जो सबसे अधिक वंचित है विपरित प्रतिक्रियाएंऔर रखरखाव खुराक पर लंबे समय तक इस्तेमाल किया जा सकता है।
आलिंद फिब्रिलेशन के लिए ड्रग प्रोफिलैक्सिस का उपयोग केवल पुनरावृत्ति के बढ़ते जोखिम के मामले में किया जाता है, जिससे रोगी की स्थिति बिगड़ जाती है। इडियोपैथिक पैरॉक्सिस्मल अलिंद फिब्रिलेशन के पहले एपिसोड के बाद, निवारक उपाय के रूप में एंटीरैडमिक दवाओं को निर्धारित करने के लिए कोई संकेत नहीं हैं, और उत्तेजक कारकों को सीमित करने के लिए पर्याप्त है। मामले में जब फाइब्रिलेशन का कारण कोई पुरानी विकृति है, तो इसकी पुनरावृत्ति की रोकथाम में एटियोट्रोपिक थेरेपी का उपयोग शामिल होगा।
सिद्ध सकारात्मक प्रभावकारिता के साथ गैर-दवा प्रोफिलैक्सिस की मुख्य विधि एट्रियोवेंट्रिकुलर नोड का कैथेटर रैखिक पृथक्करण है, जिसकी क्रिया का तंत्र अतिरिक्त अवरोध पैदा करना है जो उत्तेजना तरंगों के प्रसार को रोकता है। आंकड़ों के अनुसार, यह तकनीक 40% रोगियों को फिब्रिलेशन की पुनरावृत्ति को रोकने के लिए दवा के उपयोग के बिना करने की अनुमति देती है।
आलिंद फिब्रिलेशन के लिए निवारक उपायों का उद्देश्य न केवल रोग की पुनरावृत्ति को रोकना है, बल्कि जटिलताओं के जोखिम को कम करना भी है, जिनमें सेरेब्रल थ्रोम्बोम्बोलाइज़ेशन प्रमुख स्थान रखता है। इस स्थिति में मुख्य निवारक उपचार पर्याप्त थक्कारोधी चिकित्सा है, जिसका उपयोग माइट्रल दोष, उच्च रक्तचाप, मायोकार्डियल इन्फ्रक्शन की उपस्थिति और इतिहास में सेरेब्रल इस्केमिक हमले के एपिसोड वाले रोगियों के लिए किया जाना चाहिए। थ्रोम्बोम्बोलिक जटिलताओं की रोकथाम के लिए पसंद की दवा है एसिटाइलसैलीसिलिक अम्लमौखिक रूप से 365 मिलीग्राम की औसत दैनिक खुराक पर।
- कौन जोखिम में है?
- स्थायी आलिंद फिब्रिलेशन का उपचार
अतालता के आलिंद फिब्रिलेशन रूप को दूसरे तरीके से आलिंद फिब्रिलेशन भी कहा जाता है। आलिंद फिब्रिलेशन का एक स्थायी रूप सबसे आम बीमारी है जो "कायाकल्प" करती रहती है। इसे हानिरहित माना जाता है, क्योंकि इससे मृत्यु नहीं होती है। लेकिन, फिर भी, ऐसी बीमारी को गंभीरता से लिया जाना चाहिए, क्योंकि हम दिल के बारे में बात कर रहे हैं।
जिन कारणों से हृदय की लय का उल्लंघन होता है, वे बहुत विविध हैं, लेकिन उन्हें सशर्त रूप से दो रूपों में विभाजित किया जा सकता है: हृदय और गैर-हृदय विकृति।
पहला रूप है:
- मायोकार्डियल उत्तेजना का उल्लंघन।
- धमनी का उच्च रक्तचाप।
- दिल की विफलता जो स्थायी है।
- मायोकार्डियम की सूजन।
- संयोजी ऊतक के साथ मायोकार्डियल कोशिकाओं का अतिवृद्धि।
- आमवाती वाल्वुलर रोग।
 दूसरे रूप के प्रकट होने के निम्नलिखित कारण हैं:
दूसरे रूप के प्रकट होने के निम्नलिखित कारण हैं:
- थायरॉयड ग्रंथि के रोग।
- दवाओं के साथ शरीर को जहर देना।
- के लिए दवाओं का ओवरडोज।
- पुरानी शराब।
- दवाओं का ओवरडोज।
- लगातार तनाव और भावनात्मक तनाव।
आलिंद फिब्रिलेशन का कारण उम्र से संबंधित परिवर्तन हो सकता है जो मानव शरीर में होता है।
रोग को इसकी अवधि के अनुसार वर्गीकृत किया जा सकता है। पैरॉक्सिस्मल रूप को, बदले में, दो किस्मों में विभाजित किया गया है: कुछ दिनों में उपचार के उपयोग के साथ या एक सप्ताह में हमले गायब हो जाते हैं, जबकि दिल की धड़कनअपने आप ठीक हो जाता है। हमलों की अवधि का लगातार रूप पहले मामले की तरह ही है। जीर्ण रूप व्यावहारिक रूप से अनुपचारित है और हमेशा मौजूद रहता है।
उपचार के बारे में बात करने से पहले, आपको यह समझना चाहिए कि आलिंद फिब्रिलेशन क्या है। आलिंद फिब्रिलेशन मायोकार्डियम का एक अराजक, असंगत और तेजी से संकुचन है। नतीजतन, दिल के वेंट्रिकल्स अक्षम रूप से अनुबंध करना शुरू कर देते हैं। इस मामले में, एक पंप के रूप में हृदय का कार्य बिगड़ा हुआ है, और मायोकार्डियम पर एक मजबूत भार डाला जाता है।
जिन रोगियों में एट्रियल फाइब्रिलेशन का स्थायी रूप पाया गया है, उन्हें थ्रोम्बोम्बोलिक स्ट्रोक और मायोकार्डियल इन्फ्रक्शन जैसी बीमारियों के होने का खतरा होता है। यह रक्त के ठहराव के कारण होता है, पार्श्विका स्थान में रक्त के थक्के बनने लगते हैं। और रक्त के थक्के वाहिकाओं में प्रवेश कर सकते हैं और किसी भी अंग के पोषण को रोक सकते हैं। इससे दिल का दौरा पड़ सकता है, या दूसरे शब्दों में, इन अंगों का परिगलन हो सकता है।
अतालता की जटिलताएँ हैं, और वे बहुत बार होती हैं। मानव मस्तिष्क रोग की दृष्टि में आ सकता है। स्ट्रोक वाले लगभग हर चौथे व्यक्ति के पीछे आलिंद फिब्रिलेशन था।
अक्सर रक्त परिसंचरण की कमी होती है, जिससे इस तरह की बीमारी के साथ-साथ फुफ्फुसीय एडिमा भी हो सकती है।
एक अलग आइटम को कार्डियक शॉक और पूर्ण कार्डियक अरेस्ट को अलग किया जाना चाहिए। और ऐसी स्थिति मानव जीवन के लिए सीधा खतरा है। इससे यह निष्कर्ष निकाला जाना चाहिए कि, हालांकि आलिंद फिब्रिलेशन को एक खतरनाक बीमारी नहीं माना जाता है, यदि लक्षण दिखाई देते हैं, तो आपको मदद के लिए तुरंत हृदय रोग विशेषज्ञ से संपर्क करना चाहिए।
सूचकांक पर वापस
स्थायी आलिंद फिब्रिलेशन के लक्षण
रोग के इस रूप के अपने लक्षण हैं जो किसी व्यक्ति को उसकी स्थिति की गंभीरता के बारे में संकेत देते हैं। इसमे शामिल है:

एक और लक्षण है, लेकिन यह स्थायी नहीं है। आलिंद फिब्रिलेशन कभी-कभी बार-बार पेशाब आने के साथ होता है। क्रॉनिक फ़िब्रिलेशन के हमले अपने आप दूर नहीं हो सकते, डॉक्टर के हस्तक्षेप की आवश्यकता होती है, अन्यथा भविष्य के लिए पूर्वानुमान पूरी तरह से निराशाजनक हैं।
नाड़ी अतालता है, इसकी आवृत्ति हृदय गति से कम हो सकती है। एट्रियल फाइब्रिलेशन के स्थायी रूप के हमले के प्रकटीकरण के साथ क्लिनिक की ऐसी तस्वीर देखी जा सकती है।
सूचकांक पर वापस
कौन जोखिम में है?
जोखिम समूह में वे लोग शामिल हो सकते हैं जिन्हें संवहनी-हृदय प्रणाली के रोग हैं: उच्च रक्तचाप, हृदय की विफलता, विभिन्न प्रकार के हृदय विकृति, जन्मजात या अधिग्रहित, ट्यूमर, भड़काऊ प्रक्रियाएं।
 लेकिन जिन लोगों को हृदय से संबंधित बीमारियां नहीं होती हैं, वे भी जोखिम क्षेत्र में आते हैं। इन बीमारियों में थायरॉयड ग्रंथि की खराबी शामिल है, मधुमेह, पुराने रोगोंफेफड़े, गुर्दे के काम में विभिन्न विकार।
लेकिन जिन लोगों को हृदय से संबंधित बीमारियां नहीं होती हैं, वे भी जोखिम क्षेत्र में आते हैं। इन बीमारियों में थायरॉयड ग्रंथि की खराबी शामिल है, मधुमेह, पुराने रोगोंफेफड़े, गुर्दे के काम में विभिन्न विकार।
जोखिम समूह में आने के अन्य अवसर हैं। यह मजबूत पेय का अत्यधिक और निरंतर उपयोग है, विद्युत प्रवाह का प्रभाव, एक खुले प्रकार के दिल पर सर्जरी (ऑपरेशन)। महान शारीरिक परिश्रम, निरंतर तनाव और तंत्रिका तनाव, गर्मी की गर्मी से इंकार नहीं किया जाना चाहिए। बहुत कम ही, किसी व्यक्ति में आलिंद फिब्रिलेशन की बीमारी के लिए वंशानुगत प्रवृत्ति हो सकती है।
आज तक, इस बीमारी का पर्याप्त अध्ययन किया गया है। लेकिन इलाज में काफी दिक्कतें आ रही हैं। कई मरीज कुछ भी करने में असमर्थ होते हैं शारीरिक गतिविधिदिल की विफलता विकसित हो सकती है। और यह कोरोनरी और सेरेब्रल दोनों रक्त वाहिकाओं के भंडार को कम करता है। क्रोनिक पल्मोनरी फिब्रिलेशन स्ट्रोक का मुख्य कारण है। इसके अलावा, डर की भावना जैसे लक्षण रोगी के जीवन पर प्रतिकूल प्रभाव डाल सकते हैं।
"दिल की अनियमित धड़कन"
दिल की अनियमित धड़कन
आलिंद फिब्रिलेशन (एएफ) सबसे आम टेकीयरैडमिया है और 2% आबादी में होता है। यह अतालता बुजुर्गों और वृद्ध लोगों में प्रबल होती है, और 25 वर्ष की आयु तक यह बहुत दुर्लभ है।
वायुसेना मौत, दिल की विफलता, थ्रोम्बेम्बोलिज्म, स्ट्रोक, और व्यायाम सहनशीलता और जीवन की गुणवत्ता में कमी के बढ़ते जोखिम से जुड़ा हुआ है। अक्सर, एएफ लक्षण नहीं दिखाता है और देर से पता चलता है।
पिछले दो दशकों में, रोगियों के अस्पताल में भर्ती होने की दर
एफपी 2-3 गुना बढ़ गया, जो जनसंख्या की उम्र बढ़ने से जुड़ा है,
पुरानी दिल की विफलता के प्रसार में वृद्धि, साथ ही इलेक्ट्रोकार्डियोग्राम की निगरानी के लिए उपकरणों का अधिक लगातार उपयोग।
आलिंद फिब्रिलेशन के पैरॉक्सिस्मल, लगातार, दीर्घकालिक लगातार और स्थायी रूप हैं।
एटियलजि
हृदय रोग अटरिया को प्रभावित करता है
उच्च रक्तचाप से ग्रस्त हृदय।
कार्डियोमायोपैथी (प्राथमिक, माध्यमिक), मायोकार्डिटिस, पेरिकार्डिटिस
हृदय दोष: माइट्रल वाल्व, आलिंद सेप्टल दोष।
कोर पल्मोनेल (तीव्र, जीर्ण)।
कार्डिएक सर्जरी: कोरोनरी बाईपास ग्राफ्टिंग, माइट्रल वाल्वोटॉमी, माइट्रल वाल्व रिप्लेसमेंट।
अन्य अतालता
सिक साइनस सिंड्रोम।
केंट (WPW सिंड्रोम) का सहायक मार्ग।
tachyarrhythmias: आलिंद स्पंदन, आलिंद क्षिप्रहृदयता, AV
नोडल पारस्परिक टैचीकार्डिया, ऑर्थोड्रोमिक टैचीकार्डिया।
प्रणालीगत उल्लंघन
हाइपरथायरायडिज्म, फियोक्रोमोसाइटोमा।
चयापचय संबंधी विकार: हाइपोकैलिमिया, हाइपोक्सिया, शराब का नशा।
सबराचनोइड रक्तस्राव, प्रमुख स्ट्रोक।
दवाएं: कार्डियक ग्लाइकोसाइड्स, सिम्पैथोमिमेटिक्स, थियोफिलाइन।
हृदय रोग और प्रणालीगत विकारों की अनुपस्थिति।
अज्ञातहेतुक
कोई भी बीमारी जिसके परिणामस्वरूप सूजन, घुसपैठ, फैलावट, काठिन्य, या अटरिया में जलन होती है, वायुसेना का कारण बन सकती है।
सेकेंडरी एएफ शराब के सेवन ("हॉलिडे हार्ट सिंड्रोम"), एक्यूट मायोकार्डिटिस, पल्मोनरी एम्बोलिज्म, हाइपरथायरायडिज्म, एक्यूट लंग डिजीज और हार्ट सर्जरी सहित रिवर्सिबल कारणों से जुड़ा हुआ है।
अतिगलग्रंथिता। उदाहरण के लिए, हाइपरथायरायडिज्म के लक्षणों के बिना व्यक्तियों में, एएफ को 2.3% मामलों में पाया गया, अतिगलग्रंथिता के साथ - 13.8% में, और अव्यक्त के साथ
अतिगलग्रंथिता (कम हो गया थायराइड उत्तेजक हार्मोनसामान्य T3 और T4 के साथ) - 12.7% में।
वायुसेना के रोगियों में अक्सर उच्च रक्तचाप (62%) या होता है
IHD (43%), जो अधिकांश मामलों में नहीं है
अतालता का कारण। केवल बाएं वेंट्रिकल और बाएं आलिंद अधिभार के गंभीर शिथिलता (सिस्टोलिक या डायस्टोलिक) के मामले में, वायुसेना के विकास के लिए स्थितियां बनाई जाती हैं। वायुसेना के स्पर्शोन्मुख रोगियों में, कोरोनरी एथेरोस्क्लेरोसिस और समग्र मृत्यु दर के बीच कोई संबंध नहीं था।
अक्सर, रोगी को कई बीमारियाँ होती हैं, जिनमें से प्रत्येक, व्यक्तिगत रूप से या संयोजन में, अतालता का कारण बन सकती है। इन मामलों में, डॉक्टर आमतौर पर अतालता के कारण के रूप में सबसे खतरनाक या सबसे आम बीमारी का संकेत देते हैं।
विशेष खतरे में ब्रैडी-टैचीकार्डिया सिंड्रोम के मामले हैं
(साइनस नोड की हार की पृष्ठभूमि में एएफ), जब साइनस ताल की बहाली गंभीर ब्रेडीकार्डिया और एसिस्टोल के जोखिम के कारण contraindicated है।
इसलिए, आपको इतिहास में ब्रैडीरिथिमिया की उपस्थिति का सावधानीपूर्वक पता लगाने की आवश्यकता है।
60-65 वर्ष से कम आयु के रोगियों में 30-45% पैरॉक्सिस्मल एएफ और 20-25% लगातार एएफ में, एएफ का कोई स्पष्ट कारण नहीं पहचाना गया है (अज्ञातहेतुक)। ऐसे मामले आनुवंशिक कारकों के कारण हो सकते हैं, उदाहरण के लिए, फ्रामिंघम अध्ययन के अनुसार उपस्थिति
तत्काल परिवार में वायुसेना वायुसेना के जोखिम को तीन गुना बढ़ा देती है। इडियोपैथिक एएफ में, थ्रोम्बोइम्बोलिज्म का जोखिम न्यूनतम है, इसलिए एंटीकोआगुलंट्स का संकेत नहीं दिया जाता है, और एस्पिरिन को निर्धारित करने की सलाह व्यक्तिगत रूप से निर्धारित की जानी चाहिए।
यदि रोगियों को कम उम्र में दिल की धड़कन थी, तो हम मान सकते हैं कि AV पारस्परिक टैचीकार्डिया AF में बदल रहा है और,
तदनुसार, प्राथमिक अतालता का इलाज किया जाना चाहिए।
pathophysiology
इलेक्ट्रोफिजियोलॉजी. एफपी के विकास में महत्वपूर्ण भूमिकामांसपेशियों या पेसमेकर कोशिकाओं से मिलकर एक्टोपिक गतिविधि का खेल खेलते हैं, जो अक्सर फुफ्फुसीय नसों के क्षेत्र में स्थित होते हैं,
बाएं आलिंद में बहना। इसके अलावा, उत्तेजना (रीएंट्री) की परिपत्र तरंगें अतालता में भाग लेती हैं, और, अन्य पारस्परिक अतालता के विपरीत, आवर्तक उत्तेजना के कई मंडल आमतौर पर निर्धारित होते हैं।
आलिंद फिब्रिलेशन (पीछे का दृश्य) के इलेक्ट्रोफिजियोलॉजिकल तंत्र।
वायुसेना के विकास की आधुनिक अवधारणा में ट्रिगर शामिल हैं - फुफ्फुसीय नसों में foci, अन्य क्षेत्रों (एट्रिया, वेना कावा), जो आवेगों के विषम प्रवाहकत्त्व के साथ परिवर्तित अटरिया में तथाकथित रोटार उत्पन्न करते हैं - परिपत्र उत्तेजना तरंगें जो कई उच्च कारण बनती हैं तंतुमय चालन और उत्तेजना मायोकार्डियम के साथ आवृत्ति उत्तेजना तरंगें। इस अवधारणा का प्रमाण वायुसेना के उपचार में कैथेटर पृथक्करण की सफलता है।
AF के लंबे समय तक संरक्षण के साथ, LA (रीमॉडेलिंग) में संरचनात्मक परिवर्तन विकसित होते हैं, जो लगातार tachyarrhythmia के गठन में योगदान करते हैं।
हेमोडायनामिक्स।
एट्रियल फाइब्रिलेशन में हेमोडायनामिक हानि कम एट्रियल कॉन्ट्रैक्टिलिटी, उच्च हृदय गति और अनियमित वेंट्रिकुलर फ़ंक्शन से जुड़ी हुई है।
एट्रियल फाइब्रिलेशन में, वेंट्रिकुलर भरने के लिए एट्रियल संकुचन का योगदान काफी कम हो जाता है। इसलिए, विश्राम के उल्लंघन में (हाइपरट्रॉफिक कार्डियोमायोपैथी, पेरिकार्डियल डिजीज) या बाएं वेंट्रिकल (माइट्रल स्टेनोसिस) को भरना, अलिंद फिब्रिलेशन का विकास अक्सर तीव्र हृदय विफलता या धमनी हाइपोटेंशन के साथ रक्त परिसंचरण में महत्वपूर्ण गिरावट की ओर जाता है।
फैली हुई कार्डियोमायोपैथी के मामले में, वेंट्रिकल्स की एक बड़ी मात्रा और पर्याप्त अनुपालन होता है, इसलिए अंत-डायस्टोलिक दबाव में वृद्धि के लिए एट्रियल संकुचन का योगदान छोटा होता है, और रोगियों को आमतौर पर टेकीअरिथिमिया का थोड़ा प्रभाव महसूस होता है।
कुछ मामलों में, हेमोडायनामिक्स के उल्लंघन में एक महत्वपूर्ण योगदान दिल की लय की अनियमितता बनाता है।
एट्रियल फाइब्रिलेशन में सिंकोप दुर्लभ है और अक्सर साइनस नोड डिसफंक्शन, हेमोडायनामिक बाधा (महाधमनी स्टेनोसिस), हाइपरट्रॉफिक कार्डियोमायोपैथी, सेरेब्रोवास्कुलर बीमारी, या सहायक मार्गों के कारण होता है।
बाएं वेंट्रिकल के असमान भरने और तदनुसार, कोरोटकॉफ़ टोन या नाड़ी तरंगों की विभिन्न शक्तियों के कारण रक्तचाप के माप गलत हो सकते हैं।
थ्रोम्बस गठन।
वायुसेना को थ्रोम्बस गठन और प्रणालीगत एम्बोलिज्म की विशेषता है। आमतौर पर, वायुसेना में थ्रोम्बी बाएं आलिंद उपांग में बनता है।
बाएं आलिंद और वेंट्रिकल की सिकुड़न में कमी, संकीर्ण शंक्वाकार आकार और कान की असमान राहत के साथ-साथ रक्त जमावट की स्थानीय सक्रियता के साथ बाएं कान में घनास्त्रता में योगदान करें। अटरिया में थ्रोम्बी आमतौर पर फाइब्रिनोलिसिस से गुजरते हैं या 1 से 2 सप्ताह के भीतर अलिंद की दीवार (रीएंडोथेलियलाइजेशन) से मजबूती से जुड़ जाते हैं। थ्रोम्बस गठन की आवृत्ति वायुसेना अवधि> 48 घंटे के साथ काफी बढ़ जाती है। इस मामले में, डब्ल्यूजे मैनिंग एट अल। (1995) ने 15% मामलों में ट्रांसेसोफेगल इकोकार्डियोग्राफी के दौरान इंट्रा-एट्रियल थ्रोम्बी का खुलासा किया, और सभी 233 मामलों में, एक को छोड़कर, बाएं आलिंद उपांग में। दिल के एक संरचनात्मक घाव के साथ, आलिंद गुहा में रक्त के थक्के पहले से ही दिखाई दे सकते हैं
वायुसेना की शुरुआत के कई घंटे बाद।
कंपकंपी,
दृढ़
लंबे समय तक दृढ़ता,
नियत।
अतालता के पहले पंजीकरण के मामले में, इसे पहली बार अतालता के रूप में नामित किया गया है। आलिंद फिब्रिलेशन के दो या अधिक एपिसोड के साथ - पैरॉक्सिस्मल या लगातार - अतालता अतिरिक्त रूप से आवर्तक के रूप में योग्य है।
कंपकंपी के रूप में, साइनस ताल की सहज बहाली होती है, आमतौर पर 48 घंटे तक की अवधि के भीतर, कम से कम 7 दिनों तक।
यदि अतालता को रोकने के लिए अतालता को चिकित्सा या विद्युत कार्डियोवर्जन की आवश्यकता होती है, या यदि यह 7 दिनों से अधिक समय तक बनी रहती है, तो वायुसेना को लगातार कहा जाता है।
यूरोपीय हृदय रोग विशेषज्ञों ने आक्रामक उपचार की मदद से अतालता को खत्म करने की संभावना के कारण एक दीर्घकालिक लगातार वायुसेना को अपनाया है जो 1 वर्ष से अधिक समय तक बनी रहती है।
यदि किसी रोगी में एएफ के पैरॉक्सिज्मल और लगातार दोनों एपिसोड होते हैं, तो निदान सबसे लगातार अभिव्यक्ति द्वारा निर्धारित किया जाता है।
हृत्तालवर्धन के प्रभाव के अभाव में या जब रोगी और चिकित्सक बहाल नहीं करने का निर्णय लेते हैं तो स्थायी वायुसेना लंबे समय तक बनी रहती है
सामान्य दिल की धड़कन।
अतालता के लक्षणों का वर्णन करने के लिए, निम्नलिखित EHRA (यूरोपियन हार्ट रिदम एसोसिएशन) वर्गीकरण प्रस्तावित किया गया है:
कक्षा I - कोई लक्षण नहीं,
ग्रेड II - हल्के लक्षण, दैनिक गतिविधियां अप्रतिबंधित हैं,
ग्रेड III - गंभीर लक्षण, दैनिक गतिविधि सीमित है,
चतुर्थ श्रेणी - अक्षमता के लक्षण, दैनिक गतिविधियां असंभव हैं।
वायुसेना के निदान के लिए सिद्धांत
संदिग्ध या एएफ पेश करने वाले रोगी के प्रारंभिक मूल्यांकन में बीमारी को पारॉक्सिस्मल या लगातार के रूप में चिह्नित करना, इसके कारण का निर्धारण करना और संबंधित कार्डियक और गैर-कार्डियक कारकों की पहचान करना शामिल है। सावधानीपूर्वक इतिहास लेने और रोगी की जांच एक तर्कसंगत, विशिष्ट परीक्षा योजना विकसित करने में मदद करेगी जो उपचार के लिए एक प्रभावी मार्गदर्शिका के रूप में काम करेगी।
न्यूनतम परीक्षा
1. पहचान करने के लिए चिकित्सा इतिहास और शारीरिक परीक्षा डेटा
- वायुसेना से जुड़े लक्षणों की उपस्थिति और प्रकृति
- एएफ का नैदानिक प्रकार (नव निदान, पैरॉक्सिस्मल, लगातार या स्थिर)
- लक्षणों के साथ पहले हमले की शुरुआत, या वायुसेना का पता लगाने की तारीख
- आवृत्ति, अवधि, उत्तेजक कारक और वायुसेना को रोकने के तरीके
- पहले से निर्धारित किसी भी दवा की प्रभावशीलता
- किसी भी कार्बनिक हृदय रोग या अन्य प्रतिवर्ती स्थितियों की उपस्थिति (उदाहरण के लिए, हाइपरथायरायडिज्म या शराब का उपयोग)
2. इलेक्ट्रोकार्डियोग्राफी, पता लगाने के लिए
- ताल (वायुसेना पुष्टि)
- पी लहर की अवधि और फाइब्रिलेशन तरंगों की आकृति विज्ञान
- पूर्व उत्तेजना
- उसके बंडल की शाखाओं की नाकाबंदी
- पिछला रोधगलन
- अन्य आलिंद अतालता
- एंटीरैडमिक दवाओं के प्रभाव का आकलन करने के लिए गतिशीलता में आरआर, क्यूआरएस और क्यूटी अंतराल की लंबाई
3. मूल्यांकन के लिए छाती का एक्स-रे
- एक वस्तुनिष्ठ परीक्षा के दौरान संदेह के मामले में फेफड़े के पैरेन्काइमा की स्थिति
- एक वस्तुनिष्ठ परीक्षा के दौरान संदेह के साथ फुफ्फुसीय संवहनी बिस्तर की स्थिति
4. पता लगाने के लिए इकोकार्डियोग्राफी
- हृदय वाल्व रोग
- बाएँ और दाएँ अटरिया के आयाम
- दाएं वेंट्रिकल में पीक प्रेशर (फुफ्फुसीय उच्च रक्तचाप)
- बाएं निलय अतिवृद्धि
- बाएं आलिंद में थ्रोम्बस (कम संवेदनशीलता)
- पेरिकार्डियम के रोग
5. थायराइड फंक्शन टेस्ट
- वायुसेना के पहले हमले में, वेंट्रिकुलर लय को नियंत्रित करने में कठिनाई के साथ, या कार्डियोवर्जन के बाद वायुसेना की अप्रत्याशित पुनरावृत्ति के साथ
अतिरिक्त अनुसंधान के तरीके
एक या अधिक परीक्षणों की आवश्यकता हो सकती है
1. व्यायाम सहिष्णुता परीक्षण
- हृदय गति नियंत्रण की संदिग्ध पर्याप्तता के साथ (स्थिर वायुसेना)
- व्यायाम से जुड़े वायुसेना को प्रेरित करने के लिए
- कक्षा आईसी दवाओं के साथ इलाज शुरू करने से पहले मायोकार्डियल इस्किमिया की उपस्थिति को बाहर करने के लिए
2. होल्टर मॉनिटरिंग
- एफपी के प्रकार का निर्धारण करने में संदेह की स्थिति में
- ताल नियंत्रण का आकलन करने के लिए
3. ट्रांसेसोफेगल इकोकार्डियोग्राफी
- बाएं आलिंद में या बाएं आलिंद उपांग में थ्रोम्बस का पता लगाने के लिए
-हृदयवर्धन के लिए
4. इलेक्ट्रोफिजियोलॉजिकल अध्ययन
- व्यापक क्यूआरएस परिसरों के साथ टैचीकार्डिया के विकास के तंत्र को स्पष्ट करने के लिए
- एएफ के लिए पूर्वगामी अतालता का पता लगाने के लिए, जैसे कि आलिंद स्पंदन या पैरॉक्सिस्मल सुप्रावेंट्रिकुलर टैचीकार्डिया
- एवी कंडक्शन में अपक्षरण या नाकाबंदी (परिवर्तन) के क्षेत्रों की खोज करना
Paroxysmal और लगातार आलिंद फिब्रिलेशन
आलिंद फिब्रिलेशन के अधिकांश मामलों में, टैकीअरिथिमिया हमले पहले विकसित होते हैं, और अलिंद फिब्रिलेशन कुछ वर्षों के बाद स्थायी हो जाता है। अतालता का कोर्स बहुत विविध हो सकता है। एक ओर, अतालता के एपिसोड गंभीर लक्षणों के साथ कई मिनट तक रह सकते हैं, इसके बाद साइनस ताल के कई महीनों की अवधि होती है। दूसरी ओर, आलिंद फिब्रिलेशन की लंबी और स्पर्शोन्मुख अवधि को साइनस ताल के छोटे एपिसोड द्वारा प्रतिस्थापित किया जा सकता है। मरीजों को आमतौर पर अतालता का अनुभव अनियमित दिल की धड़कन, रुकावट, रुकने और तेज दिल की धड़कन के रूप में होता है। दिल की ताल के एक अस्थायी मूल्यांकन के लिए, रोगी को अपनी उंगलियों से लय को टैप करने के लिए कहना उपयोगी होता है। एएफ में संचलन संबंधी विकार थकान में वृद्धि, शारीरिक परिश्रम के दौरान सांस की तकलीफ, चक्कर आने से प्रकट होते हैं। लेकिन कुछ मामलों में सांस की तकलीफ का दिखना या बढ़ना एमियोडैरोन न्यूमोनिटिस के कारण हो सकता है, जो सालाना 1% होता है। सिंकोप दुर्लभ है और अक्सर साइनस नोड डिसफंक्शन के कारण होता है, एक तेज़ सहायक एवी पाथवे की उपस्थिति, महाधमनी स्टेनोसिस, हाइपरट्रॉफिक कार्डियोमायोपैथी और सेरेब्रोवास्कुलर रोग।
विद्युतहृद्लेख
ECG पर AF के साथ, P तरंगों के बजाय, 350-450 की आवृत्ति के साथ विभिन्न अवधि, आयाम और दिशा f की तरंगें
(बड़ी तरंग रूप) से 600-700 (लघु तरंग रूप)।
कभी-कभी कलाकृतियों की उपस्थिति में वायुसेना का गलत निदान होता है। इन मामलों में, सही वेंट्रिकुलर ताल को आमतौर पर साइनस ताल के लिए एक आवृत्ति के साथ नोट किया जाता है, जो वायुसेना में केवल सहवर्ती पूर्ण एवी नाकाबंदी के साथ संभव है। अक्सर वायुसेना को आलिंद स्पंदन के साथ जोड़ा जाता है।
एट्रियल आवेगों का मुख्य भाग एवी नोड (छिपे हुए प्रवाहकत्त्व) में अवरुद्ध होता है और वेंट्रिकल्स का उत्तेजना आमतौर पर 110-180 बीट की आवृत्ति के साथ असमान रूप से होता है।
यदि हृदय गति<100 в минуту и неравные РR интервалы, то имеется АВ блокада(соответствующая 2 степени), а ЧСС 30–400 в минуту с равными РR интервалами свидетельствует о АВ блокаде 3 степени.
ए वी चालन का उल्लंघन दोनों कार्बनिक के कारण हो सकता है
हार, और वागोटोनिया या दवाओं का प्रभाव।
इसके अलावा, एवी नाकाबंदी साइनस नोड (बिनोडल घाव) के विकृति का एक अप्रत्यक्ष संकेत हो सकता है।
दूसरी डिग्री के एवी नाकाबंदी के साथ, साइनस ताल की बहाली की सिफारिश केवल सही वेंट्रिकल में स्थापित इलेक्ट्रोड और प्रतिस्थापन पेसिंग की संभावना के साथ की जाती है, और एट्रोपिन की शुरूआत भी इंगित की जाती है। ऐसिस्टोल के जोखिम के कारण पूर्ण एवी ब्लॉक में हृत्तालवर्धन वर्जित है।
हृदय गति> 250 प्रति मिनट के साथ, पूर्व-उत्तेजना सिंड्रोम आमतौर पर होता है।
तेजी से सहायक एवी मार्गों की उपस्थिति से जुड़े वेंट्रिकल्स
चालन (WPW सिंड्रोम)।
एंटीरैडमिक दवाओं के साथ इच्छित उपचार के मामले में,
विशेष रूप से क्विनिडाइन, सोटालोल, या अमियोडेरोन के साथ, क्यूटीसी अंतराल के मूल्यांकन का संकेत दिया गया है।
इकोकार्डियोग्राफी
दिल की एक अल्ट्रासाउंड परीक्षा अतालता (एमवी दोष), माध्यमिक कार्डियोमायोपैथी (एट्रिया और निलय का इज़ाफ़ा) के संरचनात्मक कारण को प्रकट कर सकती है। Transesophageal इकोकार्डियोग्राफी बाएं आलिंद उपांग में स्थित इंट्रा-एट्रियल थ्रोम्बी को प्रकट कर सकती है।
प्रयोगशाला परीक्षण
अतालता के कारण की पहचान करने के लिए, यह निर्धारित करना उचित हो सकता है
थायराइड-उत्तेजक हार्मोन, मायोकार्डियल डैमेज के मार्कर (ट्रोपो-
निन, क्रिएटिन किनेज एमबी), पोटेशियम, रक्त प्लाज्मा में मैग्नीशियम।
अमियोडेरोन की इच्छित नियुक्ति के मामले में, नियंत्रण होना चाहिए
ट्रांसएमिनेस और थायरॉयड-उत्तेजक हार्मोन के स्तर को शुरू में और प्रो- में नियंत्रित करने के लिए
उपचार प्रक्रिया।
वारफेरिन के साथ उपचार के दौरान, बाहरी तंत्र की स्थिति का आकलन किया जाता है
अंतरराष्ट्रीय सामान्यीकृत अनुपात द्वारा रक्त जमावट
(आईएनआर)। अव्यवस्थित हेपरिन जलसेक के लिए दृढ़ संकल्प की आवश्यकता होती है
सक्रिय आंशिक थ्रोम्बोप्लास्टिन समय (या थक्के का समय)।
जटिलताओं
थ्रोम्बोइम्बोलिज्म
वायुसेना थ्रोम्बोइम्बोलिज्म का एक सामान्य कारण है, जो 75% मामलों में होता है
मस्तिष्क संबंधी आपदाओं द्वारा प्रकट। फ्रामिंघम के अनुसार
गैर-रूमेटिक एएफ में शोध से थ्रोम्बोएम्बोलिज्म का खतरा बढ़ जाता है
5.6 बार, और आमवाती एटियलजि के साथ - 17.6 बार (बेंजामिन ई.जे., एट
अल।, 1994)। थ्रोम्बोइम्बोलिज्म की आवृत्ति वायुसेना के पैरॉक्सिस्मल, लगातार और स्थायी रूपों में महत्वपूर्ण रूप से भिन्न नहीं होती है।
लगभग 20-25% इस्केमिक स्ट्रोक कार्डियोजेनिक के कारण होते हैं
एएफ के कारण एम्बोलिज्म। औसत कार्डियोएंबोलिक स्ट्रोक
एक अलग प्रकृति के स्ट्रोक की तुलना में अधिक अक्षम करना।
आमतौर पर, मध्यम कैलिबर के सेरेब्रल वाहिकाओं में एम्बोली प्रवेश करती है -
मध्य सेरेब्रल धमनी और वर्टेब्रोबैसिलर सिस्टम की बड़ी शाखाएं। हालांकि, वायुसेना के रोगियों में 25% तक स्ट्रोक सेरेब्रोवास्कुलर रोग, थ्रोम्बोइम्बोलिज्म के अन्य स्रोतों या समीपस्थ महाधमनी एथेरोमैटोसिस से जुड़े होते हैं।
पल्मोनरी एम्बोलिज्म आमतौर पर इसका कारण होता है, इसका नहीं
एफपी का परिणाम हालांकि, दाहिने आलिंद में थ्रोम्बी पाए जाते हैं
7.5% मामलों में शव परीक्षा, और की उपस्थिति में फुफ्फुसीय थ्रोम्बोइम्बोलिज्म का खतरा
एफपी उल्लेखनीय रूप से 8-31% तक बढ़ जाता है।
टेकीयरैडमिक कार्डियोमायोपैथी
लगातार सुप्रावेंट्रिकुलर या वेंट्रीकुलर टेचिकार्डिया(>130 मिनट)
गंभीर सिस्टोलिक और डायस्टोलिक वेंट्रिकुलर डिसफंक्शन पैदा कर सकता है। निलय का फैलाव विकसित होता है, और निलय की दीवारों का मोटा होना और मायोकार्डिअल द्रव्यमान में वृद्धि आमतौर पर नहीं देखी जाती है। पर
फोकल आलिंद टैचीकार्डिया वाले रोगी, विशेष रूप से लगातार या बार-बार होने वाले, 10% में कार्डियोमायोपैथी विकसित करते हैं।
वेंट्रिकुलर डिसफंक्शन की शुरुआत का समय रोगियों के बीच अत्यधिक परिवर्तनशील होता है। लगातार टैचीकार्डिया की शुरुआत से लेकर क्लिनिकल के विकास तक
बिना संरचनात्मक रोगियों में गंभीर पतला कार्डियोमायोपैथी
दिल की क्षति में कुछ हफ्तों से लेकर 20 साल या उससे अधिक समय लग सकता है।
तीव्र उत्तेजना और अटरिया के संकुचन के मामले में,
tachyarrhythmic अलिंद कार्डियोमायोपैथी विकसित करें।
tachyarrhythmic कार्डियोमायोपैथी के लिए सबसे प्रभावी उपचार
अतालता को दूर करना है। टैचीकार्डिया की समाप्ति के बाद, वसूली पूर्ण, आंशिक या पूरी तरह से अनुपस्थित हो सकती है।
यह टैचीकार्डिया की अवधि और हृदय रोग की उपस्थिति पर निर्भर करता है। क्लिनिकल अध्ययनों में, एट्रियल रिकवरी आमतौर पर 1 सप्ताह के बाद होती है, और लेफ्ट वेंट्रिकुलर फंक्शन टैचीकार्डिया की समाप्ति के 1 महीने बाद काफी बेहतर हो जाता है और अगले 6-8 महीनों तक ठीक होता रहता है।
अनियमितता का उन्मूलन और हृदय गति में कमी के साथ
एवी कनेक्शन को हटाने और पेसमेकर के आरोपण से अक्सर वृद्धि होती है हृदयी निर्गमऔर लक्षण में कमी। एवी नोड या के कैथेटर संशोधन के साथ हृदय गति में एक साधारण कमी भी प्रभावी है
दवाओं को निर्धारित करना।
हृदय गति नियंत्रण की कौन सी विधि बेहतर है - दवा या
AV नोड का विनाश, वर्तमान में पर्याप्त रूप से स्पष्ट नहीं है। द्वारा-
जाहिर है, दिल को संरचनात्मक क्षति और कंजेस्टिव दिल की विफलता के तेजी से बढ़ने के जोखिम के साथ, एवी नोड का कैथेटर एब्लेशन बेहतर है।
इलाज
ज्यादातर मामलों में, AF सबसे पहले पैरॉक्सिस्मल टैकीअरिथमिया के हमलों को विकसित करता है, और कुछ वर्षों के बाद, AF लगातार और स्थायी हो जाता है।
आवर्तक रूप का उपचार
बार-बार होने वाले वायुसेना के उपचार के दो मुख्य तरीके हैं: साइनस ताल (ताल नियंत्रण) की बहाली और रखरखाव और संरक्षण
दर नियंत्रण के साथ अतालता।
कई अध्ययनों के अनुसार, उपचार के विभिन्न तरीकों से मृत्यु दर अलग नहीं थी। ताल नियंत्रण ने बेहतर व्यायाम सहिष्णुता, जीवन की उच्च गुणवत्ता और स्ट्रोक के बढ़ते जोखिम की ओर रुझान दिखाया, जबकि दर नियंत्रण ने अस्पताल में भर्ती होने की दर कम दिखाई।
लगातार वायुसेना और धमनी उच्च रक्तचाप वाले रोगी
हृदय गति नियंत्रण, हृदय रुग्णता और मृत्यु दर थे
साइनस ताल के औषधीय रखरखाव से भी कम।
यह घटना अतालता दोनों के कारण हो सकती है
दवाओं का प्रभाव, और थ्रोम्बोम्बोलिज़्म की घटनाओं में वृद्धि
रक्तचाप में सहवर्ती वृद्धि के साथ।
आचरण की एक या दूसरी रणनीति चुनने का प्रश्न व्यक्तिगत रूप से तय किया जाता है। लगातार वायुसेना और हृदय रोग वाले बुजुर्ग रोगियों में, आमतौर पर हृदय गति को नियंत्रित करना बुद्धिमानी है। दर नियंत्रण के बावजूद युवा रोगसूचक रोगियों में, और उन स्थितियों में जहां एट्रियल संकुचन का नुकसान कार्डियक आउटपुट (गंभीर बाएं वेंट्रिकुलर डायस्टोलिक डिसफंक्शन) को कम कर सकता है, साइनस ताल का रखरखाव बेहतर प्रतीत होता है।
अपर्याप्त दक्षता के मामले में दोनों दृष्टिकोणों को जोड़ा जा सकता है।
ताल नियंत्रण।
साइनस ताल की बहाली के सापेक्ष मतभेद:
* वायुसेना के कारण की बचत
माइट्रल वाल्व रोग के लिए सर्जिकल उपचार की आवश्यकता होती है
अतिगलग्रंथिता
सीएच 4 एफसी एमियोडैरोन के लिए असहिष्णुता के साथ
* हृत्तालवर्धन की कम दक्षता
बायां आलिंद> 60 मिमी लंबा अक्ष
अतालता अवधि> 1 वर्ष
विरूपताओं के लिए आयु >65 और सीएडी के लिए >75
पिछले कार्डियोवर्जन की विफलता
* वायुसेना पुनरावृत्ति का उच्च जोखिम
निवारक उपचार की विफलता
अतालता रोधी दवाओं के प्रति असहिष्णुता
आगामी हृदय शल्य चिकित्सा (1 महीने तक)
हाल ही में दिल की सर्जरी (6 महीने से कम)
* ब्रेडीकार्डिया (एसिस्टोल) का खतरा
सिक साइनस सिंड्रोम
ए वी नाकाबंदी 2-3 डिग्री।
हाल ही में उभरा एफपी (<48–72 ч) в 50–70% спонтанно прекращается.
उच्च सहज पुनर्प्राप्ति दर के प्रमुख भविष्यवक्ता
साइनस ताल एक छोटी अवधि की अतालता है। इसलिए, स्पष्ट हेमोडायनामिक विकारों की अनुपस्थिति में यह समझ में आता है
शेनिया, हृदय गति के नियंत्रण को सीमित करते हुए, अगले दिन ताल की बहाली को स्थगित करने के लिए।
अतालता की सहज गिरफ्तारी कुछ हद तक कम होती है यदि
हृदय में संरचनात्मक परिवर्तन होते हैं: उच्च रक्तचाप से ग्रस्त हृदय, कोरोनरी धमनी रोग,
दिल की विफलता, बाएं अलिंद का व्यास> 45 मिमी,
एफवी<45%, выраженная митральная регургитация.
अस्थायी हृदय गति नियंत्रण
लक्षणों को कम करने के लिए हृदय गति में तेजी से कमी का उपयोग किया जाता है
वायुसेना के पहले दिन, जब अतालता की सहज समाप्ति की उम्मीद की जाती है
या माध्यमिक एएफ।
हृदय गति को नियंत्रित माना जाता है यदि निलय की उत्तेजना 60-80 प्रति मिनट की आवृत्ति पर और मध्यम शारीरिक के साथ होती है
भार - 90-115 प्रति मिनट की आवृत्ति के साथ।
ऐसा करने के लिए, बीटा-ब्लॉकर्स, कैल्शियम विरोधी और डिगॉक्सिन निर्धारित करें, जो शायद ही कभी साइनस लय को बहाल करते हैं। इस दृष्टिकोण के खतरों से अवगत रहें, खासकर जब डिगॉक्सिन के साथ इलाज किया जाता है।
और वेरापामिल, WPW सिंड्रोम के लिए फास्ट एक्सेसरी पाथवे के साथ
चालन (उच्च हृदय गति, व्यापक परिसरों, ईसीजी के साथ WPW घटना
साइनस ताल) - इस मामले में, अमियोडेरोन नियुक्त करें।
कार्रवाई की देर से शुरुआत के कारण डिगॉक्सिन का कम बार उपयोग किया जाता है
(2 घंटे के बाद) और हमेशा वेगस-मध्यस्थ नियंत्रण प्रभावी नहीं होता है
बीटा-ब्लॉकर्स के बीच, एस्मोलोल को प्राथमिकता दी जाती है क्योंकि इसका प्रभाव बहुत कम शुरुआत और अंत होता है।
सुविधाजनक वेरापामिल और डिल्टियाज़ेम, जो कार्य करना शुरू करते हैं
अंतःशिरा बोलस के 4-5 मिनट बाद और उनका प्रभाव हो सकता है
आसव के दौरान बनाए रखा।
तेजी से हृदय गति नियंत्रण के लिए दवाएं
प्रोप्रानोलोल IV: 1 मिलीग्राम, कार्रवाई की शुरुआत 5 मिनट; रखरखाव खुराक - अंदर: 10-40 मिलीग्राम / दिन 3 बार
एटेनोलोल IV: 5-10 मिलीग्राम, दर 1 मिलीग्राम / मिनट, कार्रवाई की शुरुआत 5 मिनट; रखरखाव खुराक - मौखिक रूप से: 100-200 मिलीग्राम / दिन
Verapamil IV: हर 30 मिनट में हर 2 मिनट में 5 मिलीग्राम; कार्रवाई की शुरुआत 3-5 मिनट
रखरखाव खुराक - IV: हर 30 मिनट में 5-10 मिलीग्राम या मौखिक रूप से: 120-360 मिलीग्राम / दिन
डिल्टियाजेम IV: 0.25 मिलीग्राम/किग्रा 2 मिनट में 2-7 मिनट की क्रिया की शुरुआत; चतुर्थ रखरखाव खुराक: 5-15 मिलीग्राम / घंटा या मौखिक रूप से: 120-360 मिलीग्राम / दिन
चतुर्थ डिगॉक्सिन: कार्रवाई की 0.5-1 मिलीग्राम शुरुआत ≥60 मिनट; रखरखाव खुराक IV, मौखिक रूप से: 0.125–0.375 मिलीग्राम/दिन
अमियोडेरोन 5 मिलीग्राम / किग्रा प्रति घंटा; कार्रवाई की शुरुआत - दिन; रखरखाव खुराक IV: 50 mg/h या मौखिक रूप से: 200 mg/दिन।
साइनस ताल की बहाली
वायुसेना के दौरान, अटरिया (रीमॉडेलिंग) में रूपात्मक और विद्युत परिवर्तन होते हैं, जो संरक्षण में योगदान करते हैं
अतालता। इसलिए, साइनस लय को बहाल करने का प्रयास करना आवश्यक है
संभव पहले। फार्माकोलॉजिकल (मौखिक या अंतःशिरा) एजेंटों या विद्युत आवेग चिकित्सा (ईआईटी) के साथ साइनस लय को पुनर्स्थापित करें।
प्रत्येक तकनीक के अपने फायदे और नुकसान हैं। अतालता की शुरुआत से 2-7 दिनों तक मेडिकल कार्डियोवर्जन सबसे प्रभावी होता है, बाद में उपचार के परिणाम बहुत खराब होते हैं। ईआईटी साइनस रिदम को बहाल करने का सबसे प्रभावी तरीका है, लेकिन इसका व्यापक उपयोग संज्ञाहरण की आवश्यकता से सीमित है।
हृत्तालवर्धन विधि का चुनाव स्थिति की गंभीरता, अतालता के पाठ्यक्रम, उपचार की सुरक्षा और उपचार की संभावनाओं से निर्धारित होता है।
यदि रोगी के पास शुरू में आलिंद फिब्रिलेशन का एक स्थायी रूप है, या अतालता के लगातार रूप के अगले एपिसोड के दौरान, साइनस लय को बहाल करना संभव नहीं है, या रोगी को साइनस लय की बहाली के लिए मतभेद हैं, तो हृदय गति नियंत्रण कार्यक्रम. यह प्रदान करता है कि रोगी आलिंद फिब्रिलेशन के साथ रहना जारी रखता है, और अतालता के लिए दवाओं का उपयोग हृदय गति को 60-75 प्रति मिनट पर बनाए रखने के लिए किया जाता है।
यदि आलिंद फिब्रिलेशन के टैचीसिस्टोलिक रूप वाले रोगी में हृदय गति को जल्दी से कम करना आवश्यक है, तो नैदानिक अभ्यास में त्वरित प्रभाव वाली दवाओं का उपयोग किया जाता है: अक्सर एक β-अवरोधक मेटोप्रोलोल(2.5-5 मिलीग्राम - इन / इन), कम अक्सर - इस समूह के अन्य साधन ( esmolol- में / में, प्रोप्रानोलोल- जीभ के नीचे), और भी कम बार (यदि एड्रीनर्जिक ब्लॉकर्स का उपयोग करना असंभव है) सीए ++ चैनल ब्लॉकर ( वेरापामिल). केवल यह याद रखना आवश्यक है कि अतिरिक्त मार्ग वाले रोगियों में, इन दवाओं का उपयोग अत्यधिक अवांछनीय है। WPW सिंड्रोम की उपस्थिति में, इसका उपयोग करना बेहतर होता है ऐमियोडैरोन 150 मिलीग्राम IV की खुराक पर।
गंभीर हृदय विफलता और कम इजेक्शन अंश वाले रोगियों के साथ-साथ WPW सिंड्रोम वाले रोगियों में, वेरापामिल का उपयोग नहीं किया जाना चाहिए। लय को धीमा करने के लिए बीटा-ब्लॉकर्स का उपयोग किया जा सकता है, लेकिन उनकी प्रारंभिक खुराक यथासंभव कम होनी चाहिए, इसके बाद धीरे-धीरे वृद्धि होनी चाहिए। इसके अलावा, गंभीर हृदय विफलता और कम इजेक्शन अंश वाले रोगियों में, वेंट्रिकुलर दर को धीमा किया जा सकता है। डायजोक्सिन.
एट्रियल फाइब्रिलेशन वाले अधिकांश रोगियों में स्थिर अवस्था में हृदय गति के निरंतर नियंत्रण के लिए, β-ब्लॉकर्स के साथ चिकित्सा मुख्य चिकित्सा के रूप में उपयोग की जाती है ( मेटोप्रोलोल, बिसोप्रोलोल), और उनके स्वागत के लिए मतभेदों की उपस्थिति में - वेरापामिल(या diltiazem). हृदय गति नियंत्रण के लिए आलिंद फिब्रिलेशन में डिगॉक्सिन का उपयोग अब शायद ही कभी किया जाता है, और केवल गंभीर हृदय विफलता और कम इजेक्शन अंश (मुख्य रूप से दूसरी दवा के रूप में) वाले रोगियों में।
आलिंद फिब्रिलेशन वाले रोगियों के उपचार के लिए अंतिम उपाय के रूप में, जिनमें साइनस लय को बनाए रखना संभव नहीं है, जिसमें इंटरवेंशनल थैरेपी की मदद से या लगातार अतालता के साथ एक संतोषजनक हृदय गति प्राप्त करने के लिए विनाश (उन्मूलन) की प्रक्रिया शामिल है। वर्तमान में एट्रियोवेंट्रिकुलर जंक्शन का उपयोग किया जा रहा है, रोगी को स्थायी पेसमेकर के एक साथ आरोपण के साथ।
आलिंद स्पंदन
यह हृदय का एक सुप्रावेंट्रिकुलर अतालता है, जिसकी घटना की विशेषता है नियमित 240 से की आवृत्ति के साथ अटरिया में आवेग मैक्स 400 प्रति मिनट। कई लेखक एट्रियल फ्टरर को एट्रियल फाइब्रिलेशन के एक विशेष रूप के रूप में मानते हैं (विशेष रूप से नैदानिक अभ्यास में स्पंदन के परिवर्तन को फाइब्रिलेशन और इसके विपरीत में देखना संभव है)। हालांकि, फिब्रिलेशन के विपरीत, फ्टरर को एट्रियम में आवेगों की नियमितता की विशेषता होती है, और वेंट्रिकुलर संकुचन की आवृत्ति केवल एट्रियोवेंट्रिकुलर चालन की स्थिति से निर्धारित होती है। वेंट्रिकुलर संकुचन की लय नियमित हो सकती है ( स्पंदन का सही रूप) और अनियमित ( अनियमित स्पंदन), और वेंट्रिकुलर संकुचन की आवृत्ति के अनुसार स्पंदन हो सकता है नॉर्मोसिस्टोलिकतथा tachysystolic.







